Топ самых эффективных средств от бронхита у взрослых
Содержание:
- Как лечить хронический бронхит в домашних условиях?
- Что должен знать больной
- Особенности классификации хронического бронхита
- Симптоматика и признаки хронических бронхитов различной этиологии
- Мифы и опасные заблуждения в лечении бронхита
- Традиционная медицина при бронхите у взрослых
- Симптомы хронического бронхита
- Причины возникновения
- Лор болезни — общая информация на News4Health.ru
- Лечение заболевания у взрослых
- Польза и вред при бронхите
- Профилактика хронического бронхита
- Помощь больному
Как лечить хронический бронхит в домашних условиях?
Без устранения ведущего причинного фактора — отказа от курения — никакие методы лечения не окажут положительного эффекта.
- Непременное условие – устранение провоцирующего фактора: отказ от курения – обязательное условие! Лечение хронических инфекций носоглотки – тонзиллита, гайморита – тоже замедлит прогрессирование болезни. К сожалению, контакты с токсичными веществами или пылью часто носит профессиональный характер. Сменить работу или переехать из мегаполиса в деревню может, конечно, не каждый.
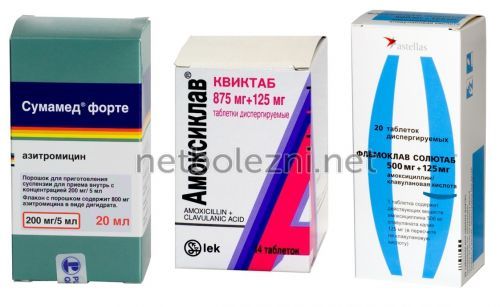
- Антибиотики назначаются в период обострения, когда есть симптомы интоксикации, изменения в анализах крови. Эмпирически чаще всего назначаются пенициллины (Амоксициллин, Амоксиклав) или цефалоспорины 2 поколения (Цефуроксим, Цефаклор), макролиды (Сумамед, Рулид) или фторхинолоны (Ципрофлоксацин, Спарфлоксацин). Посев мокроты поможет скорректировать лечение, подобрать антибиотик с учетом индивидуальной чувствительности.
- Отхаркивающие препараты. Выбор очень большой, а исследований, доказывающих преимущества какой-либо группы, нет. Поэтому предпочтение какого-либо отхаркивающего средства – вопрос личного вкуса. Можно использовать как препараты рефлекторного действия (иодид калия, алтей, подорожник, экстракт плюща, чабрец), так и средства, разжижающие мокроту (АЦЦ, Мукодин), и мукорегуляторы (Бромгексин, Амброксол). Способствует разжижению, а значит, и лучшему выведению мокроты и обильное теплое питье, особенно щелочное.
- Ингаляции. Противовоспалительное и отхаркивающее действие оказывает вдыхание эфирных масел пихты, эвкалипта, розмарина, камфары, фитонцидов лука и чеснока. Достаточно аромалампы, можно просто нанести эфирные масла на одежду. Паровые ингаляции при бронхите малоэффективны, поэтому устройства для их проведения не нужны, а вот компрессорный небулайзер – неплохое приобретение. С его помощью отхаркивающие средства (АЦЦ, щелочные минеральные воды или физраствор), противовоспалительные (Ротокан, Хлорофиллипт) и антибактериальные (Диоксидин, Фурацилин) вещества проникают до бронхов самого мелкого калибра. Тщательно соблюдайте инструкцию по использованию небулайзера!
- Бронходилататоры. Эти препараты необходимо принимать уже при первых признаках бронхиальной обструкции – т. е. при появлении одышки. Предпочтение отдается ингаляционным формам: холинолитики (Атровент), бета2-агонисты (Сальбутамол, Сальметерол) или их комбинация (Беродуал). Обычная профилактическая доза 1-2 вдоха 2-3 раза в день. В качестве альтернативы ингаляторам, которые требуют определенных навыков (одновременно нажать и вдохнуть), бронхолитик можно (а при бронхоспазме – нужно) вдыхать с помощью небулайзера. При неэффективности добавляется препарат из группы метилксантинов – теофиллин (Теотард по 0,3 г 2 раза в день или Унифиллин по 0,4 г 1 раз в день).
- Механические способы улучшения бронхиального дренажа: массаж грудной клетки, постуральный дренаж, дыхательная гимнастика по методике Стрельниковой или Бутейко. Желательно сделать эти занятия ежедневными, привычными, как чистка зубов.
- Адаптогены, витамины и иммуномодуляторы. Аралия, левзея, элеутерококк и женьшень, витамины С и группы В, прополис и алоэ с медом традиционно советуют больным хроническим бронхитом принимать осенью и зимой для повышения устойчивости к простудам. Сейчас все чаще для этих же целей применяются бактериальные иммунокорректоры (Бронховаксом, Бронхомунал) – своего рода прививки против самых распространенных возбудителей инфекций органов дыхания.
Конечно, наследственность – не в нашей власти. Но бросить курить, заняться гимнастикой, больше бывать на свежем воздухе под силу любому. Здоровый образ жизни лучше одышки и кислородной подушки.
Что должен знать больной
Кроме правильно назначенной терапии для успешного лечения требуется соблюдение правильного режима, специальной диеты и последующей реабилитации после болезни.
Диета при заболевании
Диета при хроническом бронхите один из пунктов успешного исхода в лечении заболевания. При воспалительных процессах в бронхиальном дереве страдает не только дыхательная система, но и весь организм в целом:
- страдает сердечно-сосудистая система;
- нарушается энергетический баланс организма;
- усиливаются симптомы интоксикации, нарушающие пищеварительный процесс.
Поэтому питание должно быть специализированным и направленным на:
- поддержание работы сердца и сосудов;
- повышение иммунитета;
- облегчение работы ЖКТ;
- снижение интоксикации;
- снижение негативного воздействия медикаментозных препаратов.
Составление рациона должно быть продуманным и взвешенным.
Стол при хроническом бронхите должен быть лишен продуктов с содержанием легких углеводов:
- продукты, содержащие большое количество сахара;
- блюда из картофеля;
- щавель и шпинат, несмотря на всю пользу этих продуктов, они способствуют поддержанию отека;
- мед и варенье;
- жаренные и острые блюда;
- соления;
- блюда с большим количеством специй.
Питание при хроническом бронхите должно включать продукты с большим содержанием белка, так как он теряется в большом количестве с отхаркиванием мокроты. Его недостаток сказывается на нормальной работе ЖКТ и органов дыхания, снижает иммунитет.
В большом количестве белок содержат:
- молочные продукты;
- мясо;
- рыба;
- яйца.
Для восстановления нормальной работы всего организма, также необходимы углеводы. Их большое содержание в:
- отруби;
- апельсины;
- рис;
- изюм;
- ячмень;
- греча;
- пшеничная крупа.
Для облегчения симптоматики и избавления организма от интоксикации необходимы витамины А, С, Е, которые содержит капуста, сельдерей, кабачки и баклажаны.
Режим питания при бронхите должен быть дробным, 5-6 раз в день небольшими порциями. Это не только облегчит работу ЖКТ, но и облегчит вегетососудистую патологию (нарушение кровоснабжения органов и кислородное голодание), которая является спутником заболеваний дыхательной системы.
Температура при хроническом бронхите предполагает снижение калорийности рациона до 1500ккал в сутки и уменьшение белков и жиров в рационе до 50 грамм.
Восстановление организма после заболевания
Любое заболевание наносит вред не только пораженному органу, но и организму в целом. Также прием лекарственных препаратов негативно сказывается на здоровье, снижается энергетический запас организма, наблюдается общая слабость. Поэтому после любого перенесенного заболевания необходимо помочь организму восстановить правильную работу и восполнить силы.
Советы при хроническом бронхите для пациентов:
- Полный отказ от вредных привычек, особенно от курения. Табачный дым раздражающе действует на слизистые бронхов и воспалительный процесс будет продолжаться, соответственно, выздоровление не наступит.
- Следует сменить место работы и жительства если продолжается воздействие негативных факторов (плохие климатические условия, необходимость вдыхания загрязненного воздуха и химических агентов).
- Обязательны гигеенические уборки в помещении, во избежание скопления пыли, которая раздражает слизистые.
- Реабилитация пациента будет проходить быстрее, если посещать соляные комнаты, которые благотворно воздействуют на всю дыхательную систему.
- Правильное питание с содержанием достаточного количества витаминов и микроэлементов.
- Прием витаминных комплексов, которые помогут организму восстановиться – Витрум, Дуовит, Мультитабс, Центрум.
- Хронический бронхит заболевание не излечимое полностью, поэтому необходимы постоянные осмотры у врача-пульмонолога.
Закаливание – профилактика простудных заболеваний.
Закаливание при хроническом бронхите хорошая профилактика заболевания. Так как самые частые обострения болезни происходят в холодное время года, закаливание адаптирует организм к перепадам температуры и повышает его устойчивость к простудным заболеваниям, соответственно снижается риск обострения болезни. Видео в этой статье рассказывает о правильной процедуре закаливания организма.
Особенности классификации хронического бронхита
Воспаление стенок бронхов приводит к сужению их просвета
Как лечить хронический бронхит у взрослых медицине известно. Для эффективного лечения хронического бронхита необходимо его правильно классифицировать.
Чтобы это сделать, необходимо знать обстоятельства его возникновения, особенности протекания. Лёгочная система обеспечивает в организме энергетические процессы через кислородный обмен. Поэтому, любые неполадки в лёгких или бронхах сказываются на функциях всех, без исключения, систем и тканей.
Учитывают следующие параметры:
- особенности воспалительного процесса в бронхах, их катаральный или гнойный характер;
- решающий фактор, повлиявший на появление воспаления;
- стадия развития болезни, активная или ремиссия;
- сопутствующие заболеванию проявления в виде кровохаркания, лёгочной недостаточности, расширения альвеол (эмфиземы);
- наличие обструктивных проявлений в бронхах;
- характер протекания заболевания, его динамические характеристики;
- глубина поражения бронхиального древа.
Хронический бронхит возникает по множеству причин, его принято подразделять на формы:
- первичный хронический бронхит, который характерен обширными воспалениями стенок бронхов, возникающими независимо от других хронических воспалительных заболеваний;
- вторичный хронический бронхит, обусловленный хроническими инфекциями в носоглотке, почках, печени, нарушениями в сердечно — сосудистой системе;
- обструктивный бронхит, отличающийся патологией тканей стенок бронхов.
Правильно классифицировать бронхит, значит точно его диагностировать.
Таблица. Классификация хронического бронхита:
| Классификация | |||
| Клинический статус | Факторы риска | Возбудители | Лечение антибиотиками |
| Острый трахеобронхит | Отсутствие структурных фоновых изменений в легких, острый кашель и продукция мокроты | Чаще всего вирусная инфекция | Макролиды или тетрациклины |
| Простой хронический бронхит | ОФВ (Объём форсированного выдоха) более 50%, повышение объёма мокроты и степени её гнойности |
|
Пенициллины и Тетрациклины |
| Осложнённый хронический бронхит | Повышение объёма мокроты и степени её гнойности + 1 признак из: ОФВ менее 50%, пожилой возраст, более 4 обострений в год, значительный коморбидный фон, приём стероида | Как для 2-й группы + грамотрицательная флора | Пенициллины, Фторхинолоны, Цефалоспорины, Макролиды |
| Хроническая бронхиальная инфекция | Как для 3-й группы + постоянная продукция гнойной мокроты в течение года | Как для 3-й группы + энтеробактерии | Ципрофлоксацин |
Хронический бронхит проявляется характерными симптомами, по которым определяют его форму.
Симптоматика и признаки хронических бронхитов различной этиологии
Хронический бронхит возникает при неправильном лечении острого
Бронхит в острой форме, это наиболее частое простудное заболевание лёгочной системы. Его преобразование в хроническую стадию происходит постепенно, поначалу не вызывая беспокойства у больного.
Субъективные ощущения или симптомы заболевания возникают при обострениях под влиянием неблагоприятных факторов внешней среды. Такими факторами являются курение, нахождение в запылённом пространстве, наличие в воздухе бактерий и вирусов.
Симптомы болезни следующие:
- низкая работоспособность и утомляемость;
- нехватка воздуха при физических нагрузках;
- слабость в теле;
- глухой кашель с выделением мокроты, усиливающийся в холодную погоду;
- появляется затяжной утренний кашель;
- появляются хрипы на выдохе;
- фаза выдоха удлиняется;
- при обострениях в мокроте присутствует гной.
Для диагностики наступления хронической фазы заболевания длительный кашель является основным признаком. При кашле у больного выделяется мокрота.
Приступы утреннего затяжного кашля проходят и в течение дня больной чувствует себя относительно нормально. Развитие заболевания приводит к тому, что кашель усиливается, начинает беспокоить и днём и ночью.
На начальной стадии болезни дышится нормально, но постепенно проявляется одышка, даже при незначительных физических нагрузках. Незначительное повышение температуры, обычно не вызывает беспокойства.
Проявляется болезнь такими признаками:
- Обычная, простая форма хронического бронхита характеризуется выделением при откашливании слизистой мокроты. Цвет её со временем приобретает жёлтую или зеленоватую окраску, после бактериального или вирусного заражения. Простой хронический бронхит лечат с помощью физиотерапевтических методов, изредка назначая антибиотики при обострениях. Обострения или рецидивы случаются не чаще 4-х раз в год
- Бронхит хронический необструктивного характера проявляется с гнойной мокротой встречается реже и подлежит комплексному лечению антибиотиками и противовоспалительными препаратами.
- Хронический бронхит с обструктивными появлениями характеризуется длительным выделением бесцветной мокроты, нарушениями дыхательной функции. Обструктивный бронхит характеризуется тем, что воспалением поражаются многие мелкие и средние бронхи. При этом возникает бронхиальный спазм, лёгочная вентиляция нарушается. У больного при обструктивном бронхите свистящее дыхание, затруднён выдох, проявляется одышка. Такая форма бронхита наблюдается в пожилом возрасте.
- Гнойно-обструктивный бронхит возникает при воспалении гнойного характера с явлениями обструкции. Обструкция проявляет себя такими признаками, как постоянные приступы кашля, выдох становится затруднённым, на шее набухают вены
Хронический бронхит в простой форме поначалу не беспокоит больного, так как нарушений функций дыхательной системы не происходит. И только тогда, когда появляются осложнения, больной вынужден обращаться к врачу за помощью.
Симптомы осложнений хронического бронхита
Хронический бронхит легко становится обструктивным
Превращение острого бронхита в хронический, само по себе является осложнением.
Проявления же осложнений хронической формы бронхита характеризуется такими признаками:
- в мокроте появляется кровь в виде прожилок или сгустков;
- воспаление мелких бронхов распространяется на альвеолы, что приводит к эмфиземе;
- обструкция лёгочной ткани, проявляющаяся в преобразовании железистой ткани (альвеолярной) в соединительную:
- организм испытывает кислородное голодание вследствие дыхательной недостаточности;
- появляется такая опасная патология, как «лёгочное сердце».
Последствиями при обострении хронического бронхита являются такие заболевания как пневмония и бронхиальная астма, сопровождающиеся бронхоэктазами, что и приводит к дыхательной недостаточности.
Мифы и опасные заблуждения в лечении бронхита
Бронхит встречается часто, поэтому его легко вылечить. Кашель пройдет сам по себе и не стоит прикладывать усилий для выздоровления. Такие мифы чреваты серьезными осложнениями. Болезнь с острой стадии может перейти в хроническую, может стать причиной нарушения дыхания. Бронхит лечение требует в обязательном порядке. Есть заблуждение относительно кашля. Многие думает, что человек с таким симптомом болен бронхитом. Не совсем правильное мнение. Не каждый кашель является показателем наличия этой болезни. Возможно, у человека астма, аллергия или пневмония, просто ОРВИ. Антибиотики при бронхите всегда спасут и помогут – абсолютное заблуждение. Если причиной всему вирусы, то их пить бесполезно.
Традиционная медицина при бронхите у взрослых
Перед тем как лечить бронхит в домашних условиях, нужно пройти обследование, чтобы определить:
- тип возбудителя: вирусный или бактериальный;
- особенности развития заболевания: острое или хроническое течение.
Основное лечение бронхита у взрослых – прием лекарственных препаратов, а терапия народными средствами – дополнение к нему. Использовать последние можно только после консультации с лечащим врачом.
Медикаментозные препараты
Лечиться от бронхита необходимо комплексно. Рекомендуется сочетать медикаментозную терапию с физиотерапевтическими процедурами. Однако в большинстве случаев удается избавиться от заболевания одними лекарственными средствами.
Для лечения острого бронхита в домашних условиях можно использовать препараты из следующих групп:
- противовирусные: назначают при вирусной природе заболевания, когда бронхит развился вследствие гриппа или ОРВИ;
- противовоспалительные: используют для подавления воспалительного процесса, снижения температуры;
- отхаркивающие: помогают улучшить отведение мокроты, облегчить общее состояние при влажном кашле;
- противокашлевые: используют при сухом кашле;
- антибиотики: применяются при заболевании бактериальной природы.
В любом случае перед назначением лекарственных средств необходимо выяснить, какой возбудитель вызвал заболевание. Сделать это можно с помощью лабораторной диагностики.
Ингаляции
Чтобы вылечить бронхит дома, рекомендуют делать ингаляции. Это может быть паровая ингаляция или процедура с использованием прибора – небулайзера. В последнем случае применяют жидкие препараты, которые можно приобрести в любой аптеке.
Настои и отвары, приготовленные своими руками, для ингаляций с помощью небулайзера не подходят. Это можно объяснить тем, что остатки сырья, попавшие внутрь аппарата, приводят его в непригодность.
Для лечения с помощью небулайзера используют средства из следующих групп:
- антисептики;
- противовоспалительные;
- бронхолитические;
- антибиотики;
- сосудосуживающие;
- муколитические, отхаркивающие;
- гормональные;
- иммуномодулирующие.
Паровые ингаляции проводят с использованием народных средств, из которых приготавливают настои и отвары. Готовое средство можно использовать до 5 раз, перед процедурой подогревая. Эффективными будут следующие рецепты:
- бузина и эвкалипт (по 20 г), каланхоэ (сок в объеме 5 мл). Ингредиенты смешать, залить 400 мл горячей воды, оставить настаиваться на 30 минут (ингаляцию проводят до 3 раз в день по 10 минут);
- ромашка и сосновые почки (по 30 г). Траву и плоды смешать, залить 400 мл горячей воды, настоять в течение часа (проводить ингаляцию по 10 минут трижды в день);
- корень солодки, ромашка, шалфей, календула, череда, эвкалипт (по 30 г). Ингредиенты смешать, залить 400 мл горячей воды, настоять в течение 2 часов (делать процедуру по 15 минут трижды в день);
- перечная мята, тысячелистник, кора клинового куста (по 20 г). Ингредиенты смешать, залить 500 мл горячей воды, настоять в течение часа (ингаляцию проводят по 20 минут трижды в день);
- соду (1 ч. л.) растворяют в 300 мл горячей воды (проводят ингаляцию по 20 минут трижды в день);
- соль (3 ст. л.) растворяют в 1 л горячей воды (проводят ингаляцию по 15 минут до 4 раз в день);
- эфирные масла пихты, лаванды, мяты, эвкалипта, можжевельника, сосны или кедра, чайного дерева (1 капля на 0,5 л горячей воды): проводят ингаляцию по 10 минут дважды в день.
Как и любая лечебная процедура, ингаляции имеют противопоказания, среди которых:
- гнойный процесс в легких, бронхах, горле;
- носовое кровотечение и предрасположенность к нему;
- повышенная температура;
- сердечно-сосудистое заболевание тяжелой степени;
- эмфизема легких;
- развитие дыхательной недостаточности;
- патологии головного мозга;
- аллергическая реакция на входящие в состав средств для ингаляций компоненты.
Если не соблюдать ограничения и проводить ингаляции вопреки противопоказаниям, возникают побочные реакции, приносящие вред организму.
Симптомы хронического бронхита

Чтобы не упустить время и вовремя определить хронический бронхит, перечислим симптомы, требующие повышенного внимания:
усиление кашля;
появление одышки;
ночная потливость (синдром мокрой подушки, этот признак характерен и для туберкулеза, поэтому тут важно также провериться и на отсутствие туберкулезной патологии);
слабость;
хрипы.
Не секрет, что с кашлем многие люди живут годами, считая, что это временно и не обращая особого внимания. При каких симптомах стоит незамедлительно обратиться к врачу:
- кашель. Но тут есть некоторое коварство — например, курильщики практически не замечают своего кашля. Если им задать прямой вопрос: «Вы кашляете?», то ответ, скорее всего, прозвучит отрицательный. Если курильщик все же начал замечать кашель, то, вероятно, сам кашель изменился. И в этой ситуации врач заподозрит ХОБЛ (хроническую обструктивную болезнь лёгких). ХОБЛ затрагивает многие болезни, а само остается в тени. При бронхите кашель не является постоянным, то есть пациент не кашляет беспрестанно, а только в определенное время. Так, если данный симптом наблюдается с 3 до 5 утра — это говорит о серьезной патологии бронхов (элементы предастматического бронхита или же уже присутствует астма). Кашель с 7 до 9 утра сигнализирует о повышении тонуса парасимпатической нервной системы. Врач в этом случае обязательно тестирует грудную часть nervus vagus (блуждающего нерва) и легочное сплетение. Кашель с 9 до 11 утра указывает на снижение иммунной реактивности лимфоидной ткани бронхолёгочной системы. То есть, проблема тут с лимфой. Дневной кашель примерно с 15 до 17 часов может указывать на проблему почек. Бронхит не протекает как отдельное самостоятельное заболевание, есть органы, которые вовлекаются в воспалительный процесс;
- одышка. Это один из ранних симптомов. Но одышка вначале появляется очень незаметно. Она может проявить себя при физических нагрузках, которые пациент раньше переносил легко. Опять-таки многие это опрометчиво списывают на возрастные изменения. Но очень скоро одышка становится спутником и при умеренных бытовых нагрузках. Если не принять каких-то мер, то уже недалеко до инвалидизации;
- мокрота. Она может быть как прозрачной, так и зеленоватого оттенка или с вкраплениями крови (говорит о повреждении слизистой).
Причины возникновения
Если болезнетворные факторы действуют на организм в течение длительного промежутка времени, то у человека возникает хронический бронхит. Лечение которого направлено на устранение причин заболевания, в качестве которых чаще всего выступают:
- табачный дым;
- пыль и загрязнение воздуха на производстве;
- какие-либо бактериальные инфекции.
Болезнь развивается медленно, но охватывает всю поверхность стенок бронхов, вызывая их сужение и прочие необратимые деформации. Провоцировать развитие хронического бронхита, а также возникновение его обострений могут различные микроорганизмы (бактерии, вирусы, микоплазмы). Иногда хроническая форма является следствием перенесенного ранее острого бронхита.
Лор болезни — общая информация на News4Health.ru
Отоларингология – раздел клинической медицины, изучающий физиологию и патологию горла, носа, уха и прилежащих к ним анатомических областей, а также разрабатывающий методы профилактики, диагностики и лечения заболеваний этих органов. Занимаются лечением патологии горла, носа и уха врачи-отоларингологи или ЛОР-врачи (ларингооторинологи). Анатомическая близость и функциональная взаимосвязь ЛОР-органов друг с другом обусловили объединение их заболеваний в одну область медицинской науки.
Областями отоларингологии являются сурдология, изучающая нарушения слуха (тугоухость, глухоту) и фониатрия, изучающая нарушение голосообразования (дисфонию).
Заболевания уха, носа и горла сопровождают человека с раннего детства в течение всей жизни. В большинстве своем эти заболевания носят воспалительный характер, поскольку ЛОР-органы тесно связаны и находятся в постоянном взаимодействии с окружающей средой. Слизистые оболочки ЛОР-органов содержат большое количество условно-патогенных микроорганизмов, которые при малейшем нарушении равновесия в организме превращаются в патогенные и приводят к заболеванию.
Среди наиболее распространенных заболеваний полости носа – аденоиды, риниты, гаймориты, синуситы, травмы носовой перегородки, носовые кровотечения. Из заболеваний уха часто встречаются отиты, тимпаниты, евстахииты, повреждения травматического характера. К распространенным заболеваниям горла относятся ларингиты, фарингиты, хронические тонзиллиты и др. острые и хронические состояния. Мегаполисы с их большой скученностью и плохой экологией являются особенно благоприятным фоном для развития ЛОР-заболеваний.
Заболевания уха, носа и горла часто являются осложнениями перенесенных вирусных инфекций и развиваются на фоне ослабленного иммунитета. Каждое из многочисленных заболеваний ЛОР-органов имеет свою симптоматику и клиническую картину. Особую настороженность должно вызывать появление следующих симптомов: постоянных головных болей, увеличения подчелюстных лимфоузлов, болей в горле и в ушах, ухудшения слуха и обоняния, затруднения носового дыхания, выделений из носа или уха. Если после перенесенной простуды присутствуют сразу несколько перечисленных симптомов, то можно говорить о запущенном воспалении.
Затягивание лечения или самолечение любой ЛОР-патологии чревато серьезными последствиями для здоровья. Заболевание одного из этих органов может вызвать осложнения со стороны другого. Часто банальный насморк вызывает такие осложнения, как отит или гайморит. Поэтому лечение их всегда должно быть взаимосвязанным и комплексным. Затяжные воспалительные процессы носа, уха и горла также могут вызвать поражение других органов: сердца, почек, суставов. Кроме того, анатомическая близость к головному мозгу и глазам, развитая иннервация и кровоснабжение головы заставляет рассматривать ЛОР-заболевания как одни из самых серьезных в плане развития опасных для жизни осложнений.
Современные методы диагностики ЛОР-патологии включают в себя лабораторные анализы, эндоскопические и компьютерные исследования носа, горла, и уха, ультразвук, пункции придаточных пазух.
Важнейшей задачей в лечении отоларингологических заболеваний является недопущение перехода болезни в хроническую форму. В лечение ЛОР-патологии используются терапевтические (медикаментозные, физиотерапевтические) и хирургические методы. В последние годы активно применяются малоинвазивные лазерные и эндоскопические методы для лечения отоларингологической патологии, а также методы косметической и пластической хирургии.
Лечение заболевания у взрослых
Бронхит лечение у взрослых отличается от терапии у детей
Важно соблюдение постельного или полупостельного режима. Как лечить бронхит – это зависит от фактора болезни (вирусы, бактерии), формы и сложности его протекания
Назначают симптоматические лекарства для облегчения кашлевого рефлекса. При необходимости назначаются муколитические и отхаркивающие средства. Такое лекарство от бронхита с учетом воздействия назначать должен только врач. В противном случае можно навредить здоровью. При развитии болезни на основе бактериального фактора антибиотики при бронхите у взрослых – обязательная мера. Выбор лекарства осуществляют после анализов, показывающих тип атипичных микроорганизмов. Ингаляции при бронхите с глюкокортикоидами, бета-агонистами, специфическими противовоспалительными средствами – эффективный способ для облегчения состояния больного.
Что надо знать про антибиотики
Как лечить бронхит – вопрос, ответ на который зависит от диагноза. Антибиотики действительны не во всех случаях. Острый бронхит практически всегда имеет вирусную природу. В этом случае их назначение не имеет смысла. При обструктивной форме заболевания антибиотики нужны, как и при затяжном периоде болезни. Выбрать терапию поможет серологический анализ крови на антитела и посев мокроты. Без этих исследований антибиотики не назначают.
Польза и вред при бронхите
Ставить банки при бронхите можно, но только в том случае если болезнь уже перешла из острой формы в обструктивную. То есть организм человека находится на этапе выздоровления и ему требуется определенная помощь, способная ускорить этот процесс.
Основные показания к проведению процедуры:
- Затянувшийся период восстановления, после перенесенного ранее заболевания.
- Ослабление активности иммунной системы человека.
Если бронхит носит острую форму и характеризует себя следующей симптоматикой:
- значительным повышением температуры тела;
- острым кашлем с отхождением мокроты;
- нарушением процесса дыхания, с появлением дыхательной недостаточности.
То от проведения процедуры рекомендуется отказаться, поскольку она не принесет пользы, а лишь усугубит процесс течения заболевания и приведет к развитию осложнений.
На видео – для чего ставят банки при бронхите:
В чем польза
- Стимулируют активность иммунной системы.
- Оказывают своеобразный массаж.
- Заменяют прогревание.
Польза банок заключается в том, что они в полной мере могут заменить некоторые гомеопатические методы лечения.
Вас также может заинтересовать инструкция по применению эликсира Бронхикум, о котором данная информация.
Чтобы улучшить работу иммунной системы людям внутримышечно вводят собственную сыворотку крови. Инъекции кровью особенно популярны у тех пациентов, которые страдают от заболеваний аутоиммунного характера.
Так вот банки могут заменить инъекции в полоний мере. Процедура проходит с использованием высоких температур и эффекта вакуума, в результате чего капиллярам наносятся повреждения, происходит распад биологической жидкости. Этот процесс стимулирует деятельность иммунной системы, помогает быстрее справиться с заболеванием и избежать тяжелых осложнений.
На видео – польза банок:
Какие банки существуют
- стеклянные;
- резиновые;
- силиконовые.
Существует две основных разновидности банок: медицинские и вакуумные.
С инструкцией по применению сиропа от кашля Лангес ознакомитесь здесь.
Медицинские
Напоминают собой небольшого размера емкости, округлой формы, изготовленные из стекла, емкость одной банки колеблется в пределах от 50 до 70 мл.
Так выглядят медицинские банки при бронхите
Вакуумные
Представляют собой силиконовые, стеклянные или резиновые емкости округлой формы, имеют некрупный размер и на ободке непременно находится резинка (прокладка) из резины или силикона.
Так выглядят вакуумные банки
Вакуумные банки считаются приспособлением для проведения массажных процедур, они имеют определенные преимущества перед медицинскими:
- Безопасны.
- Просты в эксплуатации.
- Имеют небольшой размер.
Как медицинские, так и вакуумные банки можно использовать в домашних условиях. Если процедура будет проведена правильно, то опасаться негативных последствий не стоит.
Также вы можете ознакомится с отхаркивающими средствами при бронхите в этом материале.
Но есть ряд специфических моментов, о которых человек должен знать еще до того, как приступит к проведению лечебных процедур:
- оставляют следы на поверхности тела;
- могут стать причиной незначительных термических повреждений покровов.
Банки составляют кровоподтеки, они быстро проходят, особого беспокойства не доставляют, но могут смутить больного, который впервые проводит подобное лечение.
Другие показания для проведения массажных процедур с использованием банок:
- Целлюлит (на область ягодиц и бедер).
- Болезни инфекционного характера (в рамках восстановительных процедур).
- Простуда, грипп (болезни вирусного характера).
Желательно, согласовать проведение процедуры с лечащим врачом, это поможет избежать последствий и значительно увеличит ее эффективность.
Для лечения бронхита у детей иногда назначают детский Бронхомунал.
Профилактика хронического бронхита
Чтобы уменьшить риск развития хронического бронхита очень важно бросить курить (если вы курите). Когда вы вдыхаете сигаретный дым в течение длительного периода времени может произойти серьезное повреждение легких
После того, как вы бросите курить, ваши легкие начнут заживать, и вы будете в состоянии дышать намного легче. Помимо профилактики хронического бронхита, вы также снижаете риск развития рака легких.
Важно также избегать вдыхания других раздражающих легкие веществ, таких как испарения лакокрасочных изделий, токсичных газов и пыли. Если вы работаете в отрасли, где вы часто подвергаетесь воздействию таких раздражителей, носите маску чтобы защитить легкие
Подробно о профилактике бронхита читайте здесь — Профилактика бронхита у детей и взрослых.
Помощь больному
Сестринский уход обеспечит скорейшее выздоровление больного и облегчит симптоматику болезни.
Уход за больным заключается:
- Постоянном контроле выделяемой мокроты. При малейшем изменении ее вязкости, цвета и запаха необходимо срочно обратиться к доктору.
- Поддержание влажности в помещении. Сухой воздух раздражает слизистые и вызывает приступы кашля. Повышение влажности с помощью увлажнителя или ежедневной влажной уборке снизит и облегчит симптом.
- Проветривание помещение. Регулярное проведение этой процедуры обеспечивает выветривание вирусов и аллергенов.
- Ингаляционные процедуры проводятся для скорейшего разжижения и выведения бронхиальной слизи. Для них можно использовать, как лекарственные препараты и травы, так и обычную минеральную воду и физраствор.
- Повышенное потребление жидкости. Больному необходимо давать повышенную норму жидкости, для взрослого она составляет не менее 3х литров в сутки. Воду можно заменить на молоко с добавлением боржоми, соки, морсы, травяные настои.
Постоянный контроль состояния больного исключает возможные осложнения при болезни.