Гепатоцеребральная дистрофия: патогенез болезни вильсона-коновалова
Содержание:
Симптомы
Клинические проявления коррелируют с формой заболевания. Для печеной формы типичны признаки: желтуха (желтушное окрашивание кожных покровов и видимых слизистых оболочек, что обусловлено повышением концентрации билирубина в крови), асцит (брюшная водянка, избыточное скопление свободной жидкости в брюшной полости), отеки мягких тканей.
Другие проявления включают геморрагический синдром (кожная геморрагия, проявляющаяся кровоподтеками на коже, кровоточивость слизистых оболочек, что обусловлено нарушением процесса гемостаза), пальмарную эритему (гиперемия кожных покровов ладоней), аменорею (отсутствие менструации у женщин), гинекомастию (доброкачественное увеличение грудных желез у мужчин). Для печеночной формы характерно бессимптомное длительное течение.
Болезнь дебютирует печеночной недостаточностью фульминантного типа, для которой типично молниеносное развитие. При болезни Вильсона-Коновалова поражаются подкорковые отделы ЦНС, что предполагает наличие симптомов, характерных для сферы неврологии. Неврологическая форма сопровождается экстрапирамидными и мозжечковыми расстройствами.
Болезнь проявляется гиперкинезами (патологические неконтролируемые движения, обусловленные ошибочными командами головного мозга), тремором (дрожанием), затрагивающим проксимальные (расположенные ближе к центру тела) отделы конечностей и голову, ригидностью (твердостью и неподатливостью) мышц по пластическому типу. Другие симптомы:
- Гипертонус экстензоров (разгибателей) ног, что приводит к нарушению походки.
- Гипомимия (отсутствие или ослабление лицевой мимики).
- Гипокинезия (ограничение произвольной двигательной активности, уменьшение темпа и объема произвольных движений).
При неврологической форме выявляются такие признаки, как контрактура (ограничение подвижности в суставах, при БВК чаще в области конечностей), дисфагия (нарушение функции глотания), дизартрия (нарушение речи), эпилептические приступы. У 20% пациентов выявляются психические расстройства, которые чаще выражаются в форме депрессии или психоза. Нередко заболевание дебютирует с признаков психических нарушений.
При смешанной форме болезни Вильсона-Коновалова наблюдаются признаки дисфункции печени в совокупности с неврологической симптоматикой – исследование в формате МРТ показывает характерные структурные изменения в мозговом веществе и тканях печени. Заболевание часто сопровождается синдромом холестаза (сокращение объема поступающей в двенадцатиперстную кишку желчи, что обусловлено нарушением процесса ее продукции или экскреции), спровоцированным патологическими процессами в печени.
Для синдрома холестаза характерны признаки: желтуха, кожный зуд, ахоличный стул (кал светлого цвета), нарушение липидного обмена, уменьшение массы тела. Параллельно выявляется гиповитаминоз (дефицит витаминов) A (ослабление, утрата способности видеть в темноте), D (остеопороз, подверженность переломам, нарушение осанки), E (мышечная слабость, нарушения в работе ЦНС), K (геморрагический синдром – склонность к появлению кровоподтеков на коже, кровоточивость слизистых оболочек), печеночная недостаточность.
У 10% пациентов клиническая картина дополнятся признаками почечной недостаточности, что проявляется в форме гематурии (присутствие крови в моче) и гликозурии (наличие глюкозы в моче). У 10-15% больных наблюдается гемолитическая анемия (преждевременный распад эритроцитов, провоцирующий дефицит красных кровяных клеток, переносящих кислород). В 20% случаев у пациентов выявляется остеопороз (уменьшение плотности костной ткани).
Заболевание может протекать на фоне гепатомегалии (патологическое увеличение размеров печени). В некоторых случаях сохраняются нормальные геометрические параметры печени. Болезнь протекает в несколько этапов. В латентный (скрытый) период, который длится 5-7 лет, симптоматика отсутствует.
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация проктолога |
| Консультация иммунолога |
| Консультация гастроэнтеролога детского |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация психоневролога |
| Консультация анестезиолога |
| Консультация аллерголога |
| Консультация сурдолога (аудиолога) |
| Консультация пластического хирурга |
| Консультация детского невролога |
| Консультация хирурга |
| Консультация нейрохирурга |
| Консультация офтальмолога (окулиста) |
| Консультация массажиста |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Разновидности заболевания
Современная медицина выделяет пять различных видов болезни Вильсона-Коновалова.
- Брюшная. Характеризуется крайне тяжелыми нарушениями функций печени, которые провоцируют смерть больного еще до того, как у него возникают симптомы поражения заболеванием нервной системы. Брюшная форма встречается у детей. Как правило, продолжительность жизни составляет от нескольких месяцев до нескольких лет (обычно не более 3-5 лет).
- Ригидно-аритмогиперкинетическая (ранняя). Возникает также в детском возрасте (обычно в возрасте от 7-12 лет) и характеризуется быстрым течением (приводит к смерти больного уже через 2-3 года). Данная форма характеризуется проявлениями мышечной ригидности, контрактур, скудности и замедленности движений, насильственным движением хореоатетоидного или торсионного типа; проявлениями затрудненности речевой артикуляции, вызванной ограничением подвижности органов речи (дизартрия); расстройствами глотания (дисфагия), возникновениями приступов судорожного смеха или плача, частичным снижением интеллекта.
- Дрожательно-ригидная. Наиболее часто встречающаяся форма болезни Вильсона-Коновалова. Проявляется в юношеском возрасте, характеризуется более медленным течением в сравнении с двумя вышеперечисленными формами (обычно продолжительность жизни пациентов с дрожательно-ригидной гепатоцеребральной дистрофией составляет около 6 лет). К симптомам, сопровождающим заболевание, относятся: субфебрильная лихорадка, свидетельствующая о наличии очага вялотекущего воспалительного процесса; развивающиеся одновременно тяжелая ригидность и сильное ритмичное дрожание; атетоидные хореоформные насильственные движения, расстройства глотания, дизартрия. Частота дрожаний составляет от 2 до 8 в секунду. Дрожание усиливается при статичном напряжении мускулатуры, движениях и в периоды волнения, исчезает при переходе в состояние покоя.
- Дрожательная. Болезнь развивается в молодом возрасте (как правило, в возрасте от 20 до 30 лет) и отличается наиболее медленным характером течения. Дрожательная гепатоцеребральная дистрофия может прогрессировать в течение 10-15 лет (иногда длительность жизни пациентов составляет и более 15 лет). Характеризуется резко преобладающим дрожанием, мышечным гипотонусом, ослаблением или торможением лицевой экспрессии (амимией), явно выраженной монотонностью речи, психическими расстройствами в тяжелой форме, частыми аффективными приступами; припадками, течение которых сходно с припадками при эпилепсии. На поздних стадиях развития заболевания возникает мышечная ригидность.
- Экстрапирамидно-корковая. Является наиболее редко встречающимся видом болезни Вильсона-Коновалова, развивается в течение 6-8 лет, приводя к смерти больного. Помимо прочих симптомов, сопровождающих гепатоцеребральную дистрофию, у пациента также возникают припадки, сходные с эпилептическими; пирамидные парезы, развивающиеся апоплектиформно; сильно выраженное слабоумие, которое вызывается значительным размягчением коры больших полушарий головного мозга.
Терапия патологии
Болезнь Вильсона сопровождается увеличением количества меди в кровотоке. Лечение разрабатывается таким образом, чтобы снизить ее концентрацию. Пациентам показано придерживаться диетического питания, которое заключается в исключении богатых медью продуктов. Пациентам не рекомендуется употребление изделий из какао и шоколада. Они должны отказаться от грибов и печени. Употребление любых видов орехов специалисты запрещают.
В период протекания болезни рекомендовано применение медикаментозной терапии. Наиболее часто больным делают назначение Пеницилламина. Суточная дозировка препарата составляет 1,2-2 грамма. Она определяется доктором в соответствии с индивидуальными особенностями пациента и степенью тяжести протекания патологии. При регулярном применении лекарства можно добиться стойкого клинического улучшения и даже полного устранения симптоматики. Параллельно рекомендовано принимать препараты, в состав которых входит большое количество витамина В6.
Лечение Пеницилламином требует придерживаться специальной схемы. На начальных этапах больному назначают 150 миллиграмм препарата через день. Такой схемы пациент должен придерживаться 7 дней. Следующую неделю лекарство принимается в такой же дозировке ежедневно. Далее рекомендовано каждую неделю повышать суточную дозировку медикамента на 150 миллиграмм. Максимальная доза препарата составляет 2 грамма. После улучшения состояния больного рекомендуется придерживаться поддерживающей дозировки 450-600 миллиграмм в сутки. Витамин В6 принимается в дозе 25-50 миллиграмм.
При возникновении нежелательных эффектов в виде тошноты, аллергии, болезней почек не рекомендован прием Пеницилламина. После этого прием препарата проводится в минимальной дозировке. Одновременно рекомендуется принимать 20 миллиграмм Преднизолона ежедневно. Длительность терапии заболевания составляет 10 суток. Если организм человека не принимает Пеницилламин, то рекомендовано назначение цинка Сульфата. Его необходимо принимать три раза в день по 200 миллиграмм.
Если у пациента диагностируется непереносимость Пеницилламина, то ему показан прием Унитола. Прием лекарство должен проводиться в течение месяца. После этого делают перерыв на 3 месяца. При использовании лекарства состояние человека улучшается, а симптоматика болезни стихает. Если в период протекания патологического процесса доминируют гиперкинезы, то больному рекомендовано принимать нейролептики короткими курсами. При возникновении ригидности пациентам показана:
- Леводопа;
- Тригексифенидил;
- Карбидопа.
Если консервативное лечение патологии не приносит желаемых результатов, а заболевание у пациентов протекает в тяжелой форме, то рекомендовано проведение хирургического вмешательства. В современных зарубежных клиниках проводятся операции по пересадке печени. Если исход хирургии положителен, то это приводит к улучшению состояния пациента и восстановлению процесса обмена меди в организме. В дальнейшем для терапии патологического процесса рекомендовано применение иммуносупрессивной терапии. В клинической практике нашей страны все чаще применяется биогенмоперфузия. При этом методе используются изолированные живые клетки печени и селезенки. При условии правильного проведения процедуры будет гарантирована ее высокая эффективность.
Схема лечения при патологии должна назначаться только доктором, что положительно отобразится на результате.
Возможности лечения
Приведенные сроки продолжительности жизни пациентов при современном уровне медицины удается значительно увеличить при помощи раннего начала лечения болезни Вильсона-Коновалова и использования всех возможных средств.
Питание пациента должно проводиться согласно диетическому столу №5а (для заболеваний печени). Исключаются все острые блюда, жареные и жирные. Одновременно для ограничения поступления меди с пищей категорически запрещаются: изделия и натуральные продукты, содержащие шоколад, орехи, кофе, мясо печени, раков и кальмаров, сухофрукты, бобовые, крупы из цельной пшеницы.
Основное направление — обеспечение вывода излишков меди. Главным препаратом считается D-пеницилламин. Препарат назначается с небольшой дозы по схеме, затем она увеличивается. Необходимо учитывать пожизненный прием лекарства и его негативные свойства.
Специалисты обращают внимание на низкое качество отечественного Пеницилламина, его токсичность. У некоторых пациентов с гепатолентикулярной дегенерацией побочные явления заключаются в дерматитах, анемии
 Препарат образует с медью комплексы, которые переходят в мочу и выделяются из организма, кроме того, способен подавлять активность внутриклеточной меди
Препарат образует с медью комплексы, которые переходят в мочу и выделяются из организма, кроме того, способен подавлять активность внутриклеточной меди
Другое направление — терапия солями цинка (сульфат, оксид). Применение комбинаций D-пеницилламина с препаратами цинка позволяет проводить терапию низкими дозами и избегать отрицательных последствий. Если заболевание выявлено до начала клинических проявлений, то рекомендуются только препараты цинка. Дополнением является использование Унитиола.
В обязательном порядке пациенту назначаются гепатопротекторные средства: витамины, Эссенциале. Для поддержки проводимости в нервных волокнах необходимы витамины группы В. Предложен способ био-гемоперфузии крови с живыми изолированными клетками печени и селезенки. Методику называют «вспомогательной печенью».
Она проводится в специализированных центрах при безуспешной терапии для поддержки организма пациента до операции трансплантации печени. Пересадка здоровой печени донора помогает решить множество проблем лечения.
Сама операция требует подготовки больного, учета рисков в связи со сниженной свертываемостью крови. Это наиболее радикальный метод лечения форм болезни с преобладающим поражением печени.
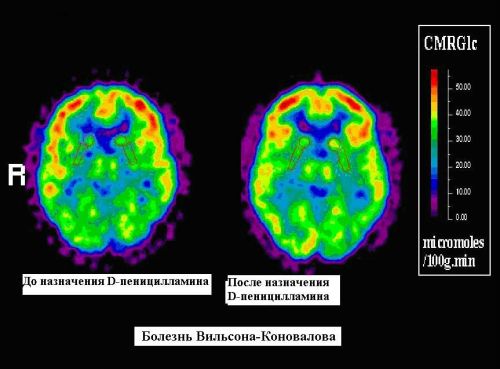 Магнито-резонансное обследование применяют в процессе контроля за лечением
Магнито-резонансное обследование применяют в процессе контроля за лечением
Эффективность лечения значительно улучшается при ранней диагностике. Удается достичь уменьшения проявлений. Пациенты остаются социально адаптированными людьми: способны полностью к самообслуживанию, учатся, работают по профессии, создают семью. Имеются наблюдения за молодыми женщинами с болезнью Вильсона-Коновалова, выносившими беременность и родившими здоровых детей.
Раз эффект лечения болезни зависит от раннего выявления и начала, то семьям, в которых есть ребенок с гепатолентикулярной дегенерацией, необходимо обследовать его братьев и сестер с применением современных молекулярно-генетических методик. Знание будущих родителей о своем носительстве предотвратит рождение больного малыша.
Причины
БВК — это наследственный недуг, родители являются носителями мутантного гена, с вероятностью 1:4 один из детей унаследует от обоих родителей дефектный ген — ATP7B в 13 парной хромосоме.

В результате этого наследования в организме ребенка накапливается медь, что плохо сказывается на коре головного мозга, печени, почках, и, как следствие, на всем организме.
Повышенный уровень заболеваемости регистрируется в регионах, где существуют близкородственные браки. Этот недуг встречается как у мужчин, так и у женщин — нет такого, что один из полов подвержен более высокому риску получить этот ген.
Так как БВ проявляется зачастую в раннем возрасте, то отсутствие лечения может привести к смерти уже к 30 годам в результате токсического поражения печени, почек, головного мозга и сбоя их нормальной работы.
Проявление у детей
БВ у детей проявляется разного рода признаками и редко показывается себя до пяти лет, однако есть случаи, когда недуг проявлялся уже двухлетнем возрасте.
В подростковом возрасте медь накапливается в головном мозге и проявляется в виде неврологических сбоев, из-за этого подросток ведет себя агрессивно, браниться, быстро впадает гнев, снижается успеваемость в учебе, часто это списывают на переходный возраст, однако чем старше ребенок, тем сложнее его контролировать, и оказывается, что у ребенка гепатоцеребральная дегенерация.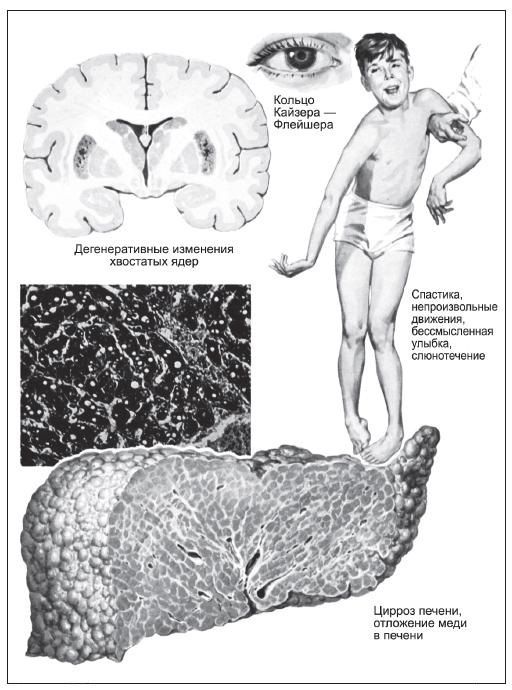
Как мы уже говорили, БВ характеризуется скоплением меди в различных органах, из-за того, что белковые соединения не выводят ее в желчь, и она не выходит из организма. У детей чаще всего встречается печеночная форма недуга, при этом наблюдается почечная и печеночная недостаточность, желтуха.
Клиническая картинка хронического гепатита при БВ у детей схожа с проявлением других форм гепатита, поэтому очень важно исключить болезнь Вильсона-Коновалова у всех людей с гепатитом. У 50% больных БВ вокруг радужки глаза виден зелено-медный ободок (кольца Кайзера-Флейшера)
Однако отсутствие этого ободка не исключает наличие недуга.
Клиническая картина и течение
Гепато-церебральная дистрофия начинается в детском или молодом возрасте и имеет хроническое прогрессирующее течение. Во многих случаях появлению симптомов поражения нервной системы предшествуют висцеральные расстройства в виде нарушения деятельности печени и желудочно-кишечных расстройств (желтуха, боли в правом подреберье, диспептические явления). Порой развивается выраженный гепато-лиенальный синдром. Со стороны нервной системы на первый план выступают экстрапирамидные симптомы в виде мышечной ригидности, гиперкинезов и расстройств психики. Пирамидные симптомы могут быть, но чаще отсутствуют. Чувствительность обычно не нарушена.
Типичным симптомом болезни являются кольца Кайзера-Флейшера — отложения по периферии роговой оболочки содержащего медь зеленовато-бурого пигмента, более выраженные на поздних стадиях. Иногда отмечается желтовато-коричневая пигментация кожи туловища и лица. Часты геморрагические явления (кровоточивость дёсен, носовые кровотечения, положительная проба жгута), мраморность кожи, акроцианоз. Капилляроскопия обнаруживает атонию капилляров и застойность кровотока. Отмечаются суставные боли, профузные поты, остеопороз, ломкость костей.
Патология печени клинически выявляется примерно у 30 % больных, а в ряде случаев она может быть обнаружена только функциональными пробами, например пробой с нагрузкой галактозой, пробой Квинка, пробой Бергмана-Эльботта, бромсульфофталеиновой пробой; количество билирубина в крови и уробилина в моче обычно увеличено; изменены осадочные реакции Таката-Ара и Грея, обычны лейкопения, тромбоцитопения, гипохромная анемия.
Различают 5 форм гепато-церебральной дистрофии:[уточнить]
- Брюшная форма — тяжёлое поражение печени, приводящее к смерти раньше появления симптомов со стороны нервной системы; заболевают дети. Её продолжительность от нескольких месяцев до 3-5 лет.
- Ригидно-аритмогиперкинетическая, или ранняя форма — отличается быстрым течением; начинается также в детском возрасте. В клинической картине преобладают мышечная ригидность, приводящая к контрактурам, бедность и замедленность движений, хореоатетоидные или торсионные насильственные движения. Характерны дизартрия и дисфагия, судорожный смех и плач, аффективные расстройства и умеренное снижение интеллекта. Заболевание длится 2-3 года, заканчивается летально.
- Дрожательно-ригидная форма встречается чаще других; начинается в юношеском возрасте, течёт медленнее, порой с ремиссиями и внезапными ухудшениями, сопровождающимися субфебрильной температурой; характеризуется одновременным развитием тяжёлой ригидности и дрожания, дрожание очень ритмичное (2-8 дрожаний в секунду), резко усиливается при статическом напряжении мышц, движениях и волнении, в покое и во сне исчезает. Иногда обнаруживаются атетоидные хореоформные насильственные движения; наблюдаются также дисфагия и дизартрия. Средняя продолжительность жизни около шести лет.
- Дрожательная форма начинается в возрасте 20-30 лет, течёт довольно медленно(10-15 лет и больше); дрожание резко преобладает, ригидность появляется лишь в конце болезни, а порой наблюдается гипотония мышц; отмечается амимия, медленная монотонная речь, тяжёлые изменения психики, часты аффективные вспышки. Наблюдаются эпилептиформные припадки.
- Экстрапирамидно-корковая форма встречается реже других форм. Типичные для гепато-церебральной дистрофии нарушения в дальнейшем осложняются апоплектиформно развивающимися пирамидными парезами, эпилептиформными припадками и тяжёлым слабоумием (обнаруживаются обширные размягчения в коре больших полушарий). Длится 6-8 лет, заканчивается летально.
Наибольшая летальность (50 %) отмечается при печёночной форме с массивным некрозом и гемолизом у детей до 6 лет. Смерть больных от неврологических нарушений при отсутствии лечения наступает через 5-14 лет. Основная причина при этом интеркуррентные заболевания или желудочно-кишечные кровотечения, портальная гипертензия.
Патогенез заболевания Вильсона-Коновалова
Основную роль в патогенезе играет дисбаланс между поступлением и выведением меди. В разы снижается выведение меди при помощи желчи. Из-за этого она накапливается в гепатоцитах.
Выведение меди нарушается ввиду дефицита или отсутствия в организме протеина, который ее транспортирует. Его и активирует нарушенный ген. В здоровом организме данный протеин (АТФазный протеин Р-типа) транспортирует медь в так называемый аппарат Гольджи. Затем лизосомы высвобождают ее в желчь.
Также нарушено включение токсичной меди в церулоплазмин. Его синтезом занимается печень. Из-за этого у больных заболеванием Вильсона-Коновалова в плазме наблюдается критически низкий уровень церулоплазмина. Это также признак заболевания.
Медь в огромном количестве собирается во всех органах. Так как накопление начинается с печени, то вся симптоматика поначалу связана с этим органом. Первые симптомы появляются в 8-12 лет.
Симптомы
В организме больного фиксируется повышенное количество меди, что негативно сказывается на работе печени, головного мозга, нервной системы, сердца. Пациент ощущает аритмию (повышенное сердцебиение), развивается цирроз печени, наблюдаются постоянные спазмы и периодическое нарушение речи. Также больной замечает снижение уровня интеллекта и короткие провалы в памяти.
Среди первых видимых симптомов наличия Вильсона-Коновалова выделяют:
- «Кольцо» зелено-бурого цвета на радужке глаза. Такая окантовка образуется из-за чрезмерного содержания меди в человеческом организме. Кроме того, это может быть первый признак отравления медью. Иногда возникает у людей, употребляющих пищу из медной посуды;
- Кожные покровы начинают желтеть, затем желтушность может быть обнаружены на слизистых и на «глазных яблоках»;
- Расстройство желудка, как следствие интоксикации организма. Печень уже не функционирует в нормальном режиме и не способна справиться с объемом меди;
- Движения конечностями в повторяющемся режиме;
- Болевые ощущения справа под ребрами, увеличение печени;
- Температура тела в пределах 37-37,5°С в течение нескольких недель. Также, возможны резкие скачки и перепады температуры до 38-41°С;
- Кожные покровы становятся сухими и шелушащимися;
- Частичный или полный паралич конечностей (рук или ног);
- Припадки судорожного характера. Нередки обморочные состояния;
- Наблюдается агрессивное поведение, расстройство сна и депрессивные наклонности;
- Периодическое возникновение судорожного состояния конечностей;
- Потеря памяти;
- Проблемы с речью, координацией и управлением телом.
Причины болезни Вильсона-Коновалова
Медь является очень важным микроэлементом. Она используется в синтезе некоторых ферментов, и без нее организм не может выполнять ряд обменных процессов. Вместе с тем, купрум – это тяжелый металл, избыток которого вызывает токсическое поражение клеток. Накопление этого металла приводит к тяжелым последствиям: развивается печеночная и почечная недостаточность, нарушается работа нервной системы.
Перенос ионов меди осуществляется при помощи специального белка АТФ-азного протеина Р-типа. Этот протеин связывает металл и присоединяет к другим белкам. Кодирует АТФ-азный булок Р-типа ген АТР7В, который размещен на одной из аутосом. Мутации в этом гене приводят к сбоям в синтезе белкового продукта. В результате получается неполноценный протеин, не способный в полной мере выполнять свои функции, и возникают нарушения транспорта меди. Известно порядка двух сотен мутаций, которые могут к этому привести.
Болезнь Вильсона – это наследственное заболевание. Оно возникает при наследовании детьми мутантного аллеля АТР7В гена, который ответственен за обмен меди. Этот ген наследуется по аутосомно-рецессивному типу.
Что такое аутосомно-рецессивное наследование? Гены упакованы в пары хромосом. Всего их 46, то есть 23 пары: 22 пары аутосом и 1 пара половых хромосом. Если у гена аутосомный тип наследования, это значит, что он локализован на одной из аутосом, и наследование такого гена не связано с полом. То есть, болезнь Вильсона-Коновалова может наследоваться с равной вероятностью мальчиками и девочками. Из двух хромосом одной пары одна достается ребенку от мамы, а вторая – от папы. Каждая хромосома содержит одинаковый набор генов, ответственных за тот или иной признак. Каждый ген может быть представлен доминантным или рецессивным аллелем. Доминантный аллель всегда проявляется, в то время как рецессивный в паре с доминантным всегда скрыт скрыт. Если в организме человека содержится два доминантных или два рецессивных аллеля одного гена, то он считается гомозиготным по данному признаку, а если один доминантный и один рецессивный – то гетерозиготным. В случае гетерозиготы проявится только доминантный ген, а рецессивный будет скрыт.
Дефектный ген, который приводит к развитию болезни Вильсона, является рецессивным. Это означает, что он может никак не проявляться у родителей, но вызвать болезнь у их детей. Если мама и папа были гетерозиготами по данному признаку, и в геноме каждого из них был скрыт мутантный аллель гена, то у них может родиться ребенок, который унаследует оба рецессивных гена от обоих родителей. У такого ребенка проявится болезнь Вильсона-Коновалова. Вероятность этого события составляет 25%.
Еще 50% вероятности составляет то, что у таких родителей родятся дети-носители рецессивного дефектного гена, которые унаследуют его от одного из родителей. От второго родителя эти дети унаследуют доминантный нормальный ген. У таких детей не возникнет нарушение обмена меди, но сохраняется вероятность передачи заболевания уже своим детям.
Чаще патологии, наследуемые по аутосомно-рецессивному типу проявляются в культурах, где практикуются браки между кровными родственниками, поскольку у них вероятность наличия одного и того же рецессивного гена выше.
Симптоматика патологии
Болезнь Вильсона наиболее часто диагностируется у пациентов, возрастом 10-25 лет. Патологичесмкий процесс сопровождается:
- мышечной слабостью;
- дрожью;
- деменцией.
У пациентов отмечается различная степень выраженности слабости мышц, которая зависит от степени тяжести патологии. В некоторых случаях возникновение характерного парксонического синдрома наблюдается во всей системе мускулатуры. По своему внешнему виду лицо пациента напоминает маску. У больных диагностируется отвисание нижней челюсти, что приводит к невнятности речи.
При патологическом процессе отмечается нарушение процесса глотания, что объясняется расслаблением мышц носоглотки. Болезнь Вильсона сопровождается усилением слюноотделения. В период протекания заболевания появляется заторможенность двигательной активности. Верхние и нижние конечности замирают в неестественной позе. Слабость мышц приводит к возникновению характерной дрожи.
Слабость мышц приводит к возникновению заметной дрожи, особенно в руках. Если человек отводит руки в стороны или поднимает их на уровень плеч, то это приводит к появлению махов. Возникновение дрожи диагностируется в пальцах в одной или двух верхних конечностях одновременно. На поздних стадиях протекания заболевания диагностируется появление эпилептических приступов. Некоторые больные впадают в кому. При патологии значительно снижаются умственные способности и нарушается психика.
В период протекания заболевания не наблюдается нарушений со стороны чувствительности кожных покровов. Сухожильные рефлексы остаются в норме или повышаются. В некоторых случаях отмечается появление рефлекса Бабинского, который проявляется патологическим разгибанием большого пальца нижней конечности, если умышленно раздражается стопа.
Частым симптомом заболевания является роговичное кольцо. Оно проявляется в виде пигментированной линии, которая имеет коричнево-зеленоватый оттенок. Местом ее расположения является задняя часть роговицы, которая граничит со склерой. Ее заметно офтальмологу при обычном осмотре. При слабой выраженности симптома для его определения используется щелевой осветительный прибор. Заболевание может сопровождаться тромбоцитопенией, анемией и другими изменениями в составе крови, что объясняется нарушением в работоспособности печени.
Симптоматика патологического процесса является ярко выраженной, что предоставляет возможность его самостоятельного определения. Несмотря на это, при появлении первых признаков патологии больной должен обратиться к доктору, который после проведения соответствующих обследований назначит действенное лечение.
Лечение болезни Вильсона-Коновалова
Лечат заболевание при помощи:
- лекарств, удаляющих медь из организма, называемых хелатирующими агентами;
- цинка, препятствующего поглощению меди кишечником.
Во многих случаях лечение улучшает или предотвращает симптомы и повреждения органов. Врачи также могут порекомендовать изменить диету, чтобы избежать употребления продуктов с высоким содержанием меди.
Люди с болезнью Вильсона-Коновалова нуждаются в пожизненном лечении. Прекращение терапии может привести к острой печеночной недостаточности. Медицинские работники регулярно будут проводить анализы крови и мочи, чтобы проверять, как протекает лечение.
Хелатирующие агенты
Пеницилламин (Купрамин, Депен) и Триентин (Сиприн) являются двумя хелатирующими агентами, используемыми для лечения болезни Вильсона. Лекарства удаляют медь из организма.
Пеницилламин чаще вызывает побочные эффекты, чем триентин. Побочные эффекты пеницилламина могут включать лихорадку, сыпь, проблемы с почками или проблемы с костным мозгом. Пеницилламин также снижает активность витамина В6, поэтому врачи могут порекомендовать принимать добавку витамина В6 вместе с пеницилламином. В некоторых случаях, когда пациенты с симптомами нервной системы начинают принимать хелатирующие агенты, их симптомы усиливаются.
Когда начинается лечение, врачи постепенно увеличивают дозу хелатирующих агентов. Больные принимают более высокие дозы хелатирующих агентов, пока лишняя медь из организма не будет удалена. Когда симптомы болезни Вильсона улучшатся, и анализы покажут, что содержание меди на безопасном уровне, могут назначить более низкие дозы хелатирующих агентов в качестве поддерживающей терапии. применяются с перерывами в течение всей жизни.
Хелатирующие агенты могут мешать заживлению ран, поэтому, на момент операции врачи могут назначать более низкие дозы препарата.
Цинк
Цинка предотвращает поглощение меди кишечником. Врачи могут назначить цинк в качестве поддерживающей терапии, после того, как хелатообразующие агенты удалят лишнюю медь из организма. Также цинк может назначаться людям, у которых болезнь Вильсона-Коновалова обнаружена, но протекает бессимптомно.
Наиболее распространенным побочным эффектом цинка является расстройство желудка.
Прекращение приема лекарств от болезни может вызвать быстрое накопление меди и опасные для жизни последствия
Важно, чтобы пациенты, принимающие ацетат цинка, использовали рецептурную версию этого препарата, потому что пищевые добавки не могут быть биоэквивалентными и могут быть неэффективными
Питание
Во время лечения, врач может порекомендовать избегать продуктов с высоким содержанием меди, например:
- шоколад;
- печень;
- грибы;
- орешки;
- моллюск.
После того, как лечение понизило уровень меди и началась поддерживающая терапия, поговорите с врачом о том, можно ли безопасно есть умеренное количество этих продуктов.
Если водопроводная вода поступает из колодца или течет по медным трубам, проверьте уровень меди в воде. Вода, проходящая в медных трубах, может содержать медь. Возможно, придется использовать фильтры для воды, чтобы удалить медь из водопроводной воды.
Из соображений безопасности поговорите с врачом перед использованием пищевых добавок, витаминов, или любых дополнительных или альтернативных лекарств. Некоторые пищевые добавки могут содержать медь.
Роль меди в организме
- Медь принимает участие в синтезе многих протеинов (белков) и ферментов, а также в процессе роста и развития организма.
- Медь участвует в превращении железа в гемоглобин. Также медь является частью ферментов, синтезирующих эритроциты и лейкоциты.
- Благодаря меди кровеносные сосуды сохраняют свою эластичность.
- С помощью меди транспортирующие системы успешно переносят железо из печени в необходимое место. Без меди этот транспорт невозможен.
- Медь участвует в синтезе коллагена (белок, обеспечивающий прочность и эластичность тканей), который участвует в создании каркаса скелетных костей.
- Соединяясь с аскорбиновой кислотой, медь участвует в поддержании иммунной системы в активном состоянии.
- Медь также необходима для нормальной работы фермента супероксиддисмутазы (мощный антиоксидант). С помощью данного фермента предотвращается преждевременное старение кожи. Также хочется отметить, что этот фермент входит в состав косметических средств против старения кожи.
- Медь стимулирует активность гормонов гипофиза. В присутствии меди активность инсулина в крови (гормон снижающий сахар крови) повышается.
- Медь необходима и для пищеварительной системы. Ученые установили, что она защищает пищеварительную систему от повреждения и воспаления. Некоторые ученые считают, что медь даже может заживить небольшие язвы желудка.