Ав блокада и отличительные черты при 2 степени
Содержание:
Атриовентрикулярная блокада II степени
Некоторые нормальные зубцы сопровождаются желудочковыми комплексами, но некоторые — нет. Существует три типа этой патологии.
При типе Мобитц I атриовентрикулярной блокады II степени происходит прогрессивное удлинение интервала P-R после каждого сокращения до тех пор, пока проведение предсердного импульса не прекращается вообще, и комплекс выпадает (феномен Венкебаха). Проведение через АВ-узел восстанавливается к следующему сокращению, и ситуация повторяется. Тип Мобитц I атриовентрикулярной блокады II степени может быть физиологическим у молодых пациентов и многих атлетов. Блокада появляется в АВ-соединении у 75 % представителей с узкими комплексами QRS и в более низко расположенных участках (пучок Гиса, ножки пучка Гиса, волокна Пуркинье) у остальных. Если блокада становится полной, обычно появляется выскальзывающий узловой ритм. Необходимость в лечении отсутствует до тех пор, пока блокада не приводит к брадикардии с клинической симптоматикой. Также необходимо исключение временных или устранимых причин. Лечение заключается в имплантации ЭКС, которая также может быть успешной у больных, не имеющих клинических проявлений, с типом Мобитц I атриовентрикулярной блокады II степени на подузловом уровне, выявленной во время электрофизиологического исследования, выполнявшегося по другому поводу.
При типе Мобитц II атриовентрикулярной блокады II степени интервал P-R одинаков. Импульсы не проводятся сразу же, и происходит выпадение комплекса QRS, обычно с повторяющимися циклами зубца — каждый третий цикл (1:3 блок) либо четвертый (1:4 блок). Тип Мобитц II атриовентрикулярной блокады II степени всегда патологический. У 20 % больных она возникает на уровне пучка Гиса, в ветвях этого пучка — у остальных. Больные могут не иметь клинических проявлений или испытывать легкое головокружение, пресинкопе и синкопе в зависимости от соотношения проведенных и непроведенных импульсов. Пациенты имеют риск развития клинической блокады высокой степени или полной блокады, при которой выскальзывающий ритм, вероятно, является желудочковым, а вследствие этого редким и неспособным обеспечить системное кровоснабжение. Поэтому показан ИВР.
Блокада II степени высокой градации характеризуется выпадением каждого второго или чаще желудочкового комплекса. Отличить блокаду Мобитц I и Мобитц II бывает сложно, поскольку два зубца никогда не появляются на изолинии. Риск развития полной атриовентрикулярной блокады сложно предугадать, поэтому назначают ИВР.
Больных с любым типом атриовентрикулярной блокады II степени, имеющих структурную патологию сердца, следует рассматривать как кандидатов для постоянной кардиостимуляции, за исключением преходящих и обратимых причин.
[], [], []
Лечение АВ блокады 2 степени
Лечение атриовентрикулярной 2 степени типа Мобитц II обычно предполагает установку (имплантацию) электрокардиостимулятора (ЭКС). Медикаментозное лечение АВ блокады 2 степени самостоятельно не применяется и выполняется в ожидании установки искусственного водителя ритма сердца. Перед установкой ЭКС применяется, как правило, атропин.
Лечение АВ блокады 2 степени типа Мобитц I, как правило, не требуется. Лечение АВ блокады 2 степени 2:1 (с выпадением каждого второго импульса) может потребовать установки кардиостимулятора, однако если она вызвана приемом медикаментозных препаратов (например, бета-блокаторов) обычно достаточно корректировки дозы лекарств или их полная отмена.
Лечение атриовентрикулярной блокады 2 степени при кардиосклерозе, миокардитах, инфаркте миокарда предполагает курс лечения бета-адреностимуляторами с последующей имплантацией электрокардиостимулятора. Лечение AV блокады 2 степени путем установки кардиостимулятора признается экстремальным способом терапии и назначается при следующих симптомах:
- наличие в анамнезе (истории болезни) даже однократного приступа Морганьи-Адамса-Стокса (случаи потери сознания с нарушением дыхания и судорогами из-за гипоксии – кислородного голодания – головного мозга);
- снижение частоты сокращений желудочка ниже 40 ударов в минуту;
- периоды асистолии (задержки между сокращениями предсердия и желудочка) более 3-х секунд.
Как лечить АВ блокаду 2 степени
Можно ли вылечить АВ блокаду 2 степени народными средствами, медикаментозно или физиотерапией? Если АВ блокада вызвана бесконтрольным приемом медикаментозных средств и препаратов, то лечится она путем отмены медикаментов. Также блокада может лечиться путем воздействия на основное заболевание или патологического состояния. Но и в этом случае возможна установка кардиостимулятора (в профилактических целях).
Не существует народных средств лечения АВ блокады 2 степени, хотя в качестве симптоматической терапии при хронической форме АВ блокады может использоваться, например, экстракт белладонны. АВ блокаду второй степени, если она является сопутствующим заболеванием, можно лечить путем воздействия на основное заболевание, которым обычно является инфаркт миокарда, воспаление сердечной мышцы.
Последствия инфаркта лечатся бета-блокаторами, антикоагулянтами, тромболитиками. Миокардит (воспаление миокарда) – антибиотиками. Бета-блокаторы могут использоваться для улучшения проводимости электрических импульсов и увеличения силы сердечных сокращений. В случаях, когда АВ блокада II степени является сопутствующим заболеванием (в том числе врожденных болезней), пациенту могут назначаться атропин и бета-адреномиметики; при ишемической болезни сердца, миокардите, стенокардии, инфаркте – изадрин внутривенно.
АВ блокады сердца 2 степени, осложненные сердечной недостаточностью, лечатся назначением глюкагона внутривенно, при застойных формах заболеваний – лечение дополняется диуретиками и вазодилататорами. Если АВ блокада сердца 2 степени происходит на уровне атриовентрикулярного узла, ее лечение возможно путем приема атропина, если она проходит ниже – лекарство уже не поможет.
Лечение АВ блокады 2 степени типа Мобитц 2
Лечение АВ блокады 2 степени типа Мобитц 2 осуществляется путем установки кардиостимулятора всегда. Медикаментозное лечение является подготовительным к процедуре имплантации электрокардиостимулятора. Установка кардиостимулятора – при АВ блокадах 2 степени типа Мобитц II – не является излечением больного, однако надежно купирует заболевание, позволяя пациенту вернуться к полноценной жизни.
Особенности у детей
Нарушения проведения импульса по сердцу у детей встречается довольно часто. Это обусловлено патологией беременности, возникшей в результате болезней матери (сахарный диабет, СКВ), воздействия средовых факторов и пр.
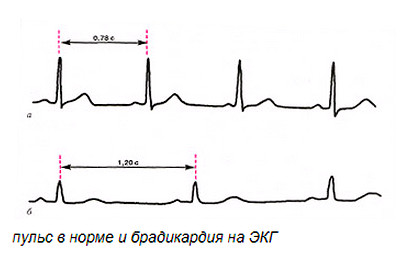
Частота сердечных сокращений оценивается у младенцев иначе, чем у взрослых: ЧСС 100 уд./мин. уже считается брадикардией и требует внимания. Поэтому АВ-блокада первой степени при рождении заметна.
Отмечаются следующие симптомы: бледность или цианоз, вялость, слабость, отказ от груди, усиление потоотделения. В то же время клинических проявлений при 1 степени может и не быть.
Разновидности заболевания
В настоящий момент разделяют три основные вида или типа, которые имеет атриовентрикулярная блокада, и распознаются эти формы при соответствии с анатомическими специфическими особенностями болезни:
- неполная или частичная форма — тут регистрируется первичный дефект, поражающего межпредсердную перегородку и расщепление передней створки в митральном клапане;
- при интермитирующем виде патологии наблюдается наличие первичного дефекта в межпредсердной перегородке, а также общее ухудшение прочности и потерю формы передней створки в митральном клапане, как и части створки трехстворчатой части;
- и полная форма, проявления которой характеризуются возникновением общего кольца у атриовентрикулярных клапанов, параллельным самым первым дефектом в перегородке и вариантами дефектов в приточном межжелудочковой перегородке.
Дополнительная классификация, которую имеет блокада, позволяет разделить полную форму на три разновидности:
- тип А, который описываться может наличием частичного разделения створки на левую часть и правую; они делятся при помощи креплений: хорды проходят из области правой части в левый желудочек сердечной мышцы;
- тип В — при его развитии соединения проходят из одной части желудочка к определенной створке;
- тип С характеризуется отсутствием соединений в передней части.
Теперь следует изучить причины, по которым часто возникает блокада.
Клинические проявления разных степеней
АВ-блокады могут быть транзиторными (быстро проходящими) и постоянными. Транзиторные блокады достаточно сложно диагностировать. Для их обнаружения требуется проведение Холтеровского мониторирования — регистрации кардиограммы в течение суток.
При первой степени атриовентрикулярной блокады нет явных клинических проявлений. Единственный симптом — это брадикардия. Некоторые пациенты могут ощущать слабость и повышенную утомляемость.
Более выраженная клиническая картина наблюдается при второй степени:
- пальпаторно можно обнаружить периодическое выпадение пульсовой волны;
- клинически это будет проявляться как ощущение пациентами перебоев в работе сердца;
- пациенты также чувствуют слабость и утомляемость.
Самой опасной является третья степень блокады:
- периодическое или постоянное головокружение;
- шум в ушах, мелькание мушек перед глазами;
- болевые ощущения за грудиной;
- ощущение перебоев в работе сердца;
- эпизоды потери сознания.
При выслушивании сердца стетоскопом можно услышать правильность ритма, но с появлением длинных пауз — это и есть выпадение сокращения желудочков. Отмечается брадикардия разной степени выраженности. Появляется характерный для блокад пушечный тон сердца, называемый тоном Стражеско.
Осложнением блокад может стать желудочковая тахикардия, ведущая к асистолии. При синдроме МАС, наблюдающемся совместно с этой блокадой, также могут возникать приступы асистолии желудочков, грозящие срывом ритма и прекращением сердечной деятельности.
Лечение АВ-блокад заключается в назначении препаратов для улучшения проводимости миокарда, устранении основного заболевания. При тяжелой блокаде требуется установка искусственного водителя ритма.
Блокада первой степени не требует особого лечения. Показано лишь наблюдение за пациентом, периодическое проведение Холтеровского мониторирования для определения динамики развития блокад.
При второй степени показано использование лекарственных препаратов, например, Коринфара. Также проводится наблюдение за пациентом.
Некротизированный или фиброзированный участок миокарда восстановить уже нельзя. В этом случае сначала проводят курсовой прием бета-адреностимуляторами, а затем имплантируют кардиостимулятор.
Что такое кардиограмма
Кардиограммой называют запись на специальной пленке электрических импульсов, производимых миокардом. Такая запись позволяет судить о состоянии сердца, диагностировать различные патологии:
- нарушения проводимости сердечной мышцы — блокады;
- нарушения ритма сокращений сердца — аритмии;
- деформацию миокарда — ишемия, некроз (инфаркт).
Для расшифровки электрокардиограммы созданы определенные обозначения. С их помощью описывают функцию предсердий и желудочков сердца, состояние проводящих узлов и самого миокарда. Оценивая все элементы кардиограммы, специалист дает заключение о состоянии сердца.
Зная условные обозначения, специалист может расшифровать любую кардиограмму
Ав блокада 3 степени экг признаки
Атриовентрикулярные блокады (AV-блокады)
AV-блокады характеризуются задержкой или прекрашением проведения импульсов из предсердий через AV узел, пучек Гиса и его ножки к желудочкам.
AV-блокады подразделяются на 2 большие группы: неполные и полные, а также преходящие и постоянные.
1. Частичная Av-блокада 1 степени.
Характеризуется замедлением прохождения импульса от предсердий к желудочкам. На ЭКГ это проявляется удлинением интервала PQ, который более 0.20 с. В большинстве случаев интервал PQ составляет 0.21-0.35 с. и является постоянным во всех комплексах. Так как распространение импульса по предсердиям не нарушено, зубец P и комплекс QRS не изменены. Расстояние Р — Р ( R — R ) одинаковы, если нет синусовой аритмии. При большом удлинении PQ зубей Р может наслаиваться на предыдущий желудочковый комплекс и быть плохо заметным. ( См. ЭКГ )
AV-блокада 1 степени является самым частым нарушением AV проводимости и регистрируется у 0ю5 — 2.0 % практически здоровых людей, особенно в пожилом возрасте, однако в осовном наблюдается при поражении мышцы сердца — кардиосклерозе, миокардите, пороках сердца, передозировке сердечных гликозидов.
2. Частичная AV-блокада II степени
При такой блокаде наблюдаются более глубокие нарушения проводимости и не все импульсы проводятся к желудочкам. Количество предсердны зубцов, при этом, превышает количество желудочковых комплексов.
Выделяются 4 типа AV-блокады II степени.
1. Частичная Av блокада II степени с периодами Венкебаха ( первый тип Мебитца). 2. Частичная блокала II степени 2 типа (второй тип Мебитца). 3. Частичная блокада II степени 2:1. 4. Прогрессирующая AV-блокада.
1. Частичная блокада II степени 1 типа (с периодами Венкебаха).
Связана с удлинением абсолютного и относительного рефрактерного периода в AV соединении. При такой блокаде проводимость в AV узле прогрессивно ухудшается от сокращения к сокращению до тех пор, пока AV соединение становится не в состоянии провести очередной импульс к желудочкам. Это приводит к периодическому выпадению сокращений желудочков. В овремя длительной паузы проводимость в узле восстанавливается, после чего весь цикл повторяется. На ЭКГ это проявляется прогрессирующим удлинением интервала PQ от комплекса к комплексу, затем регистрируется только зубец Р, а желудочковый комплекс QRS выпадает. В первом комплексе после выпадения интервал PQ наименьший, но затем цикл повторяется (период Венкебаха). Так как выпадение желудочковых комплексов закономерно, то наблюдается AV-блокада с соотношение 3:2, 4:3 и т.д. ( отмечают в числителе число предсердных комплексов, а в знаменателе число желудочковых комплексов). Во время выпадения желудочковых комплексов могут быть выскакивающие сокращения. ( См. ЭКГ )
Нередко такая блокада возникает при передозировке сердечных гликозидов, противоаритмических средвств, при инфаркте миокарда.
2. Частичная AV-блокада II степени 2 типа (второй тип Мебитца).
Для нее характерно периодическое выпадение желудочковых сокращений без цикла изменений интервала PQ, который может быть удлинен или нормальным. Выпадение желудочковых комплексов может быть регулярным ( каждое 3, или 4, или 5) или нерегулярным, хаотическим.Диагностика таких случаев иногда затрудняется наслоением выскакивающих вокращений, экстрасистол. ( См. ЭКГ )
AV-блокада Мебитца всегда указывает на глубокие нарушения мышцы сердца, она нередко переходит в полную блокаду.
3. Частичная блокада II степени 2:1.
При этом типе блокируется каждый второй импульс и регулярно выпадает каждое второе сокращение желудочков. На ЭКГ на каждые зубца Р приходится один желудочковый комплекс QRS. При отсутствии синусовой аритмии расстояние Р — Р одинаковы и расстояния QRS одинаковы, но вдвое большие. Развивается брадикардия. Такая блокада обычно бывает при тяжелых поражениях сердца. ( См. ЭКГ )
4. Прогрессирующая Av-блокада.
При такой блокаде AV проводимость нарушена так резко, что блокируются 2 и более желудочковых сокращения подряд (3:1, 4:1, 5:1), причем такое блокирование может следовать ритмично и неритмично. У больногомогут появлятсся приступы Адамса-Стокса_Морганьи. ( См. ЭКГ )
Полная поперечная блокада(AV- блокада III степени).
При этом отсутствует проведение импульсов через атриовентрикулярное соединение от предсердий к желудочкам. Предсердия возбуждаются из синусового узла, а желудочки из атриовентрикулярного узла или эктопических очагов автоматизма II или III порядка. Может развится выраженная брадикардия с неэффективной гемодинамикой. На ЭКГ наблюдается полная диссоциация между зубцами Р и комплексамиQRS. Полная блокада нередко сочетается с блокадой ножек пучка Гиса, экстрасистолией. ( См. ЭКГ )
Лечение
Терапия острой АВ-блокады второго типа Мобитц I типа выглядит следующим образом:
У пациентов с симптомами или у которых есть сопутствующая острая ишемия миокарда или инфаркт миокарда (ИМ), прием указывается на единицу с контролем телеметрии и возможностями чрескожной стимуляции
Симптоматическим пациентам следует немедленно лечить атропином и чрескожной стимуляцией, а затем проводить трансвенозную временную стимуляцию до тех пор, пока дальнейшая работа не выявит этиологию заболевания
Атропин следует вводить с осторожностью больным с подозрением на миокардиальную ишемию, поскольку могут возникать желудочковые дисритмии. Атропин увеличивает проводимость в АВ-узле
Если блокада проводимости является инфранодальной (например, если блокада Мобитц II), увеличение АВ-узловой проводимости атропином только ухудшает задержку инфранадольной проводимости и увеличивает АВ-блок.
Лечение острой АВ-блокады второго типа Мобитц II выглядит следующим образом:
- Применение чрескожной и трансвенозной стимуляции
- Разумно использовать кардиостимулятор для всех новых случаев блокады типа Мобитц II
- Гемодинамически нестабильным пациентам, которым не требуется консультация по неотложной кардиологии, должны пройти размещение временного транскрибирующего проводника в отделении неотложной помощи с подтверждением правильного позиционирования рентгенографией грудной клетки.
Рекомендации рекомендуют следующее в качестве показаний для постоянной стимуляции при АВ-блокаде второй степени:
- АВ-блокада второй степени, связанная с такими нарушениями, как брадикардия, сердечная недостаточность и асистолия в течение 3 секунд или дольше, пока пациент бодрствует
- АВ-блокада второй степени с нервно-мышечными заболеваниями, такими как миотоническая мышечная дистрофия, дистрофия Эрба и атрофия малоберцовой мускулатуры, даже у бессимптомных пациентов (прогрессирование блока непредсказуемо у этих пациентов); у некоторых из этих пациентов может потребоваться имплантируемый дефибриллятор кардиовертера
- Мобитц II второй степени с широкими комплексами QRS
- Асимптоматический тип Мобитц I второй степени с блоком на внутри- или инфра-уровневом уровне, обнаруженном при электрофизиологическом тестировании. Некоторые из электрофизиологических находок блока Int-His включают интервал HV, превышающий 100 мс, удвоение интервала HV после введения прокаинамида и наличие разделенных двойных потенциалов на записывающем катетере.
В некоторых случаях следующие указания могут также указывать на необходимость установки кардиостимулятора:
- Стойкая, симптоматическая АВ-блокада второй степени после ИМ, особенно если он связана с блоком пучка Гиса; АВ-блокада, полученная в результате окклюзии правой коронарной артерии, как правило, разрешается в течение нескольких дней после реваскуляризации по сравнению с левой передней нисходящей артерией, что приводит к постоянной АВ-блокаде
- Высококачественная АВ-блокада после переднего инфаркта миокарда.
- Стойкая АВ-блокада второй степени после хирургии сердца.
Постоянная стимуляция может не потребоваться в следующих ситуациях:
- Переходная или бессимптомная АВ-блокада второй степени после ИМ, особенно после окклюзии правой коронарной артерии
- Блокада АВ второй степени у пациентов с токсичностью лекарственных препаратов, болезнью Лайма или гипоксией во сне
- Всякий раз, когда исправление базовой патологии, как ожидается, разрешит АВ-блокада второй степени
- АВ-блокада может произойти после имплантации аортального клапана транскатетера. Это относительно новая технология, и нет достаточных достаточных доказательств для руководства терапией пациента в этой ситуации. В некоторых случаях, в зависимости от типа имплантированного клапана, особенности ЭКГ базовой линии, степень и местоположение кальцификации аортального клапана и сопутствующие заболевания пациента, имплантация постоянного кардиостимулятора вне обычных критериев может быть разумным и безопасным подходом.
Диагностика
Лабораторные исследования
- Анализ уровня электролитов (гиперкалиемия) и концентрации какого-либо лекарственного препарата, если подозревается повышенный уровень калия или токсичность препарата;
- Анализ уровня тропонина: при подозрении на атриовентрикулярную блокаду вследствие ишемии / инфаркта
- Инфекция (Болезнь Лайма), микседема (уровни тиреотропного гормона ) или исследования соединительной ткани (АНА) в случае системных заболеваний.
Электрокардиография
- ЭКГ-запись с 12 отведениями или ритмические/мониторные полосы;
- 24-часовой или более продолжительный мониторинг;
- Имплантируемый рекордер, отслеживающий частоту сердечного ритма.
Дополнительные мероприятия
- Электрофизиологический тест: для определения местоположения блокады и других аритмий;
- Эхокардиография: для оценки функции желудочка (особенно если требуется имплантируемое устройство);
- Тест с физической нагрузкой. Чтобы оценить, ухудшается или улучшается ли состояние после физических упражнений.
Диагноз по ЭКГ
• Интервал PR > 200 мс (или 5 маленьких квадратиков при скорости 50 мм/с).
• Каждому зубцу Р соответствует комплекс QRS (1:1).
АВ-блокада 2-й степени типа Мобиц I (Венкебаха с периодами Самойлова-Венкебаха)
• Прогрессивное увеличение интервала PR до того, что проведение предсердного импульса становится невозможным. PR-интервал затем возвращается к норме для последующей систолы.
• Комплекс QRS (обычно) узкий.
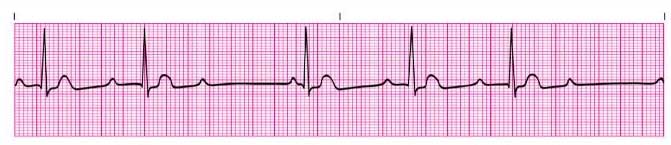
Атриовентрикулярная блокада второй степени Мобитц типа I
Обратите внимание на пролонгацию интервала PR, предшествующего сброшенному ритму, и сокращенному интервалу PR после падения
• P:QRS > 1:1.
АВ-блокада 2-й степени типа Мобиц II
• PR не меняется.
• Временное отсутствие проведения на желудочки, паузы вместо комплексов QRS после зубца Р.
• Комплекс QRS (обычно) узкий.
• Может быть выпадение QRS, например 2 или 3 зубца Р на каждый QRS (называется блокада 2:1 или блокада 3:1).
• P:QRS > 1:1, может быть 2:1 или 3:1.
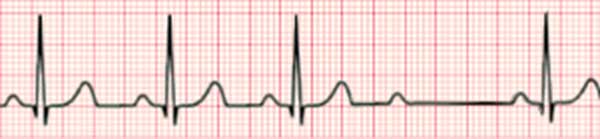
Атриовентрикулярная блокада Мобитц II типа
Обратите внимание на фиксированный интервал PR, но после третьего ритма предсердный импульс не проходит к желудочку
АВ-блокада 3-й степени/полная
• Нет никакой связи между Р- и QRS-комплексом.
• Зубцы Р и QRS обычно регулярные, но с разным ритмом.
• QRS-комплекс обычно широкий, но может быть узким, если АВ-блокада лежит высоко и желудочковый ритм возникает в системе Гиса-Пуркинье.

Эта полоса ритма ЭКГ показывает атриовентрикулярную блокаду третьей степени (полную блокаду сердца). Частота предсердий быстрее, чем частота желудочков, и никакой связи между предсердной и желудочковой активностью не существует.
Профилактика заболевания
 Специфической профилактики нет. Из общих мер рекомендуют модификацию образа жизни. Она подразумевает физическую активность, ограничение жирных блюд, быстро усваиваемых углеводов, отказ от курения и алкоголя. В рамках диспансеризации проводится выявление АВБ на ранних стадиях, чтобы предупредить их отягощение. Мерой профилактики будет также активное выявление других сердечных заболеваний и раннее их лечение.
Специфической профилактики нет. Из общих мер рекомендуют модификацию образа жизни. Она подразумевает физическую активность, ограничение жирных блюд, быстро усваиваемых углеводов, отказ от курения и алкоголя. В рамках диспансеризации проводится выявление АВБ на ранних стадиях, чтобы предупредить их отягощение. Мерой профилактики будет также активное выявление других сердечных заболеваний и раннее их лечение.
Атриовентрикулярная блокада – частая патология. Несмотря на благоприятное течение на ранних стадиях, существует необходимость раннего ее выявления. Уровень развития медицины и доступность медицинской помощи к этому предрасполагают. И даже в запущенных случаях существует достаточно эффективный метод лечения, который значительно улучшает качество жизни при тяжелом течении заболевания, – установка искусственного водителя ритма, ЭКС. Рассказать подробнее, что это такое, провести необходимые исследования и назначить лечение может терапевт или кардиолог.
Мне нравитсяНе нравится
Симптомы
Симптоматика АВ-блокады 1 степени может быть скудной или отсутствовать вовсе. Тем не менее, часто пациенты отмечают такие признаки, как повышенная утомляемость, общая слабость, чувство нехватки воздуха при физической нагрузке, головокружение и ощущения перебоев в работе сердца, предобморочные состояния с мельканием мушек перед глазами, звоном в ушах и другими предвестниками того, что сейчас человек потеряет сознание. Особенно это выражено при быстрой ходьбе или беге, так как сердце с блокадой не в состоянии обеспечить полноценный приток крови к мозгу и к мышцам.

АВ-блокада 2 и 3 степени проявляется куда выраженней. Во время редкого сердцебиения (менее 50 в минуту) пациент может потерять сознание на небольшой период времени (не более 2 минут). Это называется приступом МЭС (Морганьи-Эдемса-Стокса) и несет в себе угрозу для жизни, так как данный тип нарушения проводимости может привести к полной остановке сердц а. Но в обычно пациент приходит в сознание, в миокарде “включаются” обходные и дополнительные пути проведения, и сердце начинает сокращаться с обычной или чуть более редкой частотой. Тем не менее, пациент с приступом МЭС должен быть своевременно осмотрен врачом и госпитализирован в кардиологический, аритмологический или терапевтический стационар больницы, так как впоследствии будет решаться вопрос о необходимости установки электрокардиостимулятора, или искусственного водителя ритма.
В крайне редких случаях пациент после приступа МЭС может так и не прийти в сознание, тогда тем более его следует как можно быстрее доставить в стационар.