Разновидности дерматита у грудничков. методы лечения
Содержание:
- Уход за кожей
- Элиминационное лечение
- Лечение контактного дерматита у детей
- Методы борьбы
- Профилактика атопического дерматита у грудничков
- Лечение дерматита в детском возрасте
- Почему возникает?
- Причины возникновения
- Причины возникновения дерматита у грудничков
- Методы диагностики
- Причины возникновения
- Золотистый стафилококк и его влияние на возникновение АД
- Основные принципы лечения дерматита у грудничка
- Как лечить дерматит у грудничков?
- Симптомы
- Почему может появиться дерматит у грудного ребенка
- Заключение
Уход за кожей
Атопический дерматит требует особенного отношения организации гигиенических процедур ребёнка:
- Купания раз в 2 дня с рН-нейтральных средствами, мочалки. Воду предварительно фильтруют, освобождая от хлора.
- Промокание кожи после процедур. Малыша нельзя растирать, поскольку это вызовет травмы кожи.
- При высыпаниях и покраснениях в области паха или ягодиц контакт с водой стоит ограничить. После туалета кожу малыша протирают влажными гипоаллергенными салфетками.
- Применение лечебных ванн со специальными средствами (Урьяж, Мустела), которые восстанавливают кожу.
- В стадии обострения болезни рекомендуется отказаться от проведения массажа. Какими бы мягкими не были движения рук мамы, излишнее трение раздражённой коже грудничка только навредит.
СОВЕТ. Известный в нашей стране педиатр Комаровский советует увлажнять кожу ребёнка специальными эмолентами. Современные препараты Мустела, Липикар эффективно снимают сухость кожи, покраснения, помогают восстанавливать кожный барьер.
Видео рекомендации Доктора Комаровского, при атопическом дерматите
Доктор отвечает на самые острые и распространенные вопросы о дерматите и дает ценные рекомендации.
Элиминационное лечение
Терапия главным образом базируется на рациональном питании мамы
Особое внимание следует уделять пищевой базе. Полностью исключаются из рациона жареные, мучные, жирные и сладкие блюда
Запрещено употребление красных овощей и фруктов, а также орехов, молочных продуктов, специй. Если ребенок находится на искусственном вскармливании, то предпочтение отдавайте смесям с полным содержанием гидролиза белковых веществ.
Не стоит спешить с прикормом, поскольку у таких детей неразвита ферментативная система. Целесообразно проконсультироваться у педиатра, когда и сколько пищи давать, если у него диагностирован атопический дерматит. У грудничка (диета у мамы может быть постепенно расширена) на фоне этого недуга ослабевает иммунитет, пропадает аппетит, появляются болевые ощущения в области живота
Для устранения перечисленных симптомов важно строго выполнять комплекс предписанных лечебных мероприятий
https://youtube.com/watch?v=G7ercYVLZH0
https://youtube.com/watch?v=G7ercYVLZH0
Лечение контактного дерматита у детей
После подтверждения диагноза, в соответствии с возрастом пациента и тяжестью заболевания, избирается наиболее подходящая схема лечения. Это может быть как местная терапия, так и комплексная.
Антигистаминные препараты
Устраняют неприятные симптомы, такие как зуд, отечность, покраснение.
Наиболее назначаемые для детей:
- Фенистил капли — разрешены детям с 1 месяца, дозировка рассчитывается исходя из массы тела ребенка, средняя стоимость 400 рублей;
-
Супрастин таблетки – средняя стоимость 120 рублей, для детей в возрасте:
- от 6 до 14 лет по ½ таблетки 3 раза в день;
- от 1 года до 6 лет по ½ таблетки 2 раза в день:
- от 1 месяца до 1 года по ¼ таблетки 2-3 раза в день;
-
Эриус – средняя стоимость 120 рублей, детям назначают:
- в форме сиропа от года до пяти лет по 2.5 мл один раз в день;
- в форме сиропа для детей 6 — 11 лет по 5 мл сиропа;
- в форме сиропа подросткам после 12 лет в дозе 10 мл один раз в день;
- в таблетках – с 12 лет по одной таблетке один раз в сутки;
-
Зодак — средняя цена от 120 до 500 рублей, детям назначают:
- в таблетках после 12 лет по 1 табл. 1 раз в день;
- в таблетках от 6 до 12 лет по 1 таблетке в сутки или по половине таблетки утром и вечером:
- в форме сиропа после 12 лет один раз в сутки по 2 мерные ложки;.
- в форме сиропа в возрасте от 6 до 12 лет один раз в сутки по 2 мерные ложки либо по 1 ложке утром и вечером;
- в форме сиропа от 2 до 6 лет в сутки по 1 мерной ложке 1 раз или по половине ложки утром и вечером.
«Фенистил» и «Супрастин» относят к препаратам первого поколения. Начинают действовать в течение часа, эффект сохраняется около суток. Могут вызывать привыкание при долгом применении.
«Зодак» и «Эриус» — препараты второго и третьего поколения соответственно. Имеют длительное действие. Не вызывают привыкания.
Мази, гели и кремы
Негормональные препараты
Такие мази назначаются для избавления от наружной симптоматики.
Самые эффективные из них:
- Цинковая мазь – обладает противовоспалительным эффектом, применяется до исчезновения внешних признаков патологии. Рекомендована с первых дней жизни, средняя цена 40 рублей;
- Бепантен – препарат с противомикробным, противовоспалительным эффектом. Разрешен к применению с первых дней жизни, средняя цена 500 рублей;
- Радевит – препарат с витаминами A, E, D, ускоряет регенерацию, избавляет их от зуда и неприятных ощущений. Применять можно только после устранения воспалительных явлений. Возрастных ограничений по применению не имеет, средняя цена 300 рублей;
- Протопик — обладает выраженным противовоспалительным действием, может применяться с 2 лет, средняя цена 800 рублей;
- Тимоген – обладает иммуномодулирующими свойствами, устраняет зуд и снимает покраснение. Можно применять с первых дней жизни, средняя цена 200 рублей.
Глюкокортикостероидные препараты (ГКС)
Гормональные средства назначаются при обширных поражениях всего кожного покрова — более 20% площади.
Для детей назначают:
- Гидрокортезон – препарат слабого действия не рекомендован детям до 2 лет, средняя цена 80 рублей;
- Афлодерм – препарат средней силы, не рекомендован детям до 6 месяцев, средняя цена 380 рублей;
- Адвантан — препарат сильного действия, не рекомендован детям до 4 месяцев, цена от 400 до 1300 рублей;
- Дермовейт – препарат очень сильной активности, не рекомендован детям до 1 года, средняя цена 480 рублей.
Особенность лечения детей и подростков данными мазями заключается в том, что оно должно быть ступенчатым: от препаратов со средней активностью к препаратам с более выраженным действием.
ГКС с низкой степенью активности используются преимущественно на лице, веках, в складках и на сгибательных поверхностях конечностей. Длительность курса обычно не превышает 2-х недель. Имеют много противопоказаний.
Антибактериальные препараты
Назначаются в случае присоединения вторичной инфекции.
Самые назначаемые для детей:
- Линкомицин – не рекомендован до 1 месяца, средняя цена 110 рублей;
- Эритромицин — не рекомендован до 3 месяцев, средняя цена 80 рублей.
Стимулируют заживление кожных дефектов и укрепление ослабленного иммунитета. При контактном дерматите особенно полезны витамины группы В, С и Е.
Методы борьбы
Прежде чем бежать к врачу, нужно внимательно осмотреть очаг дерматита. Это нужно делать после банных процедур и расчесывания. Нет никаких проблем если:
- при счесывании нет покраснения, пятен;
- отпавшие чешуйки не оставляют после себя выделений и повреждений.
Этот дерматит пройдет до 3—4 месяцев, без следа.
Если же есть любые покраснения, пятна и выделения, стоит поспешить на прием к педиатру или дерматологу.
Советы по борьбе с чешуйками:
- Мыть голову нужно регулярно.
- Прежде чем удалять чешуйки, их нужно хорошо распарить.
- Ни в коем случае не сдирать ногтями – только мягкое вычесывание специальной расческой-щеткой.
- Хорошо размягчает детский крем или масла с витамином Е.
- Для полного эффекта на голову надеть чепчик и оставить на 30 минут.
Профилактика атопического дерматита у грудничков
Вероятность возникновения кожных патологий можно снизить простыми профилактическими мерами
Это особенно важно для детей с отягощенной наследственностью. К таким мероприятиям относят:
Сохранение грудного кормления длительное время. Молоко матери считается гипоаллергенным продуктом. Благодаря натуральному составу молоко усваивается практически полностью. Врачи часто диагностируют атопический дерматит в момент прекращения грудного вскармливания или при переходе на смешанное кормление.
Своевременное лечение хронических заболеваний. Длительная болезнь малыша подрывает его защитные силы. В момент ослабления здоровья присоединяются и вторичные болезни
Особенно важно лечить заболевания ЖКТ. Нарушения в работе пищеварительной системы приводит к развитию аллергии.
Улучшение работы иммунной системы
При попадании инфекции в организм, болезнь развивается не так активно, если у ребенка здоровый иммунитет. На первое место в укреплении его выходит закаливание.
Введение в рацион гипоаллергенного прикорма. Медики рекомендуют начинать прикорм с продуктов белого и зеленого цветов. К ним относят брокколи, кабачки, цветную капусту. Детям, столкнувшимся с атопическим дерматитом, необходимо пожизненно придерживаться специальной диеты.
Проведение влажной уборки и проветривание. Регулярное очищение поверхностей в комнате малыша поможет своевременно убирать раздражители. Проветривание обогатит воздух в помещении кислородом и обеспечит полноценный воздухообмен.
Уборка из комнаты ребенка вещей, на которых собирается пыль. Источником аллергий зачастую бывают обычные предметы быта: ковры, паласы, ворсистые пледы, мягкие игрушки и так далее.
Удаление растений, особенно цветущих экземпляров.
Приобретение для грудничка удобной одежды из натуральных материалов.
Отказ родителей и близких родственников от курения, так как табачный дым, проникая в комнату малыша, раздражает его дыхательную систему. Из-за этого возникает аллергия.
Молодые родители пугаются появления высыпаний на теле грудничка. Медики не рекомендуют впадать в панику, а своевременно обратиться в медицинское учреждение. Фармакологическая промышленность предлагает много лекарственных средств для лечения атопического дерматита. При соблюдении врачебных рекомендаций у малыша быстро восстановится здоровье.
Лечение дерматита в детском возрасте
Первый этап лечения заключается в том, чтоб устранить действие раздражителя на кожу ребенку. После того, как это сделано, необходимо приступать к комплексной терапии, которая включает в себя медикаментозное лечение и применение средств нетрадиционной медицины.
Медикаментозная терапия
На сегодняшний день в клинической практике применяют препараты из следующих фармакологических групп:
антигистаминные препараты (Фенистил, Тавегил, Супрастин, Цетрин). Эти средства снижают интенсивность аллергической реакции, помогают снять жжение, зуд и отек.
энтеросорбенты (Сорбекс, активированный уголь, Полисорб). Данные препараты ускоряют выведение токсинов, образующихся в ходе аллергии и воспаления.
витамины (Компливит, Пиковит, Витрум). Витаминные комплексы повышают сопротивляемость организма, улучшают регенерацию кожи.
глюкокортикостероиды местного и системного применения (Преднизолон, Гидрокортизон и мази с их содержанием). Гормональные средства являются высокоэффективными при лечении дерматитов, т.к. они быстро снимают симптомы и ускоряют процесс выздоровления
Однако применять их нужно с осторожностью и только под контролем врача, т.к. они имеют много противопоказаний и побочных эффектов.
антибактериальные мази и антибиотики системного применения (Левомеколь, эритромициновая мазь)
Применяют эти препараты при лечении бактериальных поражений кожи. Антибиотики для приема внутрь подбирают индивидуально, определяя чувствительность бактерий к ним.
противовирусные препараты (Герпевир, Ацикловир). Эффективны при вирусных дерматитах (например, при герпетическом дерматите).
эмоленты (Пантенол, Бепантен). Данные средства смягчают кожу, устраняют шелушение и зуд.
мази и крема комплексного действия (Лостерин, Метилурацил, Арника). Эти препараты обладают противовоспалительным, ранозаживляющим и бактерицидным действием. Также они снимают зуд и улучшают регенерацию кожи.
Народные методы от дерматита
Народные средства помогают снять воспаление и зуд, оказывают хорошее ранозаживляющее и противомикробное действие. Наиболее эффективные методы нетрадиционного лечения:
- Примочки и ванны с отваром ромашки. Для приготовления отвара берут 50 г высушенной ромашки и заливают ее 1 л воды. На медленном огне готовят отвар в течение 20 минут, после чего процеживают и дают остыть. Можно смазывать пораженные участки кожи, добавлять в воду для ванн. Ромашка оказывает отличное противовоспалительное действие.
- Сок чистотела с растительным маслом. Ингредиенты смешивают в пропорции 1:5, наносят на пораженную кожу 2 раза в день. Череда обладает противомикробным действием, а растительное масло создает защитную пленку на поверхности кожи.
- Дегтярное мыло для купания. Этот способ используется уже много столетий, ведь дегтярное мыло подсушивает кожу и усиливает ее регенерацию. Купаться с дегтярным мылом рекомендуют при появлении мацерации.
Помните, что применение народных средств без предварительной консультации с врачом может быть опасно для здоровья!
Почему возникает?
У проблемы есть две основных причины: внешние раздражители и внутренние факторы. На практике всегда наблюдается сочетание и того, и другого.
Внутренние причины
У новорожденных детей кожа очень тонкая, не имеющая такой развитой степени защиты, как кожа взрослых. Она особо чувствительна к любому воздействию — температуре, влажности, наличию патогенных микроорганизмов. Она быстрее впитывает влагу, размокает, поры расширяются. Эта особенность строения дермы свойственна деткам до полутора-двух лет. Потом кожа становится более плотной и менее подверженной воспалению.
Наиболее подвержены пеленочному дерматиту дети, у которых есть проблемы с балансом полезных и условно-патогенных бактерий. Такие состояния иногда возникают из-за длительного применения антибиотиков. Малыши со сниженным иммунитетом после перенесенного заболевания тоже более восприимчивы к негативному местному воздействию на кожу. Детки, генетически предрасположенные к аллергии вообще и кожным ее проявлениям в частности, достаточно часто страдают пеленочным дерматитом.
Внешние причины
Внешние раздражители хорошо известны и очевидны — это кал и моча. Пеленочный дерматит всегда возникает из-за того, что кожа малыша контактирует с аммиаком, который содержится в моче, с мочевиной. Но наиболее опасно сочетание мочи и кала, ведь в этом случае кожа не только травмируется агрессивной средой мочи, но и инфицируется условно-патогенными микробами, которые выходят из кишечника вместе с каловыми массами. Воспаление развивается в условиях недостатка притока воздуха, который создается под подгузником или мокрой пеленкой. В таком пространстве бактериям значительно легче размножаться.
Если ребенок болеет, у него повышена температура, если он потеет, то мочи выделяется меньше. Чем меньше мочи, тем она концентрированней.
Еще одна причина извне — механическое трение подгузника. Раздражения от памперсов довольно болезненны, особенно в моменты, когда на них попадает моча или кал. Каловые массы сами по себе могут менять кислотность в зависимости от питания ребенка и даже без мочи могут вызывать вполне серьезное кожное поражение. Чаще пеленочным дерматитом страдают дети второго полугодия, поскольку прикорм, который мама вводит примерно с 6 месяцев, существенно меняет состав содержимого кишечника, кислотность повышается, да и состав мочи при употреблении в пищу не только материнского молока, но и соков, существенно меняется.
Вспомогательные факторы
Некачественный подгузник, который плохо удерживает влагу, чаще вызывает дерматит в интимной зоне, чем хороший подгузник, который разделяет жидкость от кала и имеет пропитку смягчающим бальзамом. Но даже отличный и дорогой подгузник не спасет ребенка от воспалительного процесса, если родители будут редко его менять, допускать переполнение, а также обтирать ребенка при смене подгузника, а не подмывать его.
Нарушение правил гигиены — самый частый вспомогательный фактор, на фоне которого развиваются воспалительные процессы под подгузником. Причем к нарушениям относятся не только недостаточные водные процедуры, но и избыточное подмывание, особенно если родители каждый раз используют для этого мыло. Мыло сушит кожу, делает ее более хрупкой и ранимой, на ней легче образуются микротрещинки, в которых прекрасно размножаются болезнетворные бактерии.
Мыло достаточно использовать только тогда, когда малыш обкакался. Если дефекации не было, можно просто подмыть ребенка обычной водой. На появление воспаления влияет и перегревание. Если в комнате — тропическая жара, то кроха потеет. Под подгузником температура выше, чем вне его, соответственно, на кожу действуют не только моча и кал, но и соленая среда пота.
Причины возникновения
Детская экзема, атопический или аллергический дерматит у грудничка возникает в 1-й год жизни (80–85%). Это заболевание имеет наследственную предрасположенность. Оно характеризуется поломками в иммунной структуре, функциональными нарушениями нервной системы и полиморфным поражением кожи.
Возникновение аллергического дерматита начинается с пищевой аллергии.
Это обусловлено тем, что некоторые вещества детский организм просто не способен переработать, так как органы желудочно-кишечного тракта до конца не сформированы. Незрелые ферментные механизмы печени и кишечника у малышей первого года не могут расщепить определенные белки до аминокислот (либо ферментов еще нет, либо их мало).
В результате появляются недорасщепленные белковые структуры, которые иммунная система оценивает как чужеродные агенты. В ответ на внедрение чужаков образуются антитела. Защитная реакция организма срабатывает также на появление в кровотоке соединений гаптенов и родных белков крови.
К гаптенам относятся некоторые лекарственные препараты и химические вещества. Прикрепляясь к нормальным белкам, они превращают их в чужеродные, провоцируя выработку антител. Иммунные комплексы (антиген + антитело) являются основой аллергических реакций.
Почему же кожа реагирует на антигены, находящиеся в крови. Ответ простой: чужеродные вещества из кровотока покидают организм тремя путями:
- через мочевыделительную систему;
- через легкие;
- через кожный покров.
Когда вместе с потом выходят все вредности, кожа реагирует. Появляется воспаление и сыпь. Однако сами по себе выделившиеся вещества редко вызывают кожную аллергическую реакцию. Чаще аллергия возникает, когда они соединяются с другими компонентами окружающей среды (кошачья шерсть, моющее средство, некачественный крем и т. д.).
Исходя из вышеизложенного, для возникновения аллергического дерматита необходимы три условия:
- чужеродные вещества из кишечника должны поступить в кровь (ребенок должен кушать много или не положенные по возрасту продукты);
- затем выйти с потом наружу (малыш должен потеть);
- «вредный» пот должен вступить в реакцию с внешним агентом, что приведет к аллергии.
Что касается первого пункта, то в основе лежит не столько качество еды, сколько ее количество. Если ребенок съедает больше возрастной нормы, пища в кишечнике начинает гнить. Продукты распада проникают в кровь, приводя к негативным последствиям.
Поэтому дети на искусственном вскармливании болеют аллергическим дерматитом чаще, чем те, кто находится на грудном вскармливании. Получая питание из бутылочки, искусственники быстро съедают свою норму, но насыщения не испытывают, поэтому продолжают «требовать» еду. Добавка становится лишней и приводит к застою в кишечнике.
Чтобы исключить аллергию конкретно на смесь, нужно кормить ребенка, строго соблюдая положенную дозировку.
НО! У детей на естественном вскармливании, важным фактором становится диета кормящей мамы. Женщине лучше отказаться от сладкого, экзотического, консервированного и разной «химии».
Для устранения второго пункта надо создать все условия, чтобы не было интенсивного потоотделения. Ребенок не должен перегреваться. В детской комнате должен быть нормальный микроклимат (влажность — больше 50–60%, температура воздуха — до 21 градуса).
Устранить все негативные внешние факторы бывает довольно сложно. Если у крохи аллергия на кошку, то все просто — животное можно отдать. При появлении сыпи от стирального порошка сменить средство. Однако бывает реакция на воду. Поэтому прежде, чем купать ребенка, придется нейтрализовать хлор.
Чтобы точно установить причины, вызывающие атопический дерматит, нужно обратиться к врачу и следовать его рекомендациям.
Родители могут спутать истинные аллергические проявления с псевдоаллергическим дерматитом.
Псевдоаллергия имеет аналогичные клинические симптомы без иммунологических реакций. Она основана на ненормальной работе некоторых биохимических процессов в организме (нарушение обмена гистамина, патологическая активация комплемента и т. д.). Для ее развития нужно большое количество раздражающего вещества (например, съесть много апельсинов).
Токсико-аллергический дерматит возникает при попадании в кровь особо агрессивных веществ, обладающих одновременно токсическим и аллергическим действием. Это состояние опасно для малыша и может потребовать неотложного врачебного вмешательства. Поэтому своевременно выставленный правильный диагноз позволит назначить необходимое лечение и избежать осложнений.
Причины возникновения дерматита у грудничков
Дерматит у грудничков развивается вследствие провоцирующих внутренних факторов, а также воздействия внешних раздражителей и окружающей среды. Воспаление кожного покрова доставляет дискомфорт младенцам, делая их беспокойными, капризными
Поэтому важно вовремя определить, а после устранить раздражитель
Причины, провоцирующие заболевание:
- генетический фактор. Если у грудничка ближайшие родственники страдают проблемами кожи, риск появления дерматита у младенца повышается;
- тяжелая беременность, длительная и осложненная родовая деятельность;
- искусственное вскармливание, слишком ранний прикорм или неправильный рацион питания, в том числе кормящей мамы;
- вирусная инфекция в период беременности, курение матери;
- прием лекарств во время беременности, а также лактации;
- расстройство функций органов ЖКТ грудничка, дисбактериоз, заражение гельминтами;
- нерегулярный или неправильный уход за кожей ребенка, содержание в грязи ребенка, редкое мытье;
- неверно подобранные средства ухода: мыло, шампунь, крема. Стирка одежды не предназначенной маркой стирального порошка;
- перегрев, переохлаждение;
- тесный или некачественный подгузник, редкая его смена.
Методы диагностики
Педиатр начинает диагностику с визуального осмотра грудничка, опроса родителей. Врач оценивает характер поражения кожи, а также общее состояние ребенка.
Если присутствует грудное вскармливание, мама ребенка должна описать свой рацион питания для выявления возможного продукта-аллергена. Также определяется молочная смесь или прикорм.
Чтобы уточнить диагноз, педиатр назначает следующие дополнительные процедуры:
- анализ крови. Обычно делают развернутый (клинический) и биохимический;
- бакпосев (если имеются подозрения на стафилококковую инфекцию);
- анализ кала на выявление дисбактериоза, заражения глистами;
- проверка сывороточного IgE;
- аллерго-тесты (редкая процедура для новорожденных);
- мазок слизистой рта;
- УЗИ органов брюшной полости.
Атопию у младенцев лечит иммунолог-аллерголог. До постановки точного диагноза самолечением родителям заниматься крайне не рекомендуют.
Причины возникновения
Как уже говорилось выше, основная причина, в результате которой формируется дерматит у детей, предрасположенность на генетическом уровне.Кроме того,нередко параллельно ребенок страдает тяжелыми формами аллергической реакции на бытовые вещества. И в данном случаеформирование такого дефекта, как дерматит у детей причины заключаются в следующем:
Проявление дерматита на ножках у ребенка.
- регулярные
стрессы. Некоторые родители отмечают, стоит малышу перенести стресс как на
теле появляется сыпь; - дерматит
у грудного ребенка может быть спровоцирован и употреблением ряда продуктов
питания; - высокая
чувствительность кожного покрова к моющим химическим средствам; - частые
патологии вирусного или инфекционного происхождения, вследствие которых
защитные функции детского организма снижаются. Это выступает толчком для
проявления симптоматики дерматита; - перенесенные
патологии матери в период вынашивания ребенка; - искусственное
вскармливание; - употребление
ряда медикаментов, особенно антибактериальных средств; - сопутствующие
дефекты. Как правило, инфекции хронического течения в детском организме
могут стать предпосылкой для развития дерматита.
Покраснение кожи ребенка.
Если причиной формирования рассматриваемой патологии
является пищевые аллергены следует отменить все новые введенные в меню продукты
и быть крайне осторожным в будущем.
Золотистый стафилококк и его влияние на возникновение АД
Золотистый стафилококк несет большую опасность для организма людей, начиная с самого рождения. Заразив малыша, он активно размножается и скапливается на слизистых оболочках внутренних органов и на коже. Сильному иммунитету такие бактерии угрожают редко. Детский же организм подвержен всем раздражителям. Поэтому заражение и размножение стафилококка у грудных детей происходит быстро. Накопление инфекции приводит к появлению аллергической реакции.
Если атопический тип дерматита у грудничка, был вызван именно золотистым стафилококком, то у больного наблюдаются отличительная симптоматика заболевания. К ним относят:
- активное появление большого количества мелкой сыпи (за 1-2 суток),
- темные пятна на коже,
- сыпь локализуется на лице, шее и спине больного,
- папулезная сыпь,
- повышение температуры тела.
Золотистый стафилококк очень опасен для грудничков
Основные принципы лечения дерматита у грудничка
Если младенец сталкивается с таким явлением как аллергия, он чувствует себя крайне плохо и практически не даёт жизни своим родителям. Когда мама или папа заметили дерматит у малыша, который находится на грудном вскармливании, им следует поступить таким образом:
- показать своего ребёнка педиатру;
- выявить и исключить предмет, который стал аллергеном;
- согласно врачебным указаниям купить соответственные лекарства;
- использовать лечебные средства по указаниям врача на протяжении определённого периода;
- тщательно ухаживать за кожей новорожденного ребёнка;
- следить за тем, чтобы ребёнок не чесал воспалённое место.
Обычно, лечение аллергического дерматита для новорождённых подбирает педиатр, а дальше оно продолжается в домашних условиях. Для лечения дерматита у маленького ребёнка чаще всего используют какой-то крем или мазь, чтобы воздействие было мягким, а сам процесс комфортным. Сейчас в аптеке есть много продуктивных средств, которые применяются для деток и они оказываю особую эффективность.
Как лечить дерматит у грудничков?
При сильном зуде, покраснениях или появлениях пузырей после консультации со специалистом малышу порекомендуют принимать антигистаминные средства (Супрадин), противовоспалительные препараты или глюкокортикостероиды (применяются довольно редко). Также прописывается эмульсия Атопра – снимает кожные воспаления и прекрасно переносится грудничками.
После осмотра педиатра будут рекомендованы следующие меры:
- Исключить аллергены и прекратить вводить в прикорм новые продукты (то же касается и мамы)
- Регулярный прием ванн (возможно дополнение в качестве отваров трав, например, ромашки или череды)
- Длительные воздушные ванны
- Смена фирмы-производителя подгузников
- Сменить порошок для стирки и мыло для купания
- Применение присыпок и кремов под памперс
В любом случае при отсутствии признаков аллергии и атопического дерматита следует регулярно показывать малыша врачу, соблюдать вышеперечисленные рекомендации в дальнейшем, чем старше ребенок, тем чаще делать воздушные ванны, носить хлопковую одежду, стараться по минимуму использовать синтетические ткани. Со временем нужно приучить малыша обходиться без памперсов.
При правильном подходе к лечению можно избавиться от любого дерматита и наладить жизнь крохи. Самое главное – это внимательно присматриваться к нему, следить за состоянием кожных покровов, регулярно пользоваться детскими кремами и маслами и при малейших проявлениях проблемы: покраснениях или прыщиках сообщать доктору.
Симптомы
Внешние признаки проявления дерматологического заболевания зависят от того, каким патогенным источником оно было спровоцировано. Рассмотрим более подробно характерную симптоматику вирусного дерматита, которая проявляется в связи с наличием следующих инфекционных заболеваний, а именно:
- Корь. Все тело покрывается пятнистой сыпью, которая словно бугорки возвышается над общим уровнем кожного покрова. Спустя некоторое время пятна начинают сливаться в одно единое воспаленное образование, напоминающее пигмент. Кожа сильно зудит и шелушится.
- Краснуха. Инфекционный дерматит этой природы происхождения отличается мелкой сыпью ярко-розового цвета. Основная локализация прыщей это поверхность лица и шеи. Повышается температура тела до 39 градусов и выше, увеличиваются лимфатические узлы в области нижней челюсти и ключиц.
- Скарлатина. Вирусный дерматит, возникший на фоне этого инфекционного заболевания, проявляется в виде множественных высыпаний в области паха, провоцирует отеки слизистой оболочки половых органов у мужчин и женщин. От паховой области поражение кожи распространяется на живот, спину и подмышечные впадины. Спустя 5 дней от начала развития болезни начинается обильное шелушение кожи. Сыпь сильно чешется, а больной страдает от жара и лихорадки.
- Энтеровирусная инфекция. Высыпания распространяются полностью по всей поверхности тела. Они имеют вид объемных пятен, напоминающих по внешнему виду аллергическую реакцию по типу крапивницы. По мере того, насколько успешной является борьба с энтеровирусной инфекцией, пропорционально угасают и дерматологические симптомы.
- Ветряная оспа. Этот вид инфекционного дерматита проявляет себя в виде больших крупных прыщей розового цвета, которые сосредотачиваются на поверхности головы и лицевого диска. Через 3 дня воспалительные образования трансформируются в пузырьки с сукровичной жидкостью, которые лопаются и превращаются в мокнущую язву. По мере выделения сукровицы на ране образуется розовая корка.
- Тиф. Вирусный дерматит данного типа начинается с образования мелкой красной сыпи на локтевых сгибах, распространяется по всей поверхности руки, переходит на грудь и живот. Болезнь отличается сильным зудом кожи и температурой, которая повышается до 40 градусов.
- Сифилис. На эпидермальных тканях появляются красные пятна, которые на ощупь напоминают узловые образования. По мере их дозревания они увеличиваются в объеме, а воспалительный процесс становится все более острым. Конечной стадией развития инфекционного дерматита является разрушение поверхности эпителия над воспаленным узлом и появление обширной раны, края которой воспаленные, ткани эпидермиса распадаются, а сама язва все время увеличивается в диаметре. Больной испытывает сильную боль, а температура тела повышена до 40 градусов и держится на протяжении нескольких дней.
- Золотистый стафилококк или стрептококковая инфекция. Характеризуется образованием мелких водянистых пузырьков, которые зарождаются в окружности ротовой полости и в области пупка, распространяются по всему телу. Спустя 3 дня от момента появления пузырьки лопают, оставляя после себя раневые поверхности. Язвенные образования настолько глубокие и объемные, чем напоминают термический ожог 2 степени. Кроме дерматологического поражения больной сталкивается еще с такими симптомами, как отек слизистой оболочки половых органов и раны в ротовой полости.
Это наиболее распространенные типы вирусных дерматитов, возникающих на фоне заражения теми или иными штаммами бактериальных инфекций. Также еще существуют другие более тяжелые дерматологические заболевания, которые практически не встречаются в медицинской практике. К данной категории относятся эпидемиологические вспышки сибирской язвы и прочих инфекций массового поражения.
Почему может появиться дерматит у грудного ребенка
Чувствительность грудных детей к различным факторам окружающей среды обусловлена, в первую очередь, анатомо-физиологическими особенностями кожи и иммунной системы. На первом году жизни кожа недостаточно хорошо выполняет защитную и терморегуляторную функции, а иммунная система в недостаточном количестве синтезирует антитела (особенно иммуноглобулины класса А, которые защищают слизистые оболочки и кожные покровы).
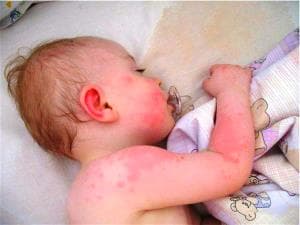 Сочетание вышеперечисленных особенностей приводит к тому, что в раннем возрасте у детей достаточно часто возникают различные виды дерматитов. В народе любой дерматит привыкли называть «диатезом», однако это ошибочное мнение. Диатез – это даже не болезнь, а всего лишь тип конституции, который ведет к некоторым особенностям в развитии и включает в себя понятие о предрасположенности ребенка к тем или иным заболеваниям.
Сочетание вышеперечисленных особенностей приводит к тому, что в раннем возрасте у детей достаточно часто возникают различные виды дерматитов. В народе любой дерматит привыкли называть «диатезом», однако это ошибочное мнение. Диатез – это даже не болезнь, а всего лишь тип конституции, который ведет к некоторым особенностям в развитии и включает в себя понятие о предрасположенности ребенка к тем или иным заболеваниям.
Следует помнить о том, что заболевания аллергической природы не передаются по наследству, однако от родителей ребенку могут передаться некоторые особенности иммунной системы, которые обуславливают повышенную чувствительность к аллергенам. Существует ряд факторов, играющих значимую роль в возникновении разных видов дерматита. К ним относят:
- химические агенты (бытовая химия, присыпки, лосьоны для тела, антисептики, использующиеся для обработки кожи);
- механические раздражители (одежда из грубых, синтетических тканей);
- физические факторы (ультрафиолетовое излучение, нарушение температурного режима, повышенная или пониженная влажность);
- биологические агенты (патогенные и условно-патогенные микроорганизмы, которые живут на коже, грибки, особенно рода Candida, Mallasezia furfur, пыльца растений, пух, пыль, шерсть домашних животных).
Педиатры склонны считать, что повышенный риск возникновения дерматита существует у младенцев, страдающих частыми вирусными и бактериальными инфекциями, патологиями органов пищеварительной системы, иммунодефицитными состояниями. Высок риск развития данного заболевания у недоношенных детей, а также грудничков, которые страдают рахитом, имеют избыточную массу тела, болеют анемией.
Заключение
Подводя итог всему вышесказанному, можно сделать вывод, что контактный дерматит – явление довольно распространенное среди детей, особенно в младенчестве. Это связано с возрастными особенностями строения кожи и иммунной системы.
Как показывает практика, простая форма контактного дерматита быстротечна и хорошо поддается терапии, чего не скажешь об аллергической. Вероятно, основная причина этого кроется в том, что в большинстве случаев патология является наследственной.
По статистическим данным 80% детей, подверженных этому заболеванию, имеют родителей-аллергиков. В реальности процент еще больше, так как за медицинской помощью обращаются немногие. Такие семьи должны быть предельно внимательны.
При обнаружении первых признаков поражения кожи ребенка необходимо выявить раздражитель и устранить его действие, а затем обратиться к врачу для уточнения диагноза и получения конкретных рекомендаций по лечению.
Если терапевтические мероприятия проведены несвоевременно или не в полном объеме, контактный дерматит может приобрести хронический характер.
Из-за этого качество жизни маленького пациента значительно ухудшается: нарушается сон, повышается тревожность и раздражительность, появляется риск присоединения вторичной инфекции. Естественно, это негативным образом сказывается на учебе и процессе социальной адаптации.
Любой недуг легче предупредить, чем лечить, поэтому лучше избегать потенциально опасных для ребенка условий и не пренебрегать мерами профилактики.