Что такое общий наркоз и как к нему подготовиться
Содержание:
- Показания и противопоказания
- Наркоз.
- Способы введения обезболивания
- История
- Бывают ли осложнения
- Современное обезболивание
- Особенности эндотрахеального наркоза.
- Противопоказания
- Виды анестезии для лечения зубов
- «Эпидуралка» и регионарная анестезия
- Электронная анестезия в стоматологии
- Открытый взгляд и кукольные глазки
- Осложнения наркоза [ править | править код ]
- Блокады на нижних конечностях
- История одного вскрытия…Часть2
- Разновидности анестезии с описанием воздействия
- Возможные осложнения
- Возможные осложнения
- Виды анестезии
Показания и противопоказания
Местный наркоз используется всегда, когда пациенту предстоит болезненная операция или процедура. Но с учетом того, что обезболивание может вызывать негативные последствия, врач обязательно оценивает ситуацию и определяет, что более приоритетно. В 90% случаев анестезия все-таки проводится, потому что ее отсутствие может вызвать сильнейший болевой шок.
Но противопоказания все равно есть:
- аллергия на все виды местных анестетиков;
- нервное возбуждение;
- серьезные психические заболевания.
Также противопоказанием является отказ пациента от использования местной анестезии по тем или иным причинам. Врач обязан предупредить больного о возможных последствиях (болевой шок). Если пациент непреклонен, с него могут взять письменный отказ.
Наркоз.
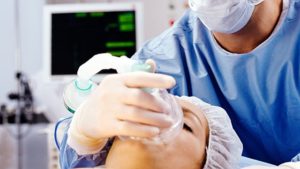
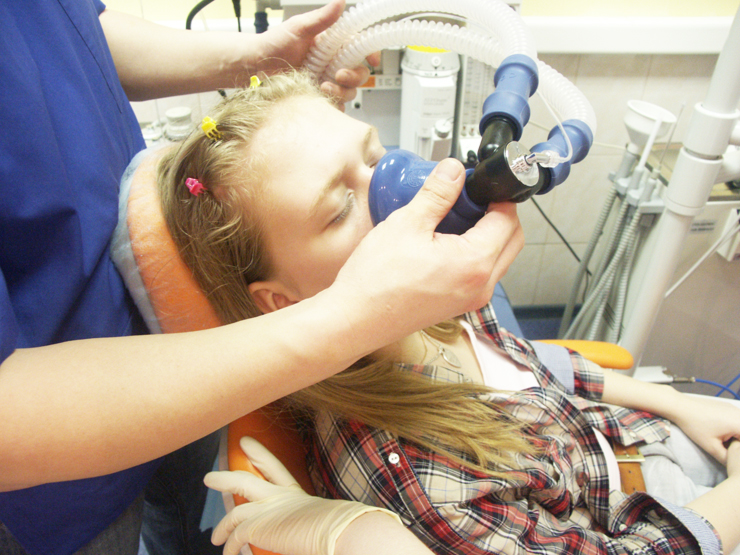
При проведении общей анестезии (наркоза) у пациента полностью блокируется чувствительность, при этом сознание отключается, а человек погружается в сон. Наркоз в стоматологии применяют в основном для проведения челюстно-лицевых операций, а также нередко и у детей в связи с их паническим страхом перед уколом и не возможность «договориться», а также при гиперактивности, нервных расстройствах и ярко выраженном рвотном рефлексе. При этом у детей используют так называемый ингаляционный наркоз с закисью азота или «веселящим газом».
Для проведения общего наркоза необходимо исключить наличие следующих противопоказаний:
- наличие таких болезней, как: пневмония, анемия, эпилепсия, бронхиальная астма;
- аллергия на лекарственные препараты, использующиеся при наркозе;
- перенесенный инфаркт либо инсульт (если еще не прошло полгода);
- заболевания печени, почек, сердечно-легочные и эндокринные в стадии декомпенсации;
- при тяжелых нарушениях сердечного ритма. — если пациент находится в алкогольном или наркотическом опьянении.
Общий наркоз проводит врач-анестезиолог.
Проведение наркоза показано также у пациентов, у которых выявлена аллергия на местные анестетики, и имеющих психические или психосоматические расстройства.
Однако следует учитывать всю серьезность последствий, которые могут возникнуть при общем наркозе: галлюцинации, рвота, остановка дыхания и сердечной деятельности, анафилактический шок и пр.
Для избежания негативных последствий необходимо заранее пройти обследование и с помощью опытных врачей выбрать наиболее оптимальный вид анестезии. А лечение зубов и поход к стоматологу при современных методах анестезии станет для вас безболезненным и безбоязненным.

Способы введения обезболивания
Местным обезболиванием является обратимая временная ликвидация чувствительности нервных окончаний в нужной части тела человека к болевым раздражителям. У этого наркоза существует множество плюсов:
- Меньше противопоказаний, чем у иных методов обезболивания.
- Возможность амбулаторно проводить операцию.
- По окончании действия препарата почти нет негативных последствий.
- В наблюдении за пациентом нет необходимости.
- Отсутствует подготовка к обезболиванию.
Регионарная анестезия
Даный вид проводится, когда нужно с какой-то определённой типографической зоны снять чувствительность, а общий наркоз противопоказан или нецелесообразен. Больному при этой анестезии сохраняется дыхание и сознание, в конкретном сплетении нервов или в одном нерве выключается проводимость болевых ощущений, достигается эффект обезболивания.
Эта анестезия может быть самой безопасной при проведении операций, со стороны сохранения жизненно важных функций у возрастных пациентов или больных с тяжёлой соматической сопутствующей болезнью.
К этой группе относятся:
- Спинномозговая анестезия. Вещество вводят в субарахноидальное пространство спинного мозга, под твёрдую оболочку. При введении препарата происходит полное мышечное расслабление и потеря болевой чувствительности нижней части тела. Нижними конечностями человек пошевелить не может. При неправильно проведеной процедуре возможны негативные последствия.
- Эпидуральный наркоз. Препарат вводится над твёрдой оболочкой спинного мозга под надкостницу. Обезболивание происходит благодаря блокаде спинномозговых корешков. При неправильно проведённой технике обезболивания негативных последствий не наблюдается.
История
Современная локальная анестезия существует около 150 лет. Древние люди даже представить не могли, что такое будет возможно. Жевание листьев некоторых растений (кока, мандрагора, опий), которое приводило людей в состояние легкой эйфории, нельзя отнести к местной анестезии. Скорее, это были зачатки общего наркоза. А вот прикладывание сока этих и других растений к коже и ранам для снятия боли можно считать первыми попытками локального обезболивания.
В середине 19 века были проведены первые эксперименты с использованием кокаина в качестве местного анестетика. В 1879 году русский врач-физиолог Василий фон Анреп сделал себе в руку инъекцию слабого его раствора и отметил, что через несколько минут эта часть кожи потеряла чувствительность не только к прикосновениям, но и к уколам иглой. Целых 5 лет фон Анреп проводил исследования и только в 1884 году опубликовал результаты в научном журнале.
Постепенно стали изучаться все особенности местной анестезии. Так, уже в 1885 году американский нейрохирург отметил, что если вводить для обезболивания кокаин и одновременно перекрывать местное кровообращение путем перетяжки конечности, то результат будет еще лучше. Это стало открытием еще и потому, что появилась возможность использовать менее концентрированный раствор опасного кокаина. Уже тогда было определено, что он может вызвать зависимость.
Бывают ли осложнения
Во время наркоза осложнения могут быть связаны с техникой проведения наркоза или влиянием наркотических средств на жизненно важные органы.
Одним из возможных осложнений является рвота. На её фоне опасна аспирация — попадание содержимого желудка в бронхи и трахеи. В результате может нарушаться дыхание с последующей гипоксией — синдром Мендельсона.
Осложнения при интрубации трахеи группируются таким образом:
- Перегиб или выхождение интрубационной трубки из трахеи.
- Введение в правый бронх интрубационной трубки.
- Введение в пищевод интрубационной трубки.
- Повреждение голосовых связок.
- Повреждение клинком ларингоскопа зубов.
Осложнения со стороны органов кровообращения:
- Остановка сердца — во время наркоза является наиболее серьёзным осложнением.
- Нарушение сердечного ритма — фибрилляция желудочков, экстрасистолия, желудочковая тахикардия.
- Гипотензия — понижение артериального давления больного как при введении наркотического обезболивающего вещества, так и в период их действия на организм. Может происходить при воздействии препаратов на сосудисто-двигательный центр или сердечную работу.
- Повреждение периферических нервов.
- Отёк головного мозга.
Осложнения лечатся мгновенным проведением сердечно-лёгочной реанимации. Тяжесть осложнений, частота возникновения и исход зависят от качества оказания анестезиологической помощи.
Современное обезболивание
При современных методах обезболивания:
- Можно рассчитать действие лекарств на организм.
- Быстро восстанавливается сознание и чувствительность.
- Состояние пациента контролируется приборами.
Показания и противопоказания
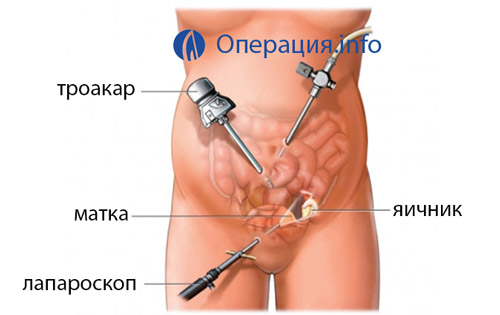
Показаниями к анестезии являются все виды операций и инвазивных манипуляций, например, исследование полости матки, колоноскопия и т. д.
https://youtube.com/watch?v=75cjlylD2ys
Противопоказания могут касаться только плановой помощи, когда есть возможность провести консервативное лечение либо отложить операцию до готовности пациента.
Относительные противопоказания к общей анестезии:
- Сердечно-сосудистые заболевания с высоким классом недостаточности функции.
- Хронические болезни внутренних органов в стадии обострения.
- Нарушения ритма сердечных сокращений.
- Бронхиальная астма и другие патологии легких в стадии дыхательной недостаточности.
- Сахарный диабет, болезни щитовидной железы, надпочечников в стадии декомпенсации.
- Менее 6 месяцев с момента перенесенного инфаркта или инсульта.
- Острая инфекция.
- Состояние опьянения.
- Наличие психических заболеваний в фазе обострения.
Нарушение сердечного ритма является противопоказанием к проведению общей анестезии.
Особенности эндотрахеального наркоза.
Эндотрахеальный наркоз у стоматологических больных проводится так же, как у больных общехирургического профиля. Следует отметить, что характер патологического процесса в челюстно-лицевой области может создать значительные трудности для интубации трахеи. Это наблюдается при заболеваниях, когда плохо или вообще не открывается рот (анкилозы и контрактуры), при опухолях в области языка, дна полости рта, глотки, гортани; при микрогении, макрогнатии, микростоме, рубцах в области шеи и др. У таких больных в ряде случаев интубацию трахеи удается провести только с помощью фиброскопа. Возникает необходимость в особенно тщательной и надежной фиксации интубационной трубки, так как перемещение головы больного во время операции может привести к экстубации. Возможен перегиб трубки с развитием дыхательной недостаточности. Во время эндотрахеального наркоза и операции опасность аспирации крови и слюны почти исключена, а проходимость верхних дыхательных путей обеспечена (при постоянном контроле). В послеоперационном периоде из-за отека мягких тканей языка, дна полости рта, наличия раневого отделяемого во рту, анатомических изменений тканей в области верхних дыхательных путей возможно развитие дыхательной недостаточности. В связи с хорошей васкуляризацией и особенностями артериальной и венозной систем челюстно-лицевой области во время некоторых операций возникает значительное кровотечение. Механическим способом не всегда возможно предотвратить выраженную кровопотерю, поэтому большое значение имеет своевременное и полноценное восполнение кровопотери. Нарушаются кислотно-щелочное состояние и водно-электролитный баланс, которые требуют коррекции во время операции и в послеоперационном периоде. Лицо оперируемого больного закрыто стерильной простыней, поэтому анестезиолог не может ориентироваться на глазные рефлексы для контроля глубины наркоза. В связи с этим особенно важен уровень квалификации врача-анестезиолога. При операциях в полости рта нецелесообразно использование общих анестетиков, которые повышают рефлекторную возбудимость слизистой оболочки верхних дыхательных путей (циклопропан, кеталар). На фоне их применения чаще возникает рефлекторный ларинго- или бронхоспазм, особенно при манипуляциях на тканях ротоглотки и гортани. Учет особенностей наркоза и операции является залогом благополучного течения анестезии, исключает возможности тяжелых осложнений у стоматологических больных.
Показания: оперативные вмешательства в челюстно-лицевой области, которые сопровождаются опасностью нарушения проходимости верхних дыхательных путей вследствие изменения анатомических соотношений тканей и органов полости рта, рото- и носоглотки; угроза аспирации крови, слюны и инородных тел в трахею и бронхи. Его применяют при длительных и травматичных операциях, когда возникает необходимость в предотвращении нарушений функций внутренних органов и систем; при операциях на мягких тканях лица, когда наркозная маска закрывает операционное поле; иногда — при проведении реанимационных мероприятий. В стоматологическом стационаре под эндотрахеальным наркозом проводят резекцию верхней или нижней челюсти; футлярно-фасциальное иссечение клетчатки шеи, резекцию языка; остеотомию при анкилозе височно-нижнечелюстного сустава, реконструктивные операции на верхней и нижней челюстях; радикальную ураностафилопластику, иссечение рубцов и замещение их свободными кожными лоскутами или филатовским стеблем; удаление сосудистых новообразований мягких тканей лица, языка, дна полости рта; пластические и реконструктивные операции на мягких тканях лица и шеи; удаление новообразований околоушной слюнной железы и другие обширные операции.
Противопоказания: острые респираторные заболевания верхних дыхательных путей, острые бронхиты, фарингит, пневмония, инфекционные заболевания, острые заболевания печени и почек, инфаркт миокарда, сердечно-сосудистая недостаточность в стадии декомпенсации, острые заболевания желез внутренней секреции.
Противопоказания
Любой лекарственный препарат имеет перечень заболеваний, при которых его использование категорически запрещено. Выделяются:
- Индивидуальная генетически обусловленная непереносимость отдельных компонентов раствора анестетика;
- Патология мышечно-суставного аппарата (миастения, гипотония);
- Тяжёлые нарушения работы жизненно важных органов, особенно почек и печени (амилоидоз, цирроз и т. п.).
- Патологические процессы в области проведения инъекции, к этой группе относятся инфильтраты, любые полостные образования со скоплением гноя, язвы, эрозии и прочие дефекты.
Анестетики, имеющие в своём составе вазоконстрикторный компонент, дополнительно противопоказаны при:
- Беременности (на любом сроке);
- В период кормления грудью;
- Аритмиях (синусовая брадикардия, тахикардия пароксизмального типа, мерцательная аритмия);
- Закрытоугольной глаукоме;
- Сердечной недостаточности;
- Сахарном диабете;
- Приёме отдельных лекарственных средств (бета-блокаторы, ТАГ, ингибиторы МАО).
Виды анестезии для лечения зубов
Все виды обезболивания делятся на медикаментозные и немедикаментозные. Первая группа включает общую и местную анестезии. К немедикаментозным относятся следующие методы:
- Аудиоаналгезия. Это обезболивание при помощи звука.
- Электроанальгезия. Обезболивание происходит под воздействием электрического тока.
- Гипнотическое воздействие. Пациента вводят в транс – в этом состоянии можно контролировать и ограничивать его чувствительность.
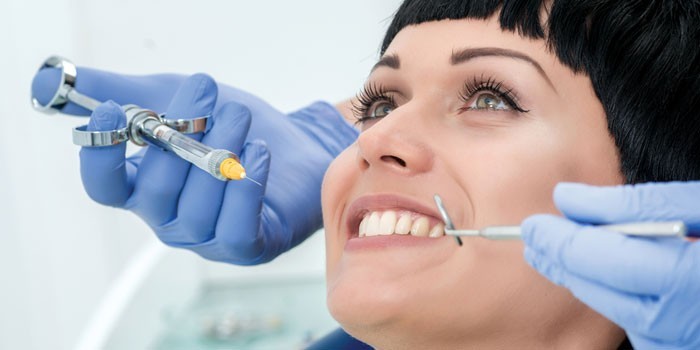
Общий наркоз
При общей анестезии блокируется восприимчивость организма к боли. Наркоз – это искусственно вызванное и обратимое состояние торможения центральной нервной системы. Пациент засыпает, теряет сознание и память. У него расслабляются мышцы, снижается или отключается ряд рефлексов. После пробуждения человек не помнит, что с ним происходило.
Анальгетики при наркозе вводят внутривенно или ингаляционно. Общая анестезия опасна для человека, но сегодня число летальных исходов составляет всего 1 случай на 3-4 тыс. Показания к общему наркозу:
- аллергия на местные анестетики;
- сложная хирургическая операция;
- патологический страх перед стоматологической процедурой.
Местная анестезия
Обезболивание при лечении зубов чаще проводится местно. Этот вид анестезии более безопасен для человека, чем общий наркоз. Местное обезболивание почти полностью избавляет от болевых ощущений, но пациент при этом остается в сознании.
Во время стоматологической процедуры могут наблюдаться чувствительность к прикосновениям и дискомфорт. Чтобы минимизировать эти неудобства, за 1-2 дня до лечения больному назначают успокоительные. Основные виды местной анестезии:
|
Вид анестезии |
Краткое описание |
Показания |
|
Аппликационная |
Обеспечивает поверхностное обезболивание. Суть анестезии – распыление спрея или нанесение препарата на слизистую оболочку рта. Чаще стоматологи используют аэрозоль Лидокаин 10%. |
|
|
Инфильтрационная |
Инфильтрационная анестезия применяется для обезболивания верхних зубов, поскольку толщина кости челюсти небольшая. Боль при введении иглы почти не чувствуется. Можно обезболить небольшой участок слизистой или один зуб. Инъекцию делают в проекции верхушки корня. После введения блокируется проведение болевого импульса на уровне ответвления нервов. |
|
|
Проводниковая |
Введение анестетика позволяет временно обезболить целую нервную ветвь. Препарат вводят очень близко к нерву. |
|
|
Интралигаментарная, или внутрисвязочная |
Чаще применяется для лечения детей. Анестетик инъекционно вводят в периодонтальную связку. Она располагается между корнем зуба и стенкой альвеолы. Слизистая остается чувствительной, поэтому ребенок не прикусит губу, язык или щеку. |
|
|
Внутрикостная |
Сначала анестетик вводят в десну, а затем в губчатый слой челюстной кости в районе межзубного промежутка. Теряется только чувствительность определенного зуба и небольшой области десны. Эффект обезболивания сохраняется непродолжительное время. |
Экстирпация зуба. |
|
Стволовая |
Проводится только при стационарном лечении. Инъекцию делают в область основания черепа. Это «выключает» нижне- и верхнечелюстные нервы. Стволовая анестезия при лечении зубов имеет большую продолжительность и высокую мощность. |
|
«Эпидуралка» и регионарная анестезия
Регионарная анестезия — это обезболивание целой области тела: пальца, кисти, всей руки или ноги.
Препарат с помощью длинной иглы вводят в место проекции нерва или нервного сплетения, отвечающего за работу нужной части тела. Обычно вместе с обезболиванием наступает обездвиживание, так как двигательные и чувствительные волокна нерва проходят в одном пучке.
Самые трудоемкие, но в то же время распространенные сейчас виды регионарной анестезии: спинальная и эпидуральная. В обоих случаях препарат вводят в пространство рядом с самым крупным нервным стволом организма — спинным мозгом. Эффект распространяется на всю часть туловища ниже места укола, например, на ноги и нижнюю часть живота.
Эпидуральная анестезия считается более «мягкой» и реже сопровождается осложнениями. После укола иглу заменяют на тонкий гибкий катетер, по которому, при необходимости, подают новую порцию анестетика, что позволяет продлить операцию. Однако эпидуральная анестезия не применима при срочных вмешательствах, так как обезболивающий эффект от нее развивается в течение получаса.
Спинальная анестезия действует практически мгновенно, но сложнее в исполнении. Это один укол, которого хватает на 3-4 часа.
Оба вида анестезии обычно используются для обезболивания родов, кесарева сечения, а также операций на органах нижней части живота и нижних конечностях.
Наиболее частым осложнением после спинальной и эпидуральной анестезии является головная боль. Это осложнение не опасно и проходит обычно в течение 24 часов. Для снятия головной боли применяют обычные анальгетики в таблетках.
Электронная анестезия в стоматологии
Это такая техника проведения анестезии в стоматологии, при которой скорость введения обезболивающего под электронным аппаратным контролем. Анестетик подается капельно, без травм и стресса, игла движется плавно. Преимущества применения аппарата для анестезии в стоматологии – отсутствие боли, быстродействие (две минуты на обезболивание), полной комфорт пациента (ни до, не после, ни в процессе нет неприятных ощущений), точность инъекции.
В клиниках «Дентал Гуру» применяется инновационный метод компьютерной анестезии на аппарате MEG-INJECT, который позволяет точно рассчитать дозу препарата и скорость его подачи. Тонкая игла обеспечивает безболезненность инъекции, аппликационной анестезии перед уколом не требуется.

Открытый взгляд и кукольные глазки
 lucyliu
lucyliu
Во все времена считалось, что большие глаза – значит красивые, кукольные. Поэтому многим хочется по возможности увеличить их размер и сделать взгляд более открытым. Кроме того, открытый взгляд делает внешность моложе и свежее.
Манипуляции с внутренним уголком глаза (эпикантусом, монголоидной складкой) предпочитают пациенты с азиатской внешностью, желающие сгладить эту яркую особенность. Также часто они желают слегка опустить внешний угол глаза, если он слишком приподнят к виску, что сразу делает глаз более открытым, европейским.
Пациенты с европейской внешностью прибегают к кантопексии или кантопластике чаще по возрастным показаниям, когда уголки глаз и веки начинают опускаться и взгляд из-за этого становится угрюмым и строгим.
Осложнения наркоза [ править | править код ]
Осложнение наркоза (анестезии) — потеря контроля над наркозом, которая создает угрозу жизни и здоровью больного. Чаще всего осложнения возникают на этапе вводного наркоза.
Выделяют следующие виды осложнений:
Нарушение дыхательных функций (гипоксия).
- Гиперкапния – накопление углекислого газа. Повышается артериальное давление, появляются экстрасистолы, замедленное пробуждение после операции, возможен отек – набухание мозга;
- Нарушение свободной проходимости дыхательных путей – западение языка, инородные тела и кровь, слизь, мокрота, слюна;
- Ларингоспазм — спазм гортани, характеризующийся смыканием голосовых связок;
- Бронхоспазм – спазм бронхов и повышенное выделение мокроты;
- Аспирация желудочного содержимого (рвота) — для профилактики регургитации и аспирации на вводном наркозе в некоторых случаях применяют метод Селлика.
Нарушения со стороны сердечно-сосудистой системы.
- Артериальная гипотензия — снижение давления;
- Артериальная гипертензия — наоборот повышение давления (часто случается из-за волнения перед операцией);
- Нарушения нормального темпа и ритма сердца (тахикардия, брадикардия, аритмия);
- Острый инфаркт миокарда;
- Отёк лёгких;
- Тромбоэмболия лёгочной артерии – встречается в анестезиологической практике нечасто, но высока вероятность летального исхода.
Другие осложнения:
- Острая надпочечниковая недостаточность – лечится большими дозами гормонов;
- Передозировка анальгетиков;
- Нарушение терморегуляции – наркоз делает организм более уязвимым для внешних температурных влияний, чем обычно, поэтому возможно возникновение гипер- или гипотермии при изменении условий теплоотдачи или теплообразования;
- Икота;
- Аллергические реакции (вплоть до анафилактического шока — в особо тяжелых случаях);
- Интранаркозное пробуждение — пробуждение во время хирургической операции. Может быть не замечено анестезиологом. В различных случаях пациент может испытывать болевые ощущения, слышать звуки, а также запоминает происходящие с ним события (во время операции). Интранаркозное восстановление сознания является осложнением анестезии, не несущее непосредственной угрозы жизни человека, однако могущее вызвать психологические проблемы, вплоть до психических расстройств.
Блокады на нижних конечностях
В ходе операций на ногах дистальнее средней 1/3 бедра, при лечении послеоперационных болей, после травм, на время транспортировки больных с переломом бедра временно блокируют чувствительность бедренного нерва. Пациента укладывают на спину, чуть книзу от паховой связки локализуют артерию и кнаружи от нее на один см делают прокол иглой, перемещая ее глубже, затем инъецируют до 20 мл анестезирующего средства. Главная опасность — попадание анестетика в сосуд.
При манипуляциях на колене и внутренней поверхности бедер (в комплексе с блоком иных нервов), поражениях тазобедренного сочленения с сильной болью (в самостоятельном виде) блокируется запирательный нерв. Больной лежит на спине, обезболивается кожа, книзу и кнаружи от лобкового бугорка вводится длинная игла, обращенная к запирательному отверстию. Объем используемого препарата — до 15 мл.
Блокада седалищного нерва всегда производится при вмешательствах на ногах. При заднем доступе пациента укладывают на здоровую половину тела, конечность сгибают в бедре и колене, обезболивают кожу, устанавливают локализацию нерва и вводят 20 мл анестезирующего средства. Если пациент ощутил сильную боль, иглу следует подтянуть на несколько миллиметров, так как этот симптом говорит о введении анестетика в нерв.
Если оперируемый лежит на спине и не может изменить положение, к примеру, вследствие травмы, применяется блокада из переднего доступа, при которой определяют проекцию нерва на переднюю часть бедра и вводят иглу вглубь тканей. Объем анестетика — 25-30 мл.
При операциях на стопах, голеностопном сочленении может применяться блокада в области подколенной ямки. Пациента укладывают на живот, после чего он сгибает конечности, а анестезиолог находит место пульсации подколенной артерии. Длинную иглу вводят кнаружи от артерии или посередине (если пульсации нет), объем препарата — 20-30 мл.
При травмах ребер, после операций на грудной клетке возможно проведение блокад межреберных нервов. Паравертебральные блокады применяют и в ходе хирургических операций, и при консервативном лечении переломов.
История одного вскрытия…Часть2
Предстояла битва: с одной стороны, валившие все на анестезию и на меня травматологи. С другой, подтянувшиеся агрессивно настроенные родственники погибшего.
Одну позицию я прикрыл: успел вклеить в историю болезни протокол анестезиологического пособия и реанимации. И,черт возьми, безуспешной реанимации. Под цепкими взглядами травматологов удостоверился в наличии в истории болезни, листа предоперационной подготовки, и листа назначений. А кроме того, мне удалось все это отксерить в приемной главного врача ( только у нее и главбуха был печатающий ксерокс. Это в последующем сыграет решающую роль). Прихожу в ординаторскую своей реанимации. Тут тоже не легче: ехидные насмешки «старослужащих» ( да, да, у нас и до сих пор работает пара тройка дегротов, у которых чужие успехи рвут психику в клочья. А промахи, как елей на душу). Заведующий мой, хитрый лис, задает мне вопросы с двойным дном, пытаясь поймать на противоречиях.Мою анестезистку он уже прощупал. Но та, тоже тертая, и никогда свои предположения не выдает за действительное.
Разновидности анестезии с описанием воздействия
Существует несколько способов обезболивания. Метод проведения анестезии выбирает врач в зависимости от объема и способа операции.
Местное обезболивание
Применяется при ограниченных по площади и глубине вмешательствах: ушивание раны, извлечение инородного тела из мягких тканей, вскрытие гнойника.
Регионарный тип
Этот вид обезболивания, как и местная анестезия, проводится самим хирургом. Препарат вводится в места прохождения нервов, отвечающих за болевую чувствительность. Широко используется в стоматологии, травматологии, ортопедии, офтальмологии.
К регионарному типу относят также спинальную или эпидуральную анестезию — введение анестетиков в околоспинномозговое пространство.
Общий наркоз
Наркоз предполагает полное отключение сознания. Достигается комбинацией разных методов обезболивания. Используется при обширных травматичных вмешательствах и необходимости глубокого расслабления мышц пациента.
Седативное воздействие
Проводится непосредственно перед операцией. Иногда применяется как самостоятельный способ при малых вмешательствах у детей или в гинекологической практике.
Возможные осложнения
Работа высококвалифицированного анестезиолога редко дает осложнения, однако особенности организма конкретного пациента способны их вызвать. Нельзя также исключать ошибки врача, которые могут спровоцировать негативные последствия.
В результате индивидуальной реакции в редких случаях возникает интоксикация организма анестетиком при попадании его в общий кровоток. Признаками отравления являются тошнота, головокружение, дрожание (тремор) конечностей, общая слабость, учащение пульса и частоты дыхания. Детоксикация организма должна быть выполнена с учетом рекомендаций врача.
Аллергическая реакция также относится к индивидуальным реакциям организма и предупреждается путем тщательного сбора анамнеза и проведения проб с небольшим количеством препарата.
К ошибкам анестезиолога относится повреждение нервного ствола при инъецировании препарата. При этом наблюдается потеря чувствительности в этой области и может произойти нарушение деятельности затронутых тканей. Это осложнение лечится длительно и требует прохождения курса физиопроцедур и приема прописанных врачом лекарственных средств. Согласно статистике повреждение нервов происходит в 1 случае на 1 тысячу проведенных регионарных анестезий.
Гематома как осложнение при регионарной анестезии может возникнуть, если при постановке анестезии был задет крупный кровеносный сосуд. Гематомы рассасываются долго и опасны инфицированием и дальнейшим нагноением, сопровождаемым болезненными ощущениями и повышенной температурой. Необходимо обратиться к врачу для хирургического решения проблемы.
Нагноение гематомы может спровоцировать абсцесс тканей. Это грозное осложнение возникает и как следствие пренебрежения правилами обеззараживания во время операции. Пациенты с пониженным иммунитетом также относятся к группе риска.
Регионарная анестезия может вызывать воспалительные процессы в мышцах, если их волокна были повреждены при постановке инъекций. Такое нарушение чревато ограничением двигательной активности.
Анестезия любого вида токсична для клеток печени, поэтому до применения анестезии и после неё необходимо принимать специальные препараты для защиты печени, предварительно проконсультировавшись с врачом.
Возможные осложнения
Использование инновационных технологий для проводникового обезболивания сводит к минимуму возникновение осложнений и негативных последствий. Всего один случай на 50 000 процедур провоцирует нейропатию и неадекватную реакцию организма на ввод анестетика.
Среди других осложнений, которые также проявляются довольно редко:
- мышечная слабость;
- эффект ползающих мурашек;
- частичное онемение тканей.
Данные симптомы являются временными, максимум спустя месяц после применения проводниковой анестезии бесследно проходят. При этом происходит полное восстановление функционала повреждённых нервов.
 Многие задаются вопросом – больно ли делать проводниковую анестезию? Болевые ощущения в процессе сводятся к минимуму, однако, они есть. Проводниковый метод обезболивания считается одним из самых эффективных способов устранения болевых ощущений при механическом воздействии на ткани.
Многие задаются вопросом – больно ли делать проводниковую анестезию? Болевые ощущения в процессе сводятся к минимуму, однако, они есть. Проводниковый метод обезболивания считается одним из самых эффективных способов устранения болевых ощущений при механическом воздействии на ткани.
Поэтому его применяют для проведения сложных хирургических вмешательств и блокады периферических нервов послеоперационный период.
Виды анестезии
Местная анестезия чаще всего применяется при проведении операций. Есть несколько видов, которые имеют разный принцип и механизм действия на организм человека.
Блокада периферических нервов
Этот метод обезболивания очень широко применяется на практике в процессе оперирования, а также на короткий срок после него. Может использоваться в качестве самостоятельной техники обезболивания, а также в комбинации с другими приёмами.
Главный принцип блокады периферических нервов – инъекция необходимого вещества в «правильное» место на теле человека.
Активный компонент анальгетика при этом концентрируется вокруг нервных окончаний, и воздействует непосредственно на них.
Анестезия корешков спинного мозга
Существует два основных вида такого обезболивания – спинальная и эпидуральная анестезия. Они относятся к проводниковому типу.
Главный принцип действия – блокирование корешков спинного мозга без прямого воздействия на его функциональность.
Спинальная и эпидуральная анестезия имеют между собой много общего.
Эти два типа анестезии могут применяться в качестве местного, комбинированного, а также общего наркоза (например, при проведении кесарева сечения у женщин во время искусственных родов).
Второе название эпидурального обезболивания – перидуральное. Как делают такой местный наркоз?
При проведении пациенту через катетер в области позвоночника будет введено обезболивающее вещество. После этого тело человека будет некоторое время нечувствительным к боли.
Применяется для обезболивания области груди, паха, брюшной полости, а также ног. Для анестезии района рук и шеи выполняется крайне редко, и никогда для обезболивания головы.
Спинальная анестезия по своей методике очень похожа на перидуральную. Интересная особенность такого вида обезболивания заключается в том, что она проводится в положении лёжа на боку или сидя, а во время операции пациент имеет возможность общаться непосредственно с врачом.
Другие виды местного наркоза
Выделяют еще такие виды местной анестезии:
- Блокировка рецепторного аппарата и его веток (терминальный наркоз и пр.).
- Блокировка чувствительного аппарата определённого участка конечности методом пропитывания оперируемой ткани анальгетиком.