Папилломатозный невус
Содержание:
- Безопасные новообразования
- Меланомонеопасные виды родинок
- Профилактика патологии
- Диагностика
- Виды невусов
- Варианты проявления голубого невуса на коже.
- Классификация по МКБ-10
- Эпидермально-меланоцитарные
- Большое количество родинок на теле может привести к раку кожи?
- Причины возникновения розового лишая
- Врождённые родинки
- Группа меланомоопасных невусов
- Народные приметы
- Причины появления
Безопасные новообразования
Продолжаем рассматривать доброкачественные и злокачественные родинки, фото данных новообразований. Те люди, которые имеют на своем теле многочисленные темные пятна, должны быть весьма внимательными по отношению к их изменению. Если будут обнаружены в срок признаки перерождения родинки в меланому, то можно будет своевременно удалить образование, сохраняя здоровье. Признаки доброкачественной родинки заключаются в следующем:
- Имеющаяся ножка. Как правило, ее не способны сформировать злокачественные кожные клетки, которые беспорядочно разрастаются.
- Длительное состояние без изменений.
Говоря о признаках доброкачественной родинки, следует обратить внимание на то, что будут считаться опасными те, которые появились сразу после рождения малыша. Однако следует обратить внимание на то, что в норме они должны обладать небольшими размерами
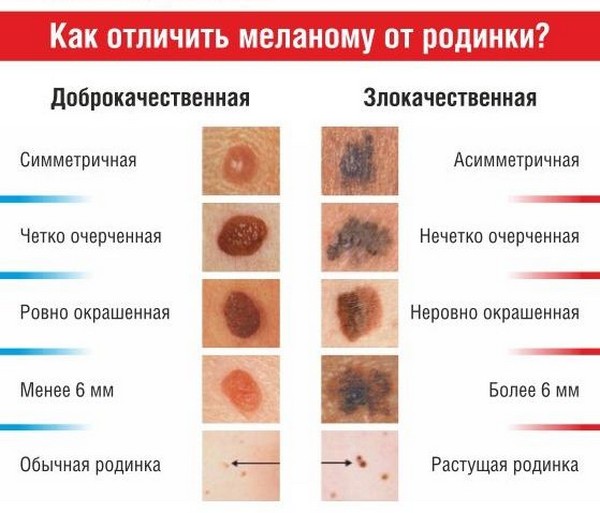
Как отличить злокачественную родинку от доброкачественной еще? Как правило, доброкачественное новообразование имеет следующие характерные черты:
- телесный оттенок;
- мягкая консистенция;
- неизмененный узор кожного покрова и соседних тканей;
- волосы на поверхности родинки, которые растут из кожного покрова, указывают на отсутствие каких-либо патологий;
- симметричность;
- размер не больше 5 мм в диаметре;
- невус в виде пятна.
Меланомонеопасные виды родинок
Невус Сеттона представляет собой узелок красного или коричневого оттенка, достигающего размера пяти миллиметров в диаметре. Над поверхностью кожного покрова возвышается незначительно. Круглый или овальный узелок, обычно окруженный белым кольцом депигментированной кожи. Способен такой узелок к спонтанному исчезновению, размещается в основном на руках и туловище.
Невус фиброэпителиальный представляет собой медленно растущее образование с мягкой эластичной поверхностью и сферической формой. Размеры не превышают диаметра в десять миллиметров. Может содержать пушковые или щетинистые волосы и иметь натуральный цвет. Цветовая гамма может иметь также синюшный, розоватый или темно-коричневый оттенок. Располагаться может одиночно или десятками по всему туловищу или на лице. Имеет отличие от пограничного пигментного невуса менее насыщенным цветом, правильным очертанием и наличием волос.
Пигментный невус внутридермальный представляет собой простое родимое пятно коричневого цвета, которое может находиться в любой части тела.
Пятно монгольское располагается в пояснично-крестцовой зоне. Родинка представляет собой пятно округлой неправильной формы голубого или коричневого цвета. Появляется у детей с рождения и проходит самостоятельно к подростковому периоду.
Невус папилломатозный представляет собой образование с неправильными очертаниями и имеет неровную поверхность. Цвет обычно натуральный или темно-коричневый с размерами до нескольких сантиметров. Обычно родинка пронизана волосками и локализуется чаще всего на волосистой части головы.
Невус веррукозный представляет собой разновидность папилломатозного невуса. Отличие заключается в большей пигментации и бугристости поверхности, часто прорезанной глубокими трещинами.
Отличия хороших видов родинок от плохих
Многих владельцев таких образований на коже волнует вопрос, как отличить доброкачественную родинку от злокачественной. Сделать это довольно просто, стоит лишь внимательно рассмотреть родинку. Неопасными можно считать четко очерченные родимые пятна небольшого размера. Они имеют однородную структуру и не сильно выступают над кожей. Цветовая гамма варьируется от светло-желтого до черного оттенка. Но если возникают сомнения, то лучше пройти осмотр у дерматолога с применением специальных исследований.
К плохим родимым пятнам можно отнести появление в их области интенсивной боли различного характера. Если в течение двух месяцев родинка сильно увеличилась или в ее области появился зуд, то — это повод для обращения к врачу. Дополнительное беспокойство должно вызвать и появление на поверхности образования дополнительных корочек, выпуклостей или язвочек.
Родинки на теле и причины их появления
На появление этих доброкачественных образований могут оказывать влияние разные факторы, которые стимулируют избыточное деление кожных клеток на ограниченном участке кожи. Современные медики выделяют следующие факторы, как основные, при появлении родинок:
- Ультрафиолетовое излучение.
- Нарушения гормонального баланса и связанные с этим фактором заболевания.
- Генетические изменения в организме, способствуют наследственной передаче родимых пятен детям, идентичных родинкам родителей, появляющихся в определенных местах тела.
- Различные дефекты развития кожи, которые приводят к возникновению врожденных родинок у детей начиная с двухмесячного возраста.
- Возможность появления родинок при длительном приеме препаратов, содержащих гомоны.
- Длительно протекающие и не леченные вирусные и бактериальные инфекции.
Какие родинки следует удалять и методы их ликвидации
Удалять следует только те родимые пятна, которые представляют потенциальную угрозу для человека и могут превратиться в онкологическое заболевание. Удаление родинки не может спровоцировать развитие этого опасного заболевания. Операции по удалению родимых пятен совершенно безопасны и могут иметь побочное действие только в случае аллергической реакции на некоторые медикаментозные препараты.
В современной медицине приветствуется несколько способов для избавления от родимых пятен:
- Хирургические операции.
- Лазерное воздействие.
- Удаление с помощью жидкого азота.
- Воздействие электрическим током.
- Удаление радиоволнами.
Метод воздействия для удаления родимого пятна подбирается на приеме у дерматолога строго в индивидуальном порядке. Удаление при помощи лазера или жидкого азота относится к более щадящим методам борьбы с нежелательными новообразованиями. Все манипуляции проводятся без появления крови и максимально бережно воздействуют на кожу вокруг родинки.
Виды родинок
Профилактика патологии
Предупредить появление диспластического невуса невозможно. Всем людям желательно избегать прямых солнечных лучей и посещения солярия, так как интенсивное воздействие больших доз ультрафиолета способствует мутациям на клеточном уровне. Тем, у кого есть хотя бы одна атипичная родинка — категорически нельзя загорать и получать солнечные ожоги.
Дополнительными средствами профилактики являются:
- применение качественных солнцезащитных кремов с УФ-фильтрами;
- устранение сухости кожных покровов;
- лечение кожных патологий;
- избегание механического травмирования образований;
- защита от влияния канцерогенных факторов — различных химикатов, вредных пищевых добавок, ядовитых испарений, табакокурения.
Помимо профилактических осмотров у дерматолога, необходимо самостоятельно наблюдать за своими родинками, при этом желательно фотографировать их каждые полгода, чтобы иметь возможность заметить произошедшие с ними изменения. При первых подозрительных признаках нужно немедленно обратиться к врачу. Раннее выявление меланомы значительно повышает шансы на сохранение жизни.
Существует направление в онкологии, специалисты которого занимаются выявлением и тестированием пациентов с предраковыми состояниями. Были открыты маркёры меланомы — специфические белки STAT1 и STAT3, чья активность значительно возрастает при наличии предрасположенных к малигнизации невусов. Скорректировать уровень этих белков удалось посредством введения пациентам высоких доз Интерферона. Таким образом, был доказан лечебный и профилактический эффект интерферонотерапии при угрозе развития онкологического процесса.
Появление атипичного невуса — не повод для паники и душевного расстройства. Несмотря на потенциальную угрозу развития онкологии, имеются все шансы сохранить здоровье. Стоит лишь внимательно следить за состоянием образования и при малейших подозрительных изменениях посещать дерматолога.
Диагностика
Для того чтобы определить конкретный вид невуса, используются такие диагностические мероприятия:
- Дерматоскопия. Она проводится для изучения глубины новообразования, его контуров и структуры.
- Визуальный осмотр родинки.
- Гистологическое исследование, позволяющее предельно точно определить тип невуса. Проводится оно только после завершения процесса иссечения.
- УЗИ. Необходимо для исследования инфильтративного роста образования и его глубины.
- Сиаскопическое исследование. С его помощью врачи определяют степень распределения в клетках пигмента, который и формирует само образование.
Традиционный способ диагностики невуса — это его иссечение и последующее исследование, но благодаря дерматоскопии можно определить тип родинки без вмешательства
Виды невусов
С точки зрения механизма появления невусов их обычно разделяют на две большие группы:
- Врожденные родинки. Врожденные родинки меньше подвержены риску перерождения в меланому, но все равно относятся специалистами к предраковым состояниям. При остановке роста организма обычно останавливается и рост образования. К врожденным невусам принято относить и те родинки, которые были впервые замечены родителями или врачом в возрасте до 3 лет включительно. Считается, что до этого момента образования были настолько малы, что их попросту не обнаружили при рождении.
- Приобретенные родинки. Приобретенные родинки появляются на протяжении жизни человека под воздействием факторов, о которых говорилось выше. По статистике они больше подвержены риску малигнизации (злокачественного перерождения), нежели врожденные образования. Объяснить это можно тем, что само появление невусов является следствием воздействия внешних или внутренних факторов. Дальнейшее их влияние может поспособствовать и трансформации новообразования в рак.
Существуют следующие виды меланомонеопасных невусов:
- внутридермальный пигментный невус;
- папилломатозный невус;
- галоневус;
- монгольское пятно;
- фиброэпителиальный невус.
Внутридермальный пигментный невус
отсюда и название типа, «дерма» по-гречески – кожакак это происходит с некоторыми другими типамизлокачественное перерождение Внутридермальные невусы локализуются преимущественно в следующих частях тела:
- кожа шеи и горла;
- кожные складки у основания конечностей (в паховой или подмышечной области);
- под грудью (у женщин);
- кожа туловища или конечностей (крайне редко).
Фиброэпителиальный невус
Существуют следующие виды меланомоопасных невусов:
- голубой невус;
- пограничный пигментный невус;
- гигантский пигментный невус;
- невус Ота;
- диспластический невус.
Диспластический невус
врожденный диспластический синдромНа теле данный вид родинок располагается в следующих местах:
- верхняя часть спины;
- нижние конечности;
- задняя поверхность бедер (до копчика);
- паховые складки и кожа вокруг наружных половых органов;
- другие локализации (наблюдаются заметно реже).
встречаются даже рыжеватые и розовые образованияособенно при приобретенном варианте
Варианты проявления голубого невуса на коже.
Описаны разнообразные клинические варианты проявления голубого невуса, отличающиеся от классического типа. Некоторые родинки могут быть серыми, как шифер, или серо-коричневыми. Могут быть в форме пятна или бляшки, редко встречаются разновидности в форме цели или пузырька.
- Сотовый голубой невус — это разновидность, отличающаяся внешними признаками и под микроскопом. Он встречается в пять раз реже, чем обычный голубой. Типично расположение сотового голубого невуса на ягодицах, на тыльной поверхности рук, на ногах, лице, волосистой части головы. Примерно в 25 % случаев сотовый голубой невус наблюдается с рождения. Выглядят, как возвышающиеся узелки или бляшки от 1 до 3-х см в диаметре. Поверхность опухоли может быть слегка бугристой.
- Составной голубой невус — это редкий вариант, в котором присутствуют элементы голубого и обычного меланоцитарного. Он может вызывать беспокойство своим внешним видом, поэтому, его часто удаляют.
- Глубоко проникающий — это другая редкая разновидность голубого невуса более часто встречающаяся на голове и шее. На вид он может быть темно голубым или черным с неправильными границами. В связи с чем, так же вызывает подозрение на меланому.
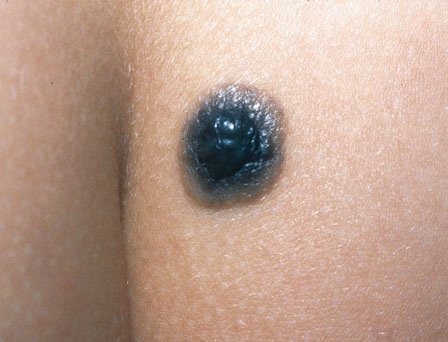
Крупный сотовый (целюлярный) невус в виде цели. Расположен на ягодице. Очень рекомендуется его удалить.
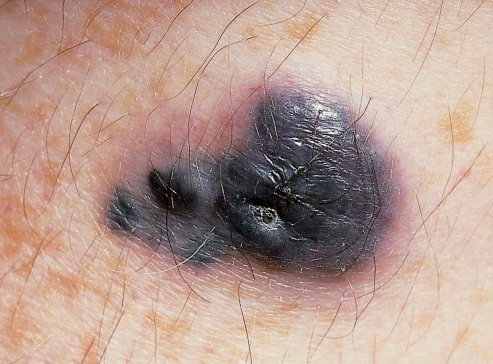
Голубой невус переродившийся в меланому. На данном фото крупнее, более бугристый, несимметричный.
Классификация по МКБ-10
МКБ – это международная классификация болезней. Веррукозный невус по МКБ-10 имеет свою видовую разновидность. Непосредственно пигментный невус принято разделять по локализации.
В МКБ подразделяют невус на формы. Первая из них — меланоформный (D22). Область поражения определенная: волосяная часть головы, веко, ухо, другие части лица, верхние и нижние конечности. К видовой классификации относятся такие:
- неопухолевые невусы (I78.1, исключение – отдельные формы класса D22);
- врожденные неопухолевые невусы.
Также в МКБ-10 различают приобретенный бородавчатый невус под кодом Q82.5. Патология обычно проявляется в детском возрасте. Бородавчатые пятна расположены в тех местах, в которых постоянно травмируется кожа. У бородавчатого невуса бугристая поверхность. Внешне напоминает крупное родимое пятно. Он возвышается над кожей и имеет темно-коричневый или черный оттенок. Бородавчатый невус не злокачествен. Поэтому особой опасности не приносит.
Каждая из форм и видов имеет свои характерные признаки. Причем метод лечения кардинально отличается. Одни виды подвергаются только удалению хирургическим путем, другие – физически, третьи не подлежат ни одному способу лечения.
Эпидермально-меланоцитарные
Невусы образуются клетками эпидермиса и меланоцитами. Этот тип встречается чаще всего, у зрелого человека на теле присутствует от 5 до 15 элементов. Обычно края округлого образования четкие, поверхность ровная или немного бугристая, цвет обычно красный или коричневый. В группу данных типов входят:
- Пограничный невус. Является врожденным видом, в 20% появляется рано, редко возникает в подростковом возрасте. Название получил из-за расположения на границе верхнего слоя и дермы. Представлен плоским пятном, появление возможно на любом участке тела. Цвет варьируется от коричневого до черного, иногда присутствует фиолетовый оттенок. С ростом организма тоже увеличивается, размеры его не превышают 1,2 см, но иногда имеет свойство интенсивно расти и достигает нескольких см в диаметре. На ощупь не особо отличается от обычных участков кожи, появление уплотнения может говорить о начале малигнизации.
- Смешанный невус представляет собой переходную стадию развития от пограничного во внутридермальный невус. Клинически сложный (смешанный) невус не отличается от внутридермального. Встречается на различных участках тела обычно в возрасте от 20 до 50 лет.
- Внутридермальный невус. Проявляется в основном в среднем возрасте, сначала формируется внутри кожи, затем приобретает куполообразное строение, окраска светлая, даже телесная, иногда коричневая, крайне редко черная, иногда на нем вырастают волосы, в диаметре достигает 1 см. Расположен на лице, шее, в складках кожи: подмышками, грудью или в паху, реже на отдельных участках тела. С возрастом может видоизменяться, но не увеличивается. Клетки родинки патологической трансформации подвергаются вследствие травм и повреждений.
- Сложный невус. Форма включает в себя предыдущие типы образований, сначала располагается в верхнем слое коже, далее прорастает в дерму. Имеет вид небольшого купола с папилломатозными образованиями на поверхности, максимальные размеры не превышают сантиметра.
- Галоневус. Еще его называют невусом Сеттона. Пятно коричневого цвета немного выступает над кожей, вокруг него располагается ореол участком депигментации, ширина которого превышает размеры образования. Проявляется при гормональных изменениях, встречается на туловище, конечностях, реже локализуется на слизистых, лице, стопах. Чаще не ограничивается появлением единичного элемента, но имеет способность со временем исчезать.
- Невус из баллонообразных клеток. Тип редкий, отличить его от обычной родинки сложно, строение определяется только после клеточного исследования.
- Рецидивирующий невус. Формируется после неполного удаления элемента, захватывающего дерму, на этом же месте, но обычно крупнее, чем предыдущее образование.
- Веретеноклеточный невус. Его называют невус Spitz, элемент присущ детскому возрасту, узелок 3–10 мм в виде полушария, при пальпации плотный. Цвет имеет розовый или коричневый с красноватым оттенком. К его видовым вариантам относят и невус Рида, который представляет собой темно-синюю почти черную папулу, с четко очерченными краями. Обычно локализуется на бедрах и ногах у женщин.
- Линейный невус. Разновидность встречается нечасто, имеет врожденный характер. Очаг поражения представляет собой цепочку из множества мелких образований разной пигментации. Протяженность может ограничиваться несколькими сантиметрами, иногда растягивается на всю конечность.
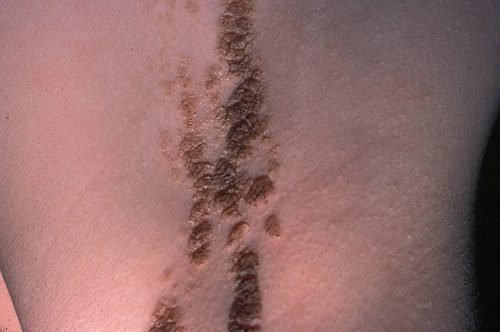
Линейный невус , цепочка наростов разной длины
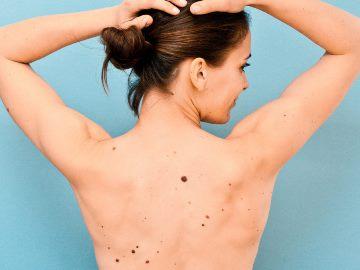
Большое количество родинок на теле может привести к раку кожи?
Единого мнения о том, какое количество родинок следует считать безопасным, нет. До недавнего времени порогом, при котором возникала вероятность развития меланомы, считалось 50 и более родинок. Сегодня речь идет уже о 100 и более. Это так называемые родинки без счета, и человек с таким количеством невусов входит в группу риска. Однако таких людей немного.
В 75-80% случаев меланома возникает спонтанно. Так что большое количество невусов само по себе не считается проявлением меланомы и не говорит об обязательной предрасположенности кожи к раку. Но людям, имеющим много родинок, следует наиболее внимательно относиться к ним.
Константин Титов: «Большие серьезные исследования показали, что меланома в 75-80% возникает не на фоне родинок. А в 20-25% она может трансформироваться на фоне определенных невусов. То есть связь с родинками не такая прямая и абсолютная. 80% действительно возникает спонтанно, на неизмененной коже, но на том участке, который ранее подвергался ожогам. А 20% меланом трансформируются на фоне так называемых меланомоопасных невусов».
Причины возникновения розового лишая
Причины развития розового лишая Жибера, как и в случае некоторых кожных патологий, до конца не выявлены. Многие специалисты считают, что основная причина развития данного заболевания является поражение организма вирусными инфекциями. Доказательством этого факта являются лабораторные исследования, в ходе которых симптомы розового лишая наблюдались у лиц после введения в их организм антител стрептококка.
Ряд ученых считает, что причиной развития данного недуга является вирус герпеса, но убедительных исследований, подтверждающих этот факт нет. Также существует мнение, что определенную роль в развитии заболевания играют аллергические реакции.
На начальных стадиях заболевания на теле появляется так называемая материнская бляшка – пятно розового цвета. Затем кожа вокруг бляшки иссушается, приобретает желтый цвет и начинает шелушиться, что приводит к ее отслоению. В результате пятно приобретает форму медальона с темной каймой и нетронутыми краями.
Пятна распространяются на все участки тела: грудь, спина, живот, конечности. Однако лицо, кисти рук, стопы и волосяные участки головы никогда не поражаются. В большинстве случаях пациент испытывает болезненное жжение и интенсивный зуд.
Субъективные ощущения зависят от степени раздражения кожи и индивидуальной нервно-эмоциональной лабильности больного. В острой стадии заболевания наблюдается симптомы общего недомогания: лихорадка, воспаление лимфатических узлов, слабость, головные и суставные боли.
Симптомы заболевания исчезают в течение 1-2недель, порой сами по себе без применения соответствующей терапии. Розовый лишай Жибера формирует стойкий иммунитет, что обычно не дает рецидивов заболевания.
Были описаны случаи атипичной формы розового лишая без формирования материнской бляшкой, с атипичной локализацией: на лице, шее, конечностях.
Для исключения парапсориаза проводят гистологическое исследование и биопсию кожи. Бактериологический посев бакматериала необходим для определения инфекционного характера болезни. Люминесцентную диагностику проводят в случае дифференциации розового лишая Жибера и разноцветного лишая. Для исключения вторичного сифилиса проводят тест на сифилис (RPR-тест).
Прогноз заболевания благоприятен. Поскольку данное заболевание излечивается самостоятельно в течение 1,5-2 месяцев, то оно не требует применения определенной терапии. Но в этот период больным следует внимательно относиться к своему здоровью и соблюдать все рекомендации врача. В первую очередь показано применение иммуномоделяторов, способных наладить работу иммунной системы.
Вторым важным моментом в лечении розового лишая, является местное лечение с применением локальной аппликационной терапии, в виде мазей и кремов, содержащих кортикостероиды и противовирусные комплексы. Контроль над процессом потоотделения поможет избежать присоединения других кожных заболеваний и серьезных осложнений. Также необходимо соблюдать гипоаллергенную диету и исключить аллергены из повседневной жизни больного.
Профилактические меры включают в себя следующие пункты:
- избегать ношения тесного белья, а также вещей из синтетических и шерстяных тканей, способных механически воздействовать на кожу и вызывать трений, а также провоцировать развитие аллергических реакций;
- на время болезни исключить контакт пораженной кожи с водой;
- не использовать косметику до полного излечения;
- исключить контакт кожи с веществами способными вызвать раздражения кожи(бытовая химия, некоторые косметические средства).
В случае если осложнения все же возникли, то назначаются антигистаминные препараты в сочетании с антибиотиками, витаминные комплексы и препараты для укрепления защитных свойств организма. Местное лечение проводят мазями, содержащими кортикостероиды и противовирусными кремами.
Лечение народными средствами осуществляется только после точного диагностирования заболевания. Не стоит заниматься самолечением, так как это чревато осложнениями и развитием хронизации заболевания. Перед принятием решения о лечение народными средствами необходима консультация специалиста. В некоторых случаях лечение народными средствами может быть очень эффективным при грамотно проведенной терапии.
Врождённые родинки
 Врождённые невусы — образование доброкачественного характера, которое проявляется у человека через некоторое время после того, как он появился на свет. Они могут иметь разную поверхность, форму, окрас, края и размер.
Врождённые невусы — образование доброкачественного характера, которое проявляется у человека через некоторое время после того, как он появился на свет. Они могут иметь разную поверхность, форму, окрас, края и размер.
Приобретённые и врождённые родинки внешне отличить практически невозможно. Но есть одна особенность у врождённой родинки. Она по размеру более 1,5 сантиметров в диаметре. В некоторых случаях она может занимать весь анатомический участок на теле человека и иметь размер более 20 сантиметров.
Все невусы, которые были перечисленны выше, можно также условно разделить на две подгруппы:
- Меланомобезопасные;
- Меланомоопасные.
Меланомоопасные родинки могут стать причиной образования рака кожи. Именно по этой причине специалисты советуют удалять их как можно быстрее после того момента, когда они были обнаружены. Меланомобезопасные — почти никогда не способны перерасти в рак кожи, поэтому их удаляют только по желанию их обладателя, чтобы устранить дефект косметический на кожном покрове.
К меланомоопасным относят виды родинок типа:
- Диспластический невус;
- Невус Ота;
- Врождённый пигментный гигантский невус;
- Невус пограничный;
- Невус голубой.
Все остальные типы родинок можно считать меланомобезопасными.
Группа меланомоопасных невусов
Меланомоопасные образования требуют своевременной диагностики и квалифицированного лечения. Имеют следующую классификацию:
- Голубой невус. Родинка возвышается над кожей и часто имеет темно-синий оттенок. Риск перерождения увеличивается вследствие травмирования.
- Пограничный невус. Это врожденный вид родинок, размером 0,7-1,2 см. Насыщен меланином, может переродиться из-за травмы или ультрафиолета.
- Гигантский пигментный. Врожденное образование больших размеров, иногда до 40 см в диаметре. Сильно выдается над кожей конечностей, пигментировано темно-коричневым цветом и покрыто волосами.
- Диспластический невус. Полсантиметра в диаметре, коричневой окраски или черного цвета, плоское пятно. Предшественник меланомы без удаления подвергается злокачественной трансформации в 9 из 10 случаев.
Народные приметы
Во все времена люди пытались понять причину того либо иного расположения образований на своём теле. Такие пятна, возникающие на разных местах, способны подсказать ответ на любой вопрос, если уметь правильно растолковывать значение их расположения на теле.
- Родинка на лице у мужчин поможет дать понять об их отношении к семейной жизни. Если вы видите пятно в уголке левого глаза, то это сообщает о ревнивом характере. А вот мужчина с родинкой возле правого глаза окажется настоящим семьянином и ни за что не променяет свою семью. Если же пятно находится в центре лба, то это указывает на повышенную любвеобильность и легкомыслие. О высоких интеллектуальных способностях говорит невус на веке.
- Кожа на спине с большим числом родинок покажет ворчливый, но при этом открытый характер владельца. О нерешительности человека скажут невусы на ногах. Но если они находятся на ступнях, то их значение можно связать с путешествиями.
- Женщина, у которой родинки покрывают тело либо лицо, также может найти в них определённый смысл. Расположение в области губы очень часто указывает на страстную натуру, кожа щёк показывает на вспыльчивость, но быстрое примирение. Если же родинка располагается между бровей, то женщина наделена большим умом и прекрасной интуицией.
- После тщательного осмотра своего тела, женщина даже способна определить, какое количество детей она будет иметь в будущем. Посчитав все родинки на талии, можно получить ответ. Кожа на плечах и руках вместе с родимыми пятнами говорит об удаче, успешности в работе и счастливой семейной жизни.
- Значение пятна зависит не только от части тела, где оно находится, но также от общего вида и формы. К примеру, есть мнение, что родинки треугольной формы можно найти не только у человека с сильным энергетическими и экстрасенсорными способностями. По ещё одной версии, кожа у людей индиго очень часто обладает таким знаком. Если такой тип образования находится на внутренней стороне ладони, то это говорит об особом успехе в сфере общения. Обнаружение такого знака на голове сулит успешную научную карьеру.
В заключение нужно сказать о профилактических мерах, которые помогут снизить риск изменения родинки до злокачественной формы. Не нужно травмировать родимые пятна, если они находятся в месте, которое постоянно соприкасается с одеждой, такой невус следует удалять. Принимая душ нужно использовать только мягкие губки.
Родинки, у которых есть ножка или узелок, запрещено убирать самостоятельно, даже, если вы считаете, что узелок довольно тонкий. Защищайте кожу от воздействия солнечных лучей, особенно при большом количестве родинок. Также нужно исключить частое посещение солярия. Согласно результатам, которые были проведены в Калифорнии, выяснилось, что от первого похода в солярий людей с группой риска до первого обнаружения у них меланомы проходит от 5 до 10 лет.
https://youtube.com/watch?v=4q_FgHF7-II
Originally posted 2018-01-31 09:41:47.
Причины появления
Наличие невуса на коже – норма. Диагностируется у 85% населения страны. У взрослого человека имеется в среднем двадцать пять невусов.
Их появление зависит от гормональной перестройки организма (например, подростковый период или период беременности). Перед тем, как проявится на теле человека, невус проходит определенные стадии:
- находится внутри эпителия;
- далее переходит в пограничное состояние;
- а уже во взрослом возрасте – располагается внутри дермы.
80% невусов – приобретенные.
Причины развития родимого пятна следующие:
- Во внутриутробном периоде был получен дефект;
- Наследственность;
- УФ-излучение;
- Гормональные перестройки организма;
- Различные инфекции;
- Травматический фактор.
Полученный дефект.
Патогенез развития невуса следующий: в клетках нарушается деление на самых последних стадиях развития самого ребенка. Невус образуется к четырем годам жизни ребенка (около 70 % всех родинок у ребенка).
Наследственность
Вся информация у человека заложена в ДНК. После того, как генетический материал передан, идёт развитие организма, которое заложено в этой цепи. Данное образование будет носить доброкачественный характер. Стоит отметить, что те родинки, которые человек приобретает на протяжении всей жизни, по наследству передаваться не будут.
УФ-излучение.
Приводит к тому, что меланоциты начинают быстро размножаться в коже. Вырабатывается меланотропный гормон. Этот невус будет приобретенным. Люди, часто посещающие солярий, относятся к тем, кто состоит в группе риска.
Травматический фактор.
Укусы насекомых могут повреждать механически кожу на различных её уровнях. Начинается образование БАВ, они в свою очередь, начинаю увеличивать клеточный рост. Данная ситуация возникает крайне редко.
Гормональная перестройка.
Сюда следует отнести период подростковый, период беременности, а так же пациентов с заболеваниями щитовидной железы. Характер течения – доброкачественный.
Инфекционный фактор.
Воздействие различный патогенных микроорганизмов на организм может выступать в роли провоцирующего фактора для того, чтобы был запущен воспалительный процесс в организме. Как защитный ответ – возникновение пигментных пятен и папиллом.
У кого чаще возникают данные пятна?
- Посещающие солярий, а также рабочие, которые часто подвергаются УФ-облучению;
- Люди, работающие с химическими веществами и канцерогенами;
- Люди с гормональными сбоями, долго употребляющие те или иные гормональные препараты;
- Имеющие проблемы с щитовидной железой, а также ослабленный иммунитет;
- Имеющие рак кожи или склонные к данному заболеванию.
Каков риск того, что Ваш невус переродиться в рак кожи?
Наличие хотя бы одного невуса не коже создает предпосылки тому, что у Вас возможно развитие рака кожи. В 40% случаях наличие невуса на коже можно рассматривать как предраковое заболевание.
Риск повышается в том случае, если Ваш невус по природе один из двух следующих видов: врожденный или диспластический. Если размер невуса более трех см (до 25%). Если большинство невусов расположено на лице, груди, плечах. Если у Вас более 40 невусов, риск увеличивается в шесть раз.