Диагностика и лечение рака прямой кишки в юсуповской больнице
Содержание:
- 3 стадия рака желудка
- Рак груди — причины возникновения:
- Быстрый рост и высокая агрессия – рак легких
- Как определяется стадия?
- Стадии рака
- Критерии для клинической диагностики TNM
- 3 СТАДИЯ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- 4 стадия рака прямой кишки
- Чисто женские проблемы
- Классификация TNM
- Определение прогностических факторов
3 стадия рака желудка
Классификация по ТНМ согласно клиническим рекомендациям. Эта стадия заболевания предполагает прорастание любого количества слоев стенки желудка и несколько вариантов поражения лимфоузлов. Метастазы в отдаленные ткани отсутствуют. Чтобы увидеть какие именно поражения тканей присутствуют у вас, посмотрите свою медицинскую документацию. Ниже приведены врачебные кодировки и их расшифровки:
IIIA стадия рака желудка: кодируется как T2N3aM0, T3N2M0, T4aN1M0, T4aN2M0, T4bN0M0
T2N3aM0:
- опухоль проросла в третий слой стенки желудка (мышечную оболочку),
- поражено от семи до пятнадцати лимфатических узлов,
- метастазов в отдаленные органы нет.
T3N2M0:
- опухоль проросла до четвертого слоя оболочки желудка (субсерозной оболочки),
- поражено от трех до шести лимфоузлов,
- метастазов в отдаленные органы нет.
T4aN1M0:
- опухоль поразила все слои стенки желудка и распространилась на висцеральную брюшину (Висцеральная брюшина — это слой брюшины, покрывающий внутренние органы),
- поражено один или два лимфатических узла,
- метастазов в отдаленные органы нет.
T4aN2M0:
- опухоль поразила все слои стенки желудка и распространилась на висцеральную брюшину (Висцеральная брюшина — это слой брюшины, покрывающий внутренние органы),
- поражено от трех до шести лимфатических узлов,
- метастазов в отдаленные органы нет.
T4bN0M0:
- опухоль проросла в расположенные рядом органы: селезенку, поперечную ободочную кишку, печень, диафрагму, поджелудочную железу, переднюю брюшную стенку, надпочечник, почку, тонкую кишку,
- лимфатические узлы не поражены,
- нет метастазов в органах, расположенных далеко от желудка.
IIIB стадия рака желудка (классификация по ТНМ): кодируется как T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0, T4bN2M0
T1N3bM0 означает:
- опухоль проросла в первый или второй слои оболочки желудка,
- поражено более 16 лимфоузлов,
- метастазов в отдаленные органы нет.
T2N3bM0 означает:
- опухоль проросла в третий слой стенки желудка (мышечную оболочку),
- поражено более 16 лимфоузлов,
- метастазов в отдаленные органы нет.
T3N3aM0:
- опухоль проросла в четвертый (субсерозный) слой стенки желудка,
- поражено от семи до пятнадцати лимфоузлов,
- метастазов в отдаленные органы нет.
T4aN3aM0 значит, что:
- опухоль поразила все слои стенки желудка и распространилась на висцеральную брюшину (Висцеральная брюшина — это слой брюшины, покрывающий внутренние органы),
- поражено от семи до пятнадцати лимфоузлов,
- метастазов в отдаленные органы нет.
T4bN1M0:
- опухоль проросла все слои стенки желудка и поразила соседние органы (селезенку, поперечную ободочную кишку, печень, диафрагму, поджелудочную железу, переднюю брюшную стенку, надпочечник, почку, тонкую кишку),
- поражены один или два лимфоузла,
- метастазов в отдаленные органы нет.
T4bN2M0:
- опухоль проросла все слои стенки желудка и поразила соседние органы (селезенку, поперечную ободочную кишку, печень, диафрагму, поджелудочную железу, переднюю брюшную стенку, надпочечник, почку, тонкую кишку),
- поражено от трех до шести лимфатических узлов,
- метастазов в отдаленные органы нет.
IIIC стадия рака желудка (классификация по ТНМ): кодируется как T3N3bM0, T4aN3bM0, T4bN3aM0, T4bN3bM0
T3N3bM0:
- опухоль проросла в четвертый (субсерозный) слой стенки желудка,
- поражено более 16 лимфатических узлов,
- метастазов в отдаленные органы нет.
T4aN3bM0 означает:
- опухоль поразила все слои стенки желудка и распространилась на висцеральную брюшину (Висцеральная брюшина — это слой брюшины, покрывающий внутренние органы),
- поражено более 16 лимфатических узлов,
- метастазов в отдаленные органы нет.
T4bN3aM0 значит что:
- опухоль проросла все слои стенки желудка и поразила соседние органы (селезенку, поперечную ободочную кишку, печень, диафрагму, поджелудочную железу, переднюю брюшную стенку, надпочечник, почку, тонкую кишку),
- поражено от семи до пятнадцати лимфоузлов,
- метастазов в отдаленные органы нет.
T4bN3bM0 значит что:
- опухоль проросла все слои стенки желудка и поразила соседние органы (селезенку, поперечную ободочную кишку, печень, диафрагму, поджелудочную железу, переднюю брюшную стенку, надпочечник, почку, тонкую кишку),
- поражено более 16 лимфатических узлов,
- метастазов в отдаленные органы нет.
Рак груди — причины возникновения:
- избыточный вес, является основным фактором риска развития злокачественных опухолей груди;
- курение и чрезмерное употребление спиртных напитков:
- поздняя менопауза;
- гормональная зависимость;
- генетическая предрасположенность;
- отсутствие детей;
- эндокринные расстройства;
- неспецифические канцерогенные факторы;
- кистозно-фиброзная мастопатия.
У каждой пациентки история болезни своя. К примеру, онкологические заболевания, выявленные на ранних стадиях, лечатся успешнее. Если же заболевание запущено, то результаты могут быть плачевными.
Причины для обследования груди связаны с появлением первых признаков рака молочной железы на ранней стадии. Нередко проявление некоторых симптомов дает женщине повод насторожиться и незамедлительно обратиться к врачу.
Симптомы рака молочной железы на 1 стадии онкологического процесса:
- изменение контура, формы, уменьшение или увеличение размера груди;
- выделения из соска без видимых на то причин;
- покраснение кожи соска или всей молочной железы;
- шелушение кожи;
- появление уплотнения;
- увеличение лимфатических узлов;
- болевые ощущения в области груди и подмышечной зоне;
- повышение температуры тела;
- резкое снижение в весе, ухудшение аппетита, быстрая утомляемость и общее недомогание являются общими симптомами рака молочной железы.
Если вы заметили хотя бы один из симптомов, не стоит быть беспечными. Диагностику на рак молочной железы, необходимо проводить регулярно для выявления онкологии на ранних стадиях ее развития.
Быстрый рост и высокая агрессия – рак легких
Быстрорастущие, очень злокачественные и весьма распространенные новообразования, уносящие ежегодно тысячи (в основном, мужских) жизней. Правильно, это определение в первую очередь касается рака легких, который в росте опережает неоплазии других локализаций и за короткое время достигает последней стадии, приводя человека к смертному одру.
На первой стадии рака легких размер опухоли обычно не дотягивает до 3 см, «место рождения» (сегмент) новообразование не покидает, симптомов своего присутствия практически не дает. Любые проявления в виде кашля, одышки, боли в грудной клетке больные могут связать с присутствием другой патологии, например, хронического бронхита. Между тем, ранняя диагностика рака при активно начатом лечении на первой стадии дает довольно высокий процент выживаемости (до 80%).
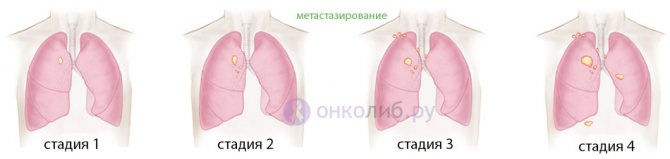
Вторая стадия тоже склонна маскироваться под относительное благополучие, но размер уже очага увеличивается вдвое (до 6 см). Неопластический процесс пока остается в пределах доли легкого, но уже начинает «проявлять интерес» к близлежащим лимфатическим узлам, рассеивая единичные метастазы. Кашель, отделение мокроты (иногда с кровью), боли, повышение температуры, признаки интоксикации опять-таки напоминают обострение длительно протекающих хронических заболеваний бронхолегочной системы. Это обычно и сбивает пациента с толку, поэтому он долго не обращается к врачу, тем самым упуская драгоценное время. А ведь сочетание химио- и лучевой терапии с радикальным лечением обеспечивает выживаемость при раке 2 степени до 50%. Как говорится, фифти-фифти, а это немало.
Для третьей стадии злокачественного процесса в легких характерен дальнейший рост опухоли, которая в размере превышает 6 см и, поразив легкое, метастазирует в близлежащие лимфатические узлы.
Последняя стадия (четвертая) имеет большую опухоль, покинувшую границы легкого, захватившую соседние органы и расселившую метастазы с помощью лимфатических и кровеносных сосудов по всему организму. Терминальная стадия рака оставляет пациенту лишь несколько месяцев жизни. Организм разрушен опухолью, существующие методы лечения бесполезны или могут только облегчить страдания, но не улучшить состояние реально. Излечение от рака 4 стадии может только присниться, а людей, победивших рак 4 степени, можно встретить лишь на сомнительных форумах в интернете… Но об этом уже было сказано ранее.
Как определяется стадия?
Для определения стадии развития рака используется 2 вида классификаций:
- TNM (международная система, принятая ВОЗ для новообразований злокачественного характера);
- Клиническая.
Классификатор ТНМ (Tumor, Nodus, Metastasis) учитывает все необходимые параметры:
- T – размеры новообразования от 0 до 4;
- N – изменения в местных лимфатических узлах от 0 до 3;
- M – формирование вторичных очагов опухоли (отдаленные метастазы) 0 или 1.
Позже к существующим параметрам были добавлены следующие характеристики:
- G – степень злокачественности опухоли;
- P – проникновение в стенки полых органов (применяется при наличии новообразований ЖКТ).
Согласно клинической классификации, стадия патологии определяется благодаря тому, что имеющиеся характеристики опухоли рассматриваются все вместе. Поэтому более информативной является система ТНМ.
Выявление стадии рака молочной железы осуществляется с помощью действенных диагностических методик:
- Пальпации. Процедура дает информацию о присутствии новообразования в грудной железе, его размерах и соединении с тканями, расположенными рядом.
- УЗИ. Способ отличается безопасностью для организма и высокой степенью информативности. Его назначение уместно при подозрении на онкологический процесс в груди, причем УЗИ позволяет диагностировать рак на начальной стадии.
- Маммографии. Благодаря рентгеновской съемке молочных желез врач без проблем определит первичный очаг опухоли, ее форму, размеры и качество. Однако полученных данных недостаточно для окончательной постановки диагноза. Делать маммографию желательно после 40.
- МРТ. Проводится с применением контрастной жидкости и без нее, при этом молочные железы на снимке будут выглядеть по-разному. В отличие от маммографии является абсолютно безопасным методом диагностики, поскольку нет лучевой нагрузки. Соответственно, исследование можно проводить столько, сколько будет необходимо. МРТ дает возможность принять окончательное решение по поводу операции.
- Дуктографии. Позволяет изучить проходимость молочного протока.
- Биопсии. Обычно процедура осуществляется для исключения или подтверждения онкологического заболевания. Методика уместна, если прочие диагностические способы не дают полной информации. Нередко забор материала для морфологического идентифицирования сочетается с хирургическим вмешательством, во время которого производится удаление опухоли.
Необходимо помнить, что выздоровление напрямую зависит от того, на каком этапе развития находится патология, поэтому важно знать, сколько стадий насчитывается у рака груди. Чем дольше опасный недуг прогрессирует, тем меньше уровень выживаемости
Избежать угрозы для жизни позволит ранняя диагностика.
Стадии рака
Согласно общепринятой классификации по системе TNM злокачественные онкологические образования разделяются по стадиям. Специалисты обозначают течение болезни с 0 по 4 стадию, каждая из них имеет дополнительные обозначения (буквы А и В).
Расшифровка TNM классификации
0 стадия ракового образования
Для нулевой стадии рака характерна небольшая опухоль, имеющая четкие границы. Как правило, она не выходит за эпителий. Данное образование медики называют неинвазивным. Эта стадия начальная, возникает всегда, независимо от места локализации опухоли. На таком этапе развития болезни практически отсутствуют симптомы, поэтому определить новообразование можно только при случайном обследовании. Если рак 0 стадии выявлен своевременно, прогнозы на выздоровление всегда благоприятные.
I стадия рака
На первой стадии болезни в опухоли просматриваются крупные узлы. Злокачественный процесс пока что не поражает лимфатические узлы, также не выявляются метастазы. Состояние пациента удовлетворительное, однако на этом этапе уже не исключены болезненные признаки, свидетельствующие о начале тяжелой болезни.
В последние годы рак на 1 стадии стал диагностироваться чаще, чем это случалось ещё несколько десятилетий назад. Специалисты считают, что на своевременное выявление опухоли влияет сознательность современных пациентов, ежегодно проходящих медосмотр. Также положительную роль играет наличие в медучреждениях современного оборудования, позволяющего проводить эффективную диагностику онкологии на самых ранних этапах развития болезни.
При выявлении рака на 1 стадии шансы на успешное выздоровление достаточно высокие.
II стадия рака
Онкология второй стадии более выражена, опухоль активно увеличивается в размерах, распространяясь на близлежащие ткани. При таком процессе не исключены метастазы в лимфоузлы. Состояние пациента заметно ухудшается, болезненные симптомы заставляют человека обратиться за помощью к медикам. По статистике именно на 2 стадии у пациентов чаще всего диагностируется онкологический процесс в организме.
Прогнозы на выздоровление индивидуальны, что зависит от степени прогрессирования болезни, места локализации и гистологических особенностей злокачественного образования. При выполнении всех рекомендаций лечащего врача, рак на 2 стадии может быть успешно устранен.
III стадия рака
Онкологический процесс на третьей стадии активируется глобально, опухоль обретает большие размеры, наблюдается многочисленное прорастание в ткани и органы, расположенные вблизи. Во всех группах регионарных лимфоузлов определяется метастазирование. К положительным прогнозам можно отнести отсутствие метастазов в далеко расположенных органах, что даёт надежду на выздоровление.
Излечить рак на 3 стадии в принципе возможно, но гарантировать 100% успешный исход не может ни один врач. Как правило, результат лечения зависит от многих факторов: локализации, гистологических особенностей опухоли, степени дифференцировки и т.д.
IV стадия рака
Самая опасная для жизни пациента – 4 стадия онкологии, характеризуется чрезмерно увеличенной опухолью, произрастающей в разных направлениях, поглощая здоровые органы и ткани. На таком процессе происходит глобальное метастатическое поражение, в том числе отдаленного характера.
Онкология на 4 стадии прогрессирования обретает хронический характер, не поддающийся лечению. При диагностировании рака на данном этапе развития, больному можно только оказать помощь для продления ремиссии и, соответственно, жизни.
Чем раньше больной обратиться за помощью к доктору и начнет лечение злокачественной опухоли, тем выше вероятность успешного исхода. Рак на 4 стадии, к сожалению, уже не победим.
Критерии для клинической диагностики TNM
Для постановки диагноза требуется полное удаление меланомы, а также микроскопическое тестирование, клиническая, радиологическая и лабораторная оценка регионарных или отдалённых метастазов. Микротестирование проводится после эксцизионной биопсии с патологической оценкой толщины Бреслоу, уровня Кларка и изъязвления.
Критерии для патологической диагностики TNM
Патологическая диагностика основана на тех же критериях, что и клиническая, с дополнительной информацией, полученной при патологической оценке регионарных лимфатических узлов, после удаления сторожевого лимфоузла или полной лимфаденэктомии и патологического подтверждения метастазов. При этом необходимо регистрировать количество метастазов в лимфатических узлах, а также уровни сывороточного ЛДГ.
Классификация меланомы рТ в современной редакции основана на трёх критериях:
- толщина опухоли (по Бреслоу) – наибольший вертикальный диаметр опухоли в миллиметрах;
- митозы;
- изъязвление первичной опухоли (присутствует или нет).
| Т | Описание первичной меланомы |
|---|---|
| Т0 | Опухоль не определяется |
| Тх | Данных для оценки опухоли недостаточно |
| Tis | Опухоль только в эпидермальном слое кожи |
| Т1 | Частичное проникновение опухоли в сосочковый слой |
| Т1а | Толщина меланомы менее 1 мм, изъязвлений нет |
| Т1b | Толщина меланомы менее 1 мм, изъязвления есть |
| Т2 | Опухоль прорастает сосочковый слой, но не распространяется в сетчатый |
| Т2а | Толщина меланомы 1 – 2 мм, изъязвлений нет |
| T2b | Толщина меланомы 1 – 2 мм, изъязвления есть |
| ТЗ | Прорастание опухоли в сетчатый слой |
| T3a | Толщина меланомы 2 – 4 мм, изъязвлений нет |
| T3b | Толщина меланомы 2 – 4 мм, изъязвления есть |
| Т4 | Опухоль прорастает в подкожную жировую клетчатку |
| T4a | Толщина меланомы более 4 мм, изъязвлений нет |
| T4b | Толщина меланомы более 4 мм, изъязвления есть |
| N | Метастазирование в близлежащие лимфатические узлы |
|---|---|
| Nx | Состояние лимфоузлов оценить не получается |
| N0 | Метастазирования в лимфоузлы не выявлено |
| N1 | 1 метастаз в любом из регионарных лимфоузлов |
| N1а | Метастаз выявляется микроскопическим путем |
| N1b | Увеличение лимфоузла видно невооруженным глазом |
| N2 | В окружающих лимфатических узлах есть 2-3 метастаза |
| N2a | Метастазы выявляются микроскопическим путем |
| N2b | Метастазирование видно невооруженным глазом |
| N2c | Диагностируются мелкие гнезда атипичных меланоцитов, окружающие главный очаг |
| N3 | Метастазы в 4 или больше лимфоузлов, а также транзиторное метастазирование |
| М | Отдаленное метастазирование |
|---|---|
| M0 | Метастазирования в другие органы нет |
| М1 | Метастазирование в другие органы есть |
| M1a | Метастазирование в отдаленные кожные зоны или лимфоузлы |
| M1b | Метастазирование в легкие и иные органы |
| M1c | Метастазирование с увеличением уровня лактатдегидрогеназы |
С учетом особенностей строения и распространения меланом слизистых оболочек для клинического удобства используют следующую упрощенную классификацию по стадиям:
| Стадия меланомы | Характеристики распространённости |
|---|---|
| I | Локализованное заболевание |
| II | Метастазы в регионарные лимфоузлы |
| III | Дистанционные метастазы |
Следует помнить о том, что классификация меланом и других форм эпителиальных раков по ТНМ имеет целый ряд отличий, которые нужно учитывать при постановке диагноза. При классификации рака кожи используются иные критерии определения свойств опухоли.
В таблице представлена сводная информация по классификации меланом кожи:
| Классификация сводных баз SEER (Surveillance, Epidemiology and Results) | По Бреслоу | По Кларку |
|---|---|---|
| in situ | in situ | уровень I |
| локализованный рак | меньше или равно 0,75 мм | уровень II |
| 0,76–1,5 мм | уровень III | |
| больше 1,5 мм | уровень IV | |
| локально распространённый рак | через всю дерму | уровень V |
| поражение региональных лимфатических узлов | см. характеристики малигнизированных л/узлов | |
| отдаленный рак | поражения хрящей, костей, мышц, метастазы кожи и др. |
3 СТАДИЯ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Кодируется как T1aN2M0, T1bN2M0, T1cN2M0, T2N2M0, T3N2M0, T4NлюбаяM0 (T4N0M0, T4N1M0, T4N2M0).
Классификация по ТНМ согласно клиническим рекомендациям Минздрава. На этой стадии сама опухоль поджелудочной железы может иметь размеры от минимальных до максимальных, вплоть до распространения на окружающие ткани. Метастазами поражено от четырех лимфоузлов. В расположенные далеко от поджелудочной железы органы метастазов нет. Ниже приведены расшифровки возможных кодировок:
T1aN2M0 значит:
- опухоль имеет размер до 0,5 см, находится в поджелудочной железе;
- поражено четыре или более лимфоузла;
- метастазов в отдаленных органах нет.
T1bN2M0:
- опухоль имеет размер от 0,5 до 1 см и находится только в поджелудочной железе;
- поражено четыре или более лимфоузла;
- метастазов в отдаленных органах нет.
T1cN2M0 означает:
- опухоль имеет размер от одного до двух см и находится только в поджелудочной железе;
- поражено четыре или более лимфоузла;
- метастазов в отдаленных органах нет.
T2N2M0:
- опухоль размером от двух до четырех см, за пределы поджелудочной железы не вышла;
- поражено четыре или более лимфоузла;
- метастазов в отдаленных органах нет.
T3N2M0 значит, что:
- опухоль имеет размер более четырех см, но за пределы поджелудочной железы не выходит;
- поражено четыре или более лимфоузла;
- метастазов в отдаленных органах нет.
T4NлюбаяM0 (T4N0M0, T4N1M0, T4N2M0) означает:
– распространение опухоли на чревный стволважнейшая артерия, которая питает органы брюшной полости, верхнюю брыжеечную артериючасть аорты, начинается примерно на один сантиметр ниже чревного ствола, лежит позади поджелудочной железы или общую печеночную артерию;
– лимфоузлы могут быть поражены раком или здоровы;
– метастазов в отдаленных органах нет.
4 стадия рака прямой кишки
Классификация по ТНМ: рак прямой кишки, 4 стадия (с метастазами).
Единственная стадия рака прямой кишки, в диагнозе которой указывается не «М0», а «М1» — четвертая. «М1» говорит о том, что в расположенных далеко от кишки органах появились новые, дополнительные опухоли, которые называют метастазами.
Размеры основной опухоли могут иметь разные размеры — от минимальных до максимальных, с прорастанием в окружающие органы. Лимфатические узлы поражены раком или здоровы.
Симптомами 4 стадии рака прямой кишки часто являются: непроходимость кишечника, рвота, нарушение работы соседних органов, задержка стула, истощение, боли в области живота и пораженных метастазами органов.
IVA (4а) стадия рака прямой кишки обозначается так: TлюбаяNлюбаяM1а (T1N1aM1a, T1N1bM1a, T1N1cM1a, T2N1aM1a, T2N1bM1a, T2N1cM1a, T3N1aM1a, T3N1bM1a, T3N1cM1a, T4aN1aM1a, T4aN1bM1a, T4aN1cM1a, T4bN1aM1a, T4bN1bM1a, T4bN1cM1a, T1N2aM1a, T1N2bM1a, T2N2aM1a, T2N2bM1a, T3N2aM1a, T3N2bM1a, T4aN2aM1a, T4aN2bM1a, T4bN2aM1a, T4bN2bM1a).
Что это значит и как разобраться в таком наборе кодировок?
Все просто — после букв T и N могут стоять абсолютно любые цифры. Их значения вы можете найти в статьи. К 4а стадии рака прямой кишки относят все размеры опухоли и любое количество пораженных онкологией лимфоузлов
Ее важное отличие от остальных подстадий заключается в том, что дополнительные опухоли — метастазы — обнаружены только в одном органе, который находится на отдалении от кишки. Раковые клетки, в отличие от здоровых, могут распространяться по организму с кровью и лимфойпрозрачной жидкостью, задача которой состоит в защите, снабжении жидкостью и очищении организма и попадать в разные органы и ткани
Там они прикрепляются, размножаются и создают новые онкологические образования, которые и называются метастазами.
Прогнозы на терминальной стадии с метастазами в отдаленных органах плохие. Пятилетняя выживаемость при 4 стадии рака прямой кишки составляет примерно 5% — дольше пяти лет имеют шансы прожить только 5 человек из 100.
IVB (4б) стадия рака прямой кишки обозначается так: TлюбаяNлюбаяM1b (T1N1aM1b, T1N1bM1b, T1N1cM1b, T2N1aM1b, T2N1bM1b, T2N1cM1b, T3N1aM1b, T3N1bM1b, T3N1cM1b, T4aN1aM1b, T4aN1bM1b, T4aN1cM1b, T4bN1aM1b, T4bN1bM1b, T4bN1cM1b, T1N2aM1b, T1N2bM1b, T2N2aM1b, T2N2bM1b, T3N2aM1b, T3N2bM1b, T4aN2aM1b, T4aN2bM1b, T4bN2aM1b, T4bN2bM1b).
Разбираемся по тому же принципу, что и в случае 4а стадии:
После букв «Т» и «N» в диагнозе врач может указать любые цифрры и буквы. Это значит, что опухоль может иметь любые размеры, и какое угодно количество лимфатических узлов содержит раковые клетки. Точную расшифровку букв вы можете прочитать в самом статьи.
Отличие 4б подстадий от остальных двух состоит в том, что в организме присутствует сразу несколько дополнительных опухолей в органах, которые расположены далеко от прямой кишки. Такие образования называются метастазами, они образуются перемещающимися по организму раковыми клетками.
IVC (4с) стадия рака прямой кишки кодируется так: TлюбаяNлюбаяM1c (T1N1aM1c, T1N1bM1c, T1N1cM1c, T2N1aM1c, T2N1bM1c, T2N1cM1c, T3N1aM1c, T3N1bM1c, T3N1cM1c, T4aN1aM1c, T4aN1bM1c, T4aN1cM1c, T4bN1aM1c, T4bN1bM1c, T4bN1cM1c, T1N2aM1c, T1N2bM1c, T2N2aM1c, T2N2bM1c, T3N2aM1c, T3N2bM1c, T4aN2aM1c, T4aN2bM1c, T4bN2aM1c, T4bN2bM1c).
Это последняя стадия рака прямой кишки.
Кодировок много, и может показаться, что разобраться в них сложно.
Это не так, на самом деле все достаточно просто.
В 4с стадии рака прямой кишки после букв Т и Н могут стоять любые цифры, которые используются для описания заболевания. Их точную расшифровку вы найдете в статьи. Просто прочтите свое значение для каждой буквы, так вы поймете размеры основной опухоли и количество пораженных онкологией лимфатических узлов.
Единственное отличие 4с подстадии от двух остальных состоит в том, что дополнительные опухоли, или метастазы, распространились по брюшинеБрюшина — это пленка, которой покрыты стенки брюшной полости и внутренние органы., а не по другим важным органам.
Чисто женские проблемы
Самое уязвимое место главного детородного органа женщин
Значительно «омолодились» в последние годы опухоли шейки матки, что специалисты связывают с распространением папилломавирусной инфекции (ВПЧ). Между тем, есть большая вероятность обнаружения неопластического процесса на этапе его зарождения, да и в других стадиях этот вид онкологии относительно неплохо диагностируется. Таким образом, прежде чем стать настоящим раком шейки матки, развитие опухоли проходит несколько стадий:
-
Предраковые состояния шейки матки – дисплазия,
хорошо лечится, если вовремя обратиться, но в последней степени (CIN III) ее трудно отличить цитологическим методом от карциномы in situ, которая находится в шаге от дисплазии 3 и представляет собой нулевую стадию опухолевого процесса. Гистологическое исследование, способное обнаружить инвазию, замечательно справляется с поставленной задачей, что дает возможность не только распознать, но и вылечить опухоль.
- Стадия 0 – carcinoma in situ. Прогноз благоприятный, при ранней диагностике этот рак можно вылечить в 100% случаев.
- Преимущественно благоприятный прогноз отмечается и в первой стадии рака, ведь опухоль, выросшая приблизительно до 4-5 см, еще находится в границах эпителия главного детородного органа.
- На второй стадии злокачественный процесс покидает пределы матки, но пока он не трогает соседние органы, прогноз остается обнадеживающим.
- Третья стадия. Опухоль «пускает корни» в близлежащие ткани, тем самым заметно ухудшая прогноз
- Последняя стадия – четвертая. Рак «перешел все границы», пророс в органы выделительной (мочевой пузырь) и пищеварительной (прямая кишка) системы, его метастазы достигли отдаленных органов. Хирургическое лечение уже не поможет, успокоить женщину нечем, врачам остается лишь попытаться облегчить страдания пациентки.
стадии рака шейки матки
Главный «киллер» онкогинекологии
Рак яичников, имея массу форм и видов, считается наиболее неблагоприятным и неуправляемым онкологическим процессом женской половой сферы. Самой распространенной разновидностью признана опухоль железистой ткани яичников – аденокарцинома, отличающаяся особой жестокостью и агрессией. Коварство рака яичника состоит еще и в том, что он представляет особые сложности в диагностике. Существующие симптомы хорошо увязываются в проявления хронических гинекологических заболеваний (аднексит, миома матки и др.). Однако некоторые признаки все же должны насторожить женщину:
- беспричинная потеря веса без диет и физических упражнений;
- прогрессирующее увеличение живота (скопление жидкости в брюшной полости – асцит);
- расстройство пищеварения.
Рак яичников, подобно другим опухолям, проходит 4 стадии:
- «Рождение» раковой клетки, развитие процесса в пределах одного яичника. Появление асцита возможно уже на первой стадии рака, что дает некоторую надежду на его раннюю диагностику и продление жизни на 5 лет у 80% пациенток (конечно, при условии сочетания хирургического лечения с другими методами).
- На второй стадии поражаются оба яичника, брюшина, фаллопиевы трубы и матка. Увеличивающийся живот (асцит) при общей потере веса подсказывает женщине о развитии нехорошего заболевания, прогноз, разумеется, ухудшается.
- Третья стадия уже не представляет сложности в диагностике, проблемы можно заметить даже в ходе обычного гинекологического осмотра. Выживаемость при раке 3 стадии низкая, прожить пять лет имеет шанс только каждая десятая женщина из ста.
- Для 4 стадии рака характерно расселение метастазов по всему организму, однако чаще всего их можно встретить в легких и печени. Об излечении от рака 4 стадии не может быть и речи, выживаемость сводится к нулю.
Прогноз не может быть для всех одинаков, нельзя в целом говорить о стадии рака и перспективах на жизнь, ведь в каждом конкретном случае учитываются и другие факторы: гистологические особенности опухоли, возраст пациентки, состояние других органов. Кто-то может бороться дольше, а кто-то сдается в первые месяцы.
Классификация TNM
Международная TNM классификация отражает стадирование злокачественных новообразований. Она была разработана в 1943-1952 годы французским хирургом P. Denoix, с тех пор претерпела множество изменений, последнее из которых вступило в силу 1 января 2018 года – «Классификация TNM 8-го пересмотра».
TNM классификация используется для описания анатомического распространения новообразования.
Каждая буква имеет определенное значение:
- Т (tumor — опухоль) – степень распространения первичной опухоли.
- N (nodus — узел) – метастатическое поражение регионарных лимфатических узлов.
- М (metastasis – метастазы) – отдаленные метастазы.
В зависимости от характеристики данных критериев к каждой букве добавляется определенный индекс (0,1,2,3,4,Х,is).
В случае наличия множества опухолей в одном органе классификация описывает новообразование с наивысшим значением Т, а общее количество опухолей указывается в скобках (пример: Т3(2))!
TNM классификация бывает клинической (сTNM), которая применяется до начала лечения, и патологоанатомической (рTNM) – определяется после гистологического исследования. Кроме указанных, могут использоваться и другие префиксы:
- m – указывает на множественность первичной опухоли;
- y – указывает на распространенность опухоли до начала лечения;
- r – обозначается рецидив опухоли;
- a – после аутопсии (вскрытия).
Для рака легких данная классификация выглядит следующим образом:
- Т:
- Т0 – нет первичной опухоли.
- ТХ – наличие злокачественных клеток в мокроте и промывных водах бронхов, но визуализирующие методы обследования (рентгенография, бронхоскопия) опухоли не обнаруживают.
- Тis – преинвазивный рак (in situ), не распространившийся глубже базальной мембраны слизистой оболочки (только для рTNM).
- Т1 – диаметр опухоли не более 3 см, располагается в пределах легочной ткани или висцеральной плевры. Не распространяется ближе к центру легких, чем долевой бронх.
- Т2 – опухоль более 3 см или любого размера с вовлечением висцеральной плевры. Карцинома с вовлечением главного бронха, но находящаяся в 2-х см и более от киля трахеи (место её разделения на главные бронхи). Опухоль, осложненная ателектазами или обструктивной пневмонией с вовлечением корня легкого, но без поражения всего легкого.
- Т3 – опухоль любого размера при условии поражения грудной стенки, диафрагмы, медиастинальной плевры или перикарда. Располагается ближе 2-х см к килю трахеи, но не переходит на неё. Осложняется ателектазами или обструктивной пневмонией всего легкого.
-
Т4 – новообразование любого размера с вовлечением в процесс сердца, трахеи с её килем, крупных сосудов, пищевода, позвоночника. Злокачественный плевральный выпот.
- N:
- N0 – нет регионарных метастазов.
- NХ – отсутствие данных о наличии регионарных метастазов.
- N1 – наличие метастазов в бронхопульмональных и (или) прикорневых лимфоузлах на стороне поражения, включая врастание опухоли в лимфатические узлы.
- N2 – метастазирование в бифуркационные лимфоузлы или узлы средостения на стороне поражения.
-
N3 – метастазы в лимфоузлах корня или средостения на противоположной стороне, надключичных и прескаленных (расположенных в пространстве между сосудами выше ключицы).
Для регионарных метастазов может использоваться дополнительный префикс – sn (пример: N1(sn)), который обозначает сторожевой узел (первый на пути оттока лимфы от опухоли)!
- М:
- М0 – нет отдаленных метастазов.
- МХ – недостаточно данных для определения отдаленных метастазов.
- М1 – есть отдаленные метастазы.
Буква М может иметь дополнительный индекс, указывающий, в каком органе расположены отдаленные метастазы (легкие – PUL, печень – HEP, головной мозг – BRA и др.)!
Для большей информативности в основных категориях может использоваться дополнительное разделение: Т1а, N2b и др.
Иногда могут обнаруживаться изолированные опухолевые клетки или группы клеток (не более 0,2 мм в диаметре), не склонные к метастазированию. Обозначаются они как рN0 и в зависимости от метода их обнаружения:
- (i–) – морфологическое исследование отрицательное;
- (i+) – морфологическое исследование положительное;
- (mol–) – неморфологическое исследование отрицательное;
- (mol+) – неморфологическое исследование положительное.
Существуют необязательные критерии классификации, которые применяются при необходимости:
- L – прорастание в лимфатические сосуды;
- V – прорастание в вены;
- Pn – периневральная инвазия;
- C-фактор – отражает достоверность классификации.
О современных классификация опухолей легкого, наглядно в видео:
Определение прогностических факторов
Существует несколько прогностических факторов, по которым можно определить, с какой скоростью онкообразование будет расти, какова вероятность метастазирования, как опухоль будет отвечать на лечение. Биопсия и дифференциация рака по шкале Глиссона позволяет ответить на эти вопросы.
В зависимости от суммы выделяется несколько прогностических групп:

- сумма Глиссона 2-6 баллов – опухоль низкоактивна, клеточные изменения незначительны, прогноз благоприятный;
- сумма Глиссона 7-8 баллов – средние показатели злокачественности опухоли, прогноз относительно благоприятный;
- сумма Глиссона 9-10 баллов – опухоль сильно-злокачественна, быстро распространяется, с высокой вероятностью даст метастазы, прогноз неблагоприятный.
Кроме того, на прогноз влияет текущее состояние организма: так, даже если опухоль небольшая, поражение семенных пузырьков значительно ухудшает прогноз.
Для точного предсказания результатов лечения на основе некоторых показателей состояния рака предстательной железы разработаны специальные инструменты: график Партина и номограммы Каттана.