Болезни ступней ног
Содержание:
- Стопа и кисть: сходства и особенности строения
- Реабилитация
- Наиболее встречающиеся заболевания стоп
- Поперечный свод
- Строение и функции голеностопного сустава
- Диагностика
- Реабилитация
- Дефекты стопы как причина боли в ногах
- Что вызывает?
- Кельтская стопа — смесь культур
- Вальгусная деформация стоп
- Плоскостопие
- Влияние на характер и сексуальность
- Пяточная шпора
Стопа и кисть: сходства и особенности строения
Стопа имеет много сходных черт строения с кистью, поскольку произошли они от гомологичных передних и задних конечностей низших позвоночных животных. Однако в ходе эволюции рука освободилась для выполнения трудовых движений, а нога осталась органом опоры и перемещения в пространстве. Функциональные различия привели к особенностям строения. Массивные кости предплюсны и короткие пальцы стопы разительно отличают ее от кисти с длинными пальцами и узким запястьем. Среди суставов кисти много подвижных соединений, которые отсутствуют в стопе. Особой подвижностью отличаются суставы большого пальца кисти, позволяющие захватывать предметы. У человекообразных обезьян стопа, как и кисть, обладает хватательной способностью. Но только у человека эта способность утрачивается и стопа приобретает сводчатое строение.
Реабилитация
 Переломы костей стопы всегда вызывают множество проблем. Период восстановления при этом длительный, но практически всегда на 100% успешный.
Переломы костей стопы всегда вызывают множество проблем. Период восстановления при этом длительный, но практически всегда на 100% успешный.
Если все было сделано своевременно и правильно, подвижность стопы будет полностью восстановлена. Реабилитацию начинают после снятия гипсовой повязки.
В процесс реабилитации входит:
Разминающие массажи в области стопы и голени.
Выполнение упражнений, ЛФК. При этом врач обозначает количество занятий и вид упражнений
Важно регулярно посещать занятия и выполнять все указания специалиста.
Физиотерапевтические процедуры.
Ношение супинаторов является обязательным. Их носят в течении первого года после операции или закрытой ручной репозиции.
Ношение специальной ортопедической обуви.
Физиотерапия
Физиотерапия является комплексом упражнений и процедур, которые ускоряют процесс восстановления пациента, и сращивания обломков кости.
Физиотерапия включает в себя:
-
Электромагнитную терапию
– позволяет увеличить регенеративные свойства тканей, под воздействием электромагнитного поля происходит согревание, что заживляет и уменьшает воспалительную реакцию. Процедуру проводят со второго дня после перелома. Проводят на протяжении 8-10 сеансов. -
Импульсную магнитотерапию
– оказывает противовоспалительное и обезболивающее действие, в результате чего боль уменьшается, принимать обезболивающие препараты доводится меньше. Проводят на протяжении 8-10 сеансов. -
УВЧ
– насыщает клетки витамином Д, в результате чего кальцию легче усваиваться. Проводят 3-4 сеанса в течении 10-12 дней. -
Электрофорез
с использованием кальция – насыщает клетки и ткани кальцием, ускоряет процесс восстановления. Проводят ежедневно в течение 7-14 дней.
Массаж
Массаж помогает ускорить процесс сращивания обломков. Так как улучшается кровоснабжение к поврежденным участкам конечности. Методика проведения массажа должна быть согласована со специалистом.
Наиболее встречающиеся заболевания стоп
Сложное строение и большие ежедневные нагрузки, которые выдерживают ноги, часто приводят к болезням ступней. В зоне риска находятся спортсмены и люди, чья трудовая деятельность связана с постоянным положением стоя.
Патологии стоп имеют определенную симптоматику и доставляют человеку дискомфорт. Запущенные заболевания снижают работоспособность и могут привести к инвалидности.
Наиболее распространенные травмы и болезни:
- вывихи;
- трещины в костях;
- растяжения связок;
- деформация плюсневых костей;
- воспаление мягких тканей;
- плоскостопие;
- артрит;
- пяточная шпора;
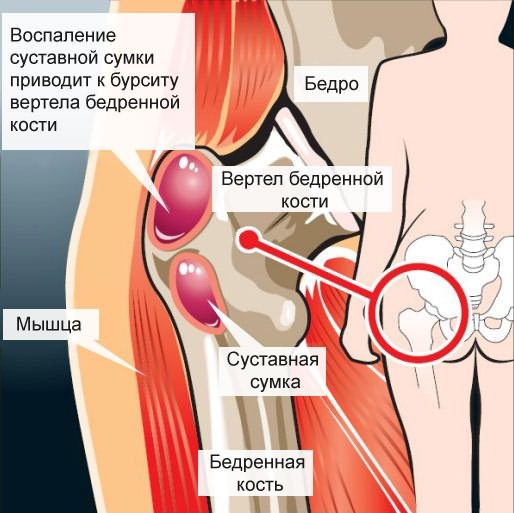
- бурсит;
- тендинит;
- остеохондропатия;
- крючковидные пальцы;
- мозоли;
- поражения сосудов;
- ущемления нервов.
Рассмотрим более подробно некоторые патологии стоп.
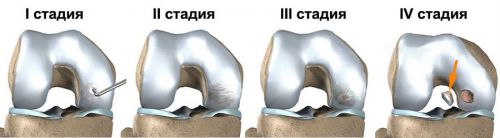
Артроз
Деформации подвержен плюснефаланговый сустав большого пальца. Болезнь чаще всего возникает в возрасте 40 лет и чаще встречается у женщин. Образование шишки на суставе большого пальца, деформация других структурных компонентов стопы связана с травмами скелета стопы, врожденными патологиями или приобретенными деформациями ног в тазу, коленях или голеностопе (например, плоскостопие, избыточный вес, длительное стояние, перегрузки суставов из-за бега или прыжков, артриты, эндокринные изменения).
Болезнь имеет три стадии с прогрессированием. Лечение нужно начинать на начальных стадиях, иначе возникает риск хирургического вмешательства.
Артрит
Воспалительный процесс, который может возникнуть во всех сочленениях стопы. Патология характеризуется болью, отеками, покраснением на участке поражения, ухудшением общего состояния (повышение температуры, слабость, боль в мышцах, нарушение сна, сыпь), частичным или полным нарушением функций сочленения.
Причины: системные болезни соединительных тканей, инфекции и воспаления суставов, аллергические реакции, последствия ушибов, синовитов, обменные нарушения в суставе, сифилис, туберкулез. Лечение начинается с устранения причин.
Деформации стопы врожденные и приобретенные
Характеризуются изменением формы, длины костей, укорочением сухожилий, патологией мышц, суставов и связок стопы. Виды деформаций: плоскостопие — уплощение поперечного или продольного свода стопы, нарушение амортизационных способностей ступни, происходит по причине нагрузок на ноги, рахита, остеопороза, ожирения; косолапость — имеет врожденный характер, происходит укорочение стопы из-за подвывиха в голеностопе.
Деформация развивается из-за парезов или параличей, травм мягких тканей, скелета ног.
Вальгусная деформация
Шишка, возникающая в результате костного нароста на внешней стороне головки плюсневой кости, который сдавливает ткани, деформирует сустав и стопу. Возникают сильные боли и нарушение походки. Лечение проводится консервативными методами. Если изменения становятся сильно выраженными, проводят операцию.
Метатарзалгия
Симптом заболевания — боль в плюсне по причине врожденных или приобретенных патологий. Болевой синдром возникает из-за механических травм, воспалений тканей, нейрогенных изменений. Стопа может визуально видоизмениться.
Такое обобщающее определение, как метатарзальная кость, возникает из-за травм косточек стопы, болезней суставов — артритов и артрозов. Так как косточки стопы имеют небольшой размер и соединены малоподвижными сочленениями, они подвержены травматическим повреждениям. При этом трещины могут не влиять на подвижность ступни, по этой причине пострадавший своевременно не обращается за медицинской помощью. Возникает риск образования костных мозолей, сдавливание мягких тканей и нервов.
Неврома Мортона
Локализуется в переднем отделе стопы, приводит к выпуклости из-за опухолевидного утолщения нервов, которые передают импульсы в пальцы ног. При пальпации человек испытывает дискомфорт, боль и скованность при ходьбе в пальцах, онемение, отечность и покалывание в ступне.
Болезнь требует длительного лечения, заключающегося в применение мазей и кремов для снятия воспалительного процесса. Операцию проводят только при переломах и смещении костей, а также при запущенной форме болезни Мортона.
Поперечный свод
Поперечный свод стопы почти незаметен внешне, но он тоже выполняет важные функции. Находится он в переднем отделе у основания пальцев. Расположен поперечный свод перпендикулярно продольному, и образуют его головки плюсневых костей. Он обеспечивает равномерное распределение нагрузки и способность стопы отталкиваться от поверхности при беге и прыжках. Человек опирается при этом только на две точки: головки 1 и 5 плюсневых костей. Все остальные образуют свод и выполняют функции рессоры.
Но иногда при повышенных нагрузках или ослаблении связок, удерживающих плюсневые кости в правильном положении, происходит уплощение поперечного свода. В этом случае при каждом шаге поверхности касаются не только 1 и 5 пальцы, но все остальные. Центр тяжести смещается вперед. Это нарушает амортизационные функции, передний отдел стопы уже не так хорошо пружинит.
Строение и функции голеностопного сустава
С костями голени стопа соединена при помощи подвижного голеностопного сустава. Кости голени (большеберцовая – с внутренней стороны – и малоберцовая – с наружной) благодаря выступающим лодыжкам образуют подобие вилки, которая охватывает блок таранной кости. Движения в голеностопном суставе совершаются вокруг поперечной оси: сгибание, когда носок стопы опускается вниз, и разгибание, при котором носок движется вверх и приближается к голени. Эти движения иногда называют подошвенным и тыльным сгибанием.
Связки, укрепляющие голеностопный сустав, расположены по бокам сустава. Их волокна расходятся веерообразно от лодыжек к ладьевидной, таранной и пяточной костям. В суставе нередко бывают растяжения связок. Это случается при подошвенном сгибании одновременно с опусканием наружного края стопы. В этом случае в вилке между лодыжками оказывается более узкая задняя часть таранного блока, которая непрочно заклинивается и приводит к боковому движению – нога подворачивается. Может произойти растяжение наружной боковой связки, а иногда даже отрыв части лодыжки в месте прикрепления к ней этой связки.
Диагностика
Проведение диагностики необходимо, когда пациент начал ощущать какие-либо неприятные симптомы в виде болей, скованности или отечности тканей. Выставляется диагноз только на основании клинических признаков и картины, полученной в ходе рентгенологического исследования. Это является минимально необходимым для выявления проблемы диагностическим базисом.
Для выяснения более полной картины болезни, врач может назначить ряд анализов. Это поможет выявить воспалительный процесс, что может быть признаком самых различных недугов. Также могут быть назначены следующие инструментальные исследования:
- КТ суставов. Это позволяет определить состояние тканей, выявить анатомическое строение стопы и его особенности, патологии, а также травмы. Полную картину о том, как выглядит стопа врач может получить благодаря послойным изображениям, которые даёт томограф.
- МРТ суставов. При помощи данного исследования доктор может определить наличие воспалительного процесса в тканях, а также выявить первые признаки таких серьёзных болезней, как остеоартрит, подагра и многое другое.
Другие методы диагностики, если пациент прошел КТ или МРТ, не назначают за ненадобностью.

Реабилитация
Реабилитация после консервативного лечения
При незначительно выраженном болевом синдроме врач может разрешить продолжить повседневные занятия сразу, но с условием использования обуви на жёсткой подошве. Если заболевание выражено умеренно, то потребуется использовать костыли и не нагружать ногу на срок от нескольких дней до двух – трёх недель. При выраженном болевом синдроме потребуется ходить на костылях без нагрузки на ногу в течение нескольких недель. Как правило, полного восстановления не следует ожидать ранее четырёх – шести недель.
Физиотерапия помогает уменьшить боль и отёк. Если нет противопоказаний, то назначают ультразвук, тепловые процедуры. Иногда с физиолечением сочетают использование противовоспалительных мазей и кремов.
Реабилитация после оперативного лечения
После хирургического лечения большинству пациентов рекомендуется использовать костыли и избегать нагрузки на ногу. Тем, кому выполнялось восстановление сгибательного аппарата первого пальца стопы или же костная пластика, рекомендуется иммобилизация гипсовой или пластиковой шиной. После этого рекомендуют ношение обуви на жёсткой подошве до полного восстановления. Результаты выполненной костной пластики сесамовидной кости можно оценить через 2 месяца, выполнив МРТ.
Обязательно выполняются упражнения лечебной физкультуры. В зависимости от выполненной операции упражнения начинают в разные сроки после операции, постепенно увеличивая нагрузку и сложность. Лечебная физкультура необходима для восстановления и поддержания тонуса мышц голени и стопы.
Сесамовидные кости расположены в коленном суставе, в голеностопном суставе, в кисти и в ступне. Они маленькие, часто ломаются и ткани вокруг них воспаляются.
На наколенный сустав, где сесамовидная кость — это надколенник, является самым большим и сложно устроенным суставом, приходится очень много нагрузки. Колено часто страдает от травм и повреждений.
В кисти сесамовидные кости находятся на ладонной поверхности. В травматологии наиболее часто встречаются переломы кисти, которые сопровождаются болью, отеком, потерей работоспособности. В стопе сесамовидные кости играют большую роль при различных нагрузках на стопу. Часто после чрезмерных нагрузок возникаем боль в ступне. Это называется сесамоидитом.
Проблем можно избежать, если не перегружать свои суставы и давать им отдохнуть, следует выполнят упражнения для здоровья суставов, а также носить удобную и качественную обувь.
Большинство костей в человеческом теле соединяются друг с другом посредством суставов. Однако есть и такие кости, которые напрямую не сочленяются с другими костями. Вместо этого они располагаются в толще мышц или сухожилий. Такие кости называются сесамовидными. Наиболее крупная из них — это надколенник (коленная чашечка). Две других, гораздо более мелких (размером с кукурузное зерно), располагаются на нижней поверхности переднего отдела стопы у основания 1 пальца, одна снаружи, другая — изнутри.
Сесамовидные кости — это вставочные кости, тесно связанные с капсулой сустава и окружающими сустав сухожилиями мышц. Одна из поверхностей у них покрыта гиалиновым хрящом и обращена в полость сустава.
Вставочные кости способствуют уменьшению полости сустава и косвенно увеличивают объем движений в нем. Они также являются блоками для сухожилий мышц, действующих на сустав.
Сесамовидные кости выполнять роль блоков. Они образуют гладкую поверхность, вдоль которой скользит сухожилие, увеличивая момент силы, развиваемой соответствующей мышцей. Сесамовидные кости в области переднего отдела стопы также участвуют в распределении нагрузки, оказываемой весом тела при ходьбе, и участвуют в движениях 1 пальца.
Где находятся?
Сесамовидные
кости
могут
располагаться
в
области
любых
суставов
, включая:
- коленный
сустав
— надколенник
(в
толще
сухожилия
четырёхглавой
мышцы
); - кисть
— две
сесамовидные
кости
располагаются
в
дистальных
отделах
первой
пястной
кости
. Обычно
имеется
также
сесамовидная
кость
в
дистальных
отделах
второй
пястной
кости
. Гороховидная
кость
запястья
также
, фактически
, является
сесамовидной
, располагаясь
в
сухожилии
локтевого
сгибателя
запястья
. - стопа
— две
сесамовидные
кости
в
области
соединения
первой
плюсневой
кости
с
первым
пальцем
(внутри
сухожилия
короткого
сгибателя
большого
пальца
стопы
).
Все сесамовидные кости, равно как и все отростки костей, увеличивают плечо силы тех мышц, которые к ним прикрепляются.
Дефекты стопы как причина боли в ногах
Некоторые дефекты стопы могут стать причиной болей в области нижних конечностей. Среди них можно отметить плоскостопие и пяточную шпору. Избавиться от болевых ощущений при наличии дефектов стопы можно с помощью специальных стелек и ортопедической обуви. Можно попробовать множество народных средств, которые облегчат состояние.

При наличии боли в ногах первым делом нужно показаться специалисту. Только врач сможет определить истинную причину и помочь устранить как симптомы, так и избавиться от заболевания. Со здоровьем не шутят! Терпеть боль глупо. Она не станет слабей и никуда не исчезнет, а, со временем, лишь усугубится и приведет к серьезным проблемам. Каждый сам должен заботиться о себе и о своем здоровье.
Что вызывает?
Болезнь бывает врожденной и приобретенной. В первой ситуации вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода, нарушения нервной системы. Патология начинается еще в период внутриутробного развития, новорожденный рождается уже с ней.
К таким нарушениям относятся:
- нарушения иннервации;
- неправильное положение бедренных костей и таза, дисплазия тазобедренного сустава;
- врожденный вывих бедра;
- нарушения в пояснично-крестцовом отделе позвоночного столба;
- церебральный паралич;
- расщепление позвоночника (неполное закрытие нервной трубки в спинном мозге);
- спаечные процессы в малом тазу;
- врожденная слабость мышечно-связочного аппарата.
Родителям часто кажется, что некоторые из врожденных отклонений, никак не связаны с патологией стопы. Однако все костно-мышечные структуры в организме взаимосвязаны, поэтому причины вальгуса могут оказаться довольно неожиданными. Например, вызвать вальгус может такая родовая травма, как смещение оснований костей черепа, а именно изменение положения затылочной кости. Такая травма вызывает цепную реакцию. Неправильно становятся позвонки шейного отдела, грудного, поясничного, разворачивается крестец, тазовые кости, бедра, голени. И так деформация доходит до стоп. Точно также иногда вальгус может быть следствием такого диагноза, как кривошея.
Приобретенную вальгусную постановку стоп у ребенка вызывают ошибки в развитии и функционировании опорно-двигательного аппарата, травмы, чрезмерная нагрузка на ослабленную мышечно-связочную систему.
Ей способствует ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес. Не стоит торопиться учить его ходить, равняться на других детей. Гораздо полезнее для опорно-двигательного аппарата стимулировать малыша активно ползать. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Некоторые детки делают свои первые шаги в 9 месяцев, а другие в 15 ¬¬– 18 месяцев. И это все варианты нормы. Помните, что разные ходунки, прыгунки, вожжи могут принести вред, а не пользу. Перед их использованием посоветуйтесь с педиатром.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Ухудшает ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Частая причина вальгусной деформации – перенесенный в младенчестве рахит. Как ни странно, но в легкой степени тяжести эта патология встречается почти у 30 % детей до 3 лет. Причиной рахита является дефицит витамина D, который приводит к нарушению усвоения кальция, недостаточной минерализации и прочности костей.
Еще одна распространенная причина – неподходящая, тесная или, наоборот, слишком свободная обувь. Она приводит к неправильному распределению нагрузки на стопу во время ходьбы, формированию походки, вызывающей появление кривизны ног. Выбирайте для ребенка качественную и хорошую обувь с эластичным жестким задником, небольшим каблуком, ортопедической стелькой, из натуральных материалов. Категорически не рекомендуется отдавать малышу обувь старших братьев, сестер, племянников и т. д.
Благоприятные условия для развития патологии создают:
- недоношенность;
- чрезмерная подвижность суставов;
- плоскостопие;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- ожирение;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- заболевания почек;
- генетическая предрасположенность, наличие вальгуса у родителей, бабушек, дедушек;
- эндокринные расстройства, приводящие к нарушению обмена кальция.
Кельтская стопа — смесь культур
Кельты ассоциируются с Западной Европой, особенно, Британией, но их точное происхождение не определено. Форма их стопы и пальцев тоже говорит о смеси разных культур.
Кельтская форма стопы — сочетание формы германских и греческих пальцев. У этого типа второй палец длиннее остальных, а первый и третий практически одной длины. Генетическое исследование пролило свет на причины такого сочетания.
Результаты показали, что регионы Великобритании, например, Корнуолл, Шотландия, Уэльс и Северная Ирландия, где преобладают кельтские корни, генетически отличаются друг от друга. Это значит, что как таковой единой кельтской генетической группы не существует.
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Исследование образцов ДНК более 6 тысяч европейцев подтверждает эту теорию. Согласно результатам, европейские популяции мигрировали на территорию современного Соединенного Королевства на протяжении последних 10 тысяч лет.
Форма кельтской стопы может быть следствием смешения нескольких народов.
Вальгусная деформация стоп
Такая проблема, как вальгусная деформация стоп является не только внешним дефектом, но и серьезной патологией, которая доставляет множество неудобств и болезненных ощущений. При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
Вальгусная деформация — это искривление оси стопы с опущением среднего отдела стопы, разворотом пятки наружу и опущеним ее края. Патология является следствием врожденного или приобретенного нарушения функций, формы или размера отдельных костей, связок или мышц, которое влияет на все остальные части стопы. Это нарушает соотношение анатомических образований, что приводит к перераспределению нагрузки. Ситуацию усугубляет развитие плоскостопия, из-за которого происходит смещение костей стопы по отношению друг к другу, формирующее вальгусную деформацию.
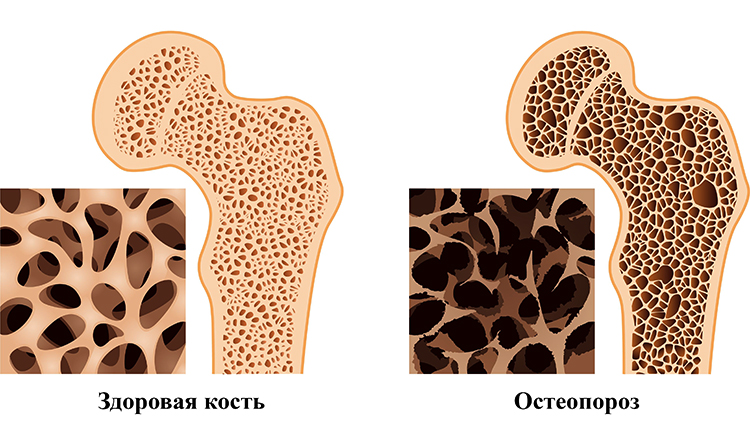
Обычно болезнь возникает в детском возрасте по причине врожденной дисплазии соединительной ткани. Также причиной может быть остеопороз, перенесеный рахит, полиомиелит, травма, спастика, парез, паралич, внутриутробные нарушения развития конечностей, нарушения осанки, эндокринные заболевания или избыточный вес ребенка. У взрослых развитие патологии может стать следствием травм, паралича или плоскостопия, особенно после резкого набора веса.
При вальгусной деформации появляется боль в ногах после ходьбы и статических нагрузок, особенно при ношении неудобной обуви. К этим симптомам может присоединиться напряжение или боль в мышцах голеней и нарушение походки. Борьба с болезнью на начальных стадиях включает в себя ношение ортопедической обуви, специальную гимнастику, массажи, физиотерапию, применение лечебных грязей, озокерита и парафина. При выраженной деформации выполняется хирургическая коррекция.
При подозрении на вальгусную деформацию стоп нужно как можно раньше обратиться за помощью к специалисту, чтобы избежать осложнений болезни и оперативного вмешательства.
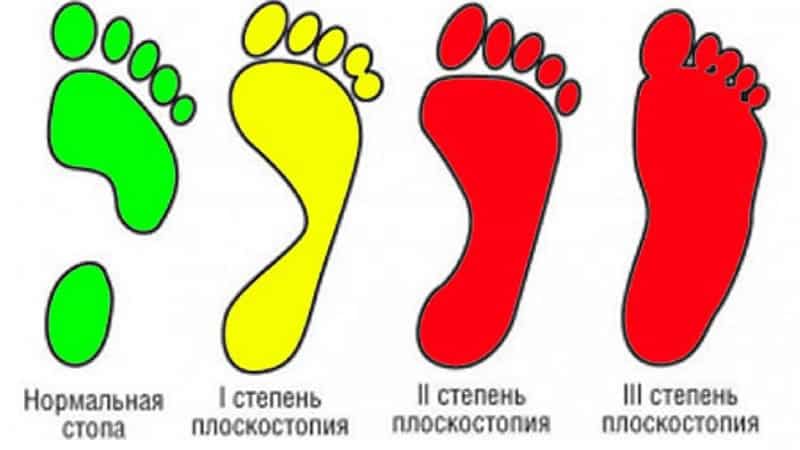
Плоскостопие
Чаще всего деформация стопы и нарушение ее функций наблюдается при плоскостопии. Внешне симптомы этой патологии сложно определить, так как уплощаются своды только при нагрузке. Нога начинает опираться на внутренний край ступни. Из-за этого нарушаются ее амортизационные функции.
Различают продольный, поперечный и комбинированный тип плоскостопия. У детей чаще всего встречается уплощение продольного свода, а взрослые в основном страдают от деформации переднего отдела или же от продольно-поперечного плоскостопия. Причиной появления патологии может быть неправильный выбор обуви, повышенные нагрузки на ноги, лишний вес, слабость мышечно-связочного аппарата ступней или травмы.
Заподозрить развитие патологии можно по таким симптомам:
- сильная утомляемость ног при ходьбе;
- обувь быстро изнашивается, стаптывается каблук с внутренней части, стирается стелька;
- после физической нагрузки появляются боли, жжение, судороги или онемение;
- приходится менять обувь, так как старая становится узкой из-за распластывания ступни.
Плоскостопие может развиться в любом возрасте. Но вылечить патологию можно только у детей, пока не произошло окончательного формирования сводов стопы. Для взрослых лечение заключается только в снятии симптомов и прекращении прогрессирования деформации.
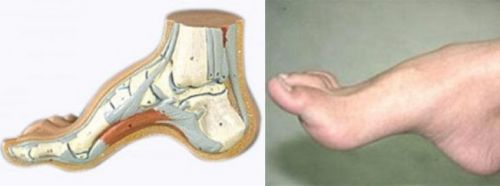 Полая или сводчатая стопа – это такое состояние, при котором свод выше нормы
Полая или сводчатая стопа – это такое состояние, при котором свод выше нормы
Влияние на характер и сексуальность
Переходим к самому интересному. Разберемся, как связаны греческая стопа и характер человека. Считается, что такая ступня наделяет своего владельца лидерскими качествами. Такие люди, как правило, активны, отважны и изобретательны. И чем длиннее второй палец, тем острее проявляются задатки лидера
Здесь важно не перегнуть палку, т. к
есть опасность превратиться в тирана, не считающегося с интересами окружающих.
Естественно, что свои лидерские качества такие люди переносят и на семью. Недаром в Индии свекрови настороженно относились к невесткам, если второй палец у них был слишком длинным, — очень уж высок риск, что сынок превратится в подкаблучника. Греческая стопа у женщин говорит о том, что в семье они главные. Считается, однако, что женщины с таким строением ног неудачливы и доставляют окружающим много хлопот.
Что касается сексуальной жизни, очевидно, что несовпадение сексуальных конституций является проблемой, которая влечет за собой и другие противоречия, не менее серьезные. Оказалось, что у людей с длинным большим пальцем самое слабое либидо. На втором месте те, у кого длина первого и второго пальца примерно одинакова. Ну и чемпионами принято считать тех, чей второй палец выдается над большим на 3-10 мм. Конечно, нельзя выбирать партнера основываясь только на этом признаке. Но он отчасти сможет помочь вам найти человека со схожей конституцией.
Пяточная шпора
Нередко люди сталкиваются с такой проблемой, как появление острой боли в области пятки при опоре на нее. Такая боль является главным симптомом пяточной шпоры — болезни, при которой происходит формирование костного нароста в нижней части пяточной кости вследствие отложения солей кальция. Однако болевые ощущения обусловлены не наличием шпоры, а воспалением тканей, окружающих пяточную кость.
Костный нарост образовуется в качестве компенсаторной реакции на повреждение связок или мышц в месте их прикрепления к пяточной кости. Основной причиной появления пяточной шпоры является подошвенный фасциит (воспаление подошвенной фасции), но не исключены и другие: плоскостопие, заболевания позвоночника и суставов, травмы пятки, бег по твердой поверхности, избыточные нагрузки, лишний вес, нарушение походки и ношение неудобной обуви.
Все меры по борьбе с болезнью направляются на устранение ее причины — снятие воспаления. Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
С целью профилактики пяточной шпоры, нужно предотвратить развитие предшествующих болезней, не перегружать связки и мышцы стоп длительными нагрузками, подбирать удобную обувь и желательно носить ортопедические стельки или подпяточники.
Как видите, процесс лечения этой болезни занимает немало труда и времени, поэтому старайтесь не забывать об элементарных мерах ее предупрждения.