Реберный хондрит: как бороться с воспалением?
Содержание:
- Что такое синдром Титце?
- Симптоматика
- Диагностика синдрома Титце
- Причины синдрома Титце
- К каким докторам следует обращаться если у Вас Синдром Титце:
- Профилактика обострений
- Причины появления и симптомы
- Причины и факторы риска
- К каким докторам следует обращаться если у Вас Синдром Титце:
- Лечение синдрома Титце
- Как развивается болезнь
- Методы диагностики и лечения
- Симптомы
- Симптомы Синдрома Титце:
- Первые признаки и симптомы
- Лечение синдрома Титце
- Лечение синдрома Титце
- Причины
- Этиология
- Профилактика
- Что это такое
- Этиология
- Лечение синдрома Титце
Что такое синдром Титце?
Синдром Титце — это воспаление хряща (жесткой, гибкой ткани), которая соединяет ребра с грудиной. Эта область хряща известна как костохондральный сустав.
Когда костохондральный сустав воспаляется, это вызывает чувство болезненности и (в случае синдрома Титце) отек ребер и хряща вокруг грудины.
Воспаление — это естественная реакция организма на инфекцию, раздражение или травму. Неизвестно, почему костохондральный сустав воспаляется, но в некоторых случаях это связано с респираторными инфекциями и чрезмерным кашлем.
Неизвестно, сколько людей страдают от синдрома Титце в России, но считается, что это заболевание встречается редко. Синдром Титце чаще встречается у молодых людей.
Симптоматика
Основным проявлением симптома Титце является острая боль за грудиной. Она постепенно нарастает и становится более интенсивной при глубоких вдохах, чихании, смехе, резких движениях, а также при повышенной эмоциональной и физической нагрузке.
Она бывает односторонней и часто иррадиирует в руку на соответствующей стороне. Пациенты щадят пораженную сторону и стараются закрыть больное место. При данном недуге нет четкой зависимости между возникновением приступа боли и временем суток. В некоторых случаях боль становится настолько сильной, что пациенты не могут лежать на боку, любые движения приносят им мучения и страдания. В очаге поражения появляется крепитация. Реберный хрящ гипертрофирован и необычно искривлен. Гистохимических изменений в нем не обнаруживают. Окружающие мягкие ткани отечны и воспалены.
Внешне болезнь себя проявляет вяло. Нерегулярные острые приступы боли могут длиться несколько дней, месяцев, лет. Боль часто сочетается с гиперчувствительностью мечевидного отростка. Пальпаторно определяется плотная и четкая припухлость веретенообразной формы. Если нажать на место соединения ребер и грудины, появляется ощутимая болезненность. Дискомфорт и боль за грудиной проходят самостоятельно и не требуют специфического лечения. Синдром не представляет опасности для жизни и здоровья пациента.
К второстепенным признакам патологии относятся:
- Нарушение глубины, частоты и ритма дыхания,
- Отсутствие аппетита,
- Учащенное сердцебиение,
- Бессонница,
- Местная гипертермия, гиперемия и отечность,
- Немотивированный страх, раздражительность и беспокойство.
Остаточные признаки патологии возникают крайне редко. Обычно общее состояние больных не нарушается и остается удовлетворительным. Мышцы надплечья и шеи тонически сокращаются. Кожа над областью поражения не изменяется, регионарные лимфоузлы не увеличиваются.
При прогрессировании синдрома Титце развивается чрезмерная кальцификация хряща, который со временем замещается костной тканью. В результате фиброзной метаплазии реберные хрящи деформируются и теряют свои функции. Боль становится интенсивной и постоянной. Плотная припухлость на груди мешает нормальной жизни пациента. Ригидная грудная клетка нарушает нормальный процесс дыхания, в следствии чего развивается дыхательная недостаточность.
Диагностика синдрома Титце
Ваш лечащий врач проведет физическое обследование, осмотрев и коснувшись верхней части грудной клетки вокруг вашего костохондрального сустава. Они спросят вас, когда и где возникает боль, и рассмотрит недавнюю историю болезни.
Прежде чем диагностировать синдром Титце, может потребоваться проведение некоторых обследований, чтобы исключить другие возможные причины боли в груди. Это обследования могут включать:
- ЭКГ (электрокардиограмма), которая записывает ритмы и электрическую активность сердца;
- рентгенография грудной клетки;
- другие сканирования, такие как ультразвуковое сканирование и МРТ (магнитно-резонансная томография), которые производят изображения внутренней части тела.
Если никакое другое состояние не подозревается или не обнаруживается, может быть поставлен диагноз синдрома Титце.
Многие люди беспокоятся, что у них может возникнуть заболевание сердца, когда они впервые почувствуют боль в груди от синдрома Титце. Поэтому диагноз синдрома Титце может быть очень обнадеживающим и более важным, чем любое лечение, которое может предложить терапевт.
Причины синдрома Титце
Точные причины появления патологии хрящевых участков ребер на сегодняшний день до конца не выяснены. Но в анамнезе больного всегда выявляются негативные факторы, давшие толчок к развитию заболевания. Так, синдром Титце может быть вызван:
- Систематическими тяжелыми и умеренными физическими нагрузками на плечевой пояс и грудную клетку;
- Микротравмами, появляющимися вследствие регулярных травм и ушибов грудной клетки (у спортсменов, занимающихся единоборствами);
- Тяжелыми инфекционными заболеваниями;
- Аллергическими поражениями;
- Болезнями дыхательных путей;
- Дефектами метаболизма в соединительной ткани (при артрозе, артрите, коллагенозе и т. д.).
Также причинами синдрома Титце может быть понижение иммунологических свойств организма при аутоиммунных заболеваниях и хирургическое вмешательство в области грудной клетки, провоцирующее нарушение кровообращения и инфицирование тканей.
К каким докторам следует обращаться если у Вас Синдром Титце:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Титце, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Профилактика обострений
Положительные последствия лечения во многом зависят от периода восстановления. Чтобы не произошло рецидива, пациент проходит курс согревающих физиотерапевтические процедур, которые:
- ускоряют процесс регенерации тканей;
- улучшают кровообращение;
- нормализуют обмен веществ.
К таким целебным мероприятиям относятся:
- аппликации парафина;
- электрофорез;
- процедуры с использованием лазера;
- диадинамотерапия.
Как правило, полного восстановления организма удается достичь за 2–3 недели.
В восстановительный период нелишним будет лечение народными средствами. Для этого используют различные целебные травы, готовя на их основе настойки, мази и отвары. Средства можно как втирать в пораженный участок груди, так и принимать внутрь.
Межреберный хондрит относится к той категории заболеваний, которых можно избежать, если вести правильный образ жизни. Физические упражнения, укрепляющие плечевой сустав и мышцы груди, защитят от болезни. Однако перенапряжение мышц и суставов, наоборот, приводит к негативным последствиям. Переохлаждение тоже провоцирует возникновение реберного хондрита. Чтобы этого не случилось, нужно держать грудную клетку в тепле, носить зимой шарф, не пить ледяную воду, защищаться от ветра.
Подобные профилактические процедуры, которые человек выполняет самостоятельно, помогают и после лечения, так как предотвращают повторное развитие болезни. Защитные меры особенно полезны и важны в течение первого года после выздоровления, когда еще сохраняется риск повторения симптомов.
Как и со многими другими болячками, если предпринять правильные и своевременные меры, то исход в большинстве случаев окажется благополучным. Конечно, процесс восстановления займет некоторое время, поэтому отсутствие особенных физических нагрузок обеспечен во избежании дальнейших осложнений.
Главными профилактическими мерами при данном заболевании можно назвать:
- ограничение физических нагрузок;
- правильное сбалансированное питание;
- употребление витаминов B и С;
- регулярное посещение грязевых курортов;
- избегание переохлаждений и травм;
- отказ от вредных привычек;
- своевременное лечение очагов хронической инфекции, бронхо-лёгочных заболеваний, эндокринных и микроциркуляторных нарушений.
В виду того, что настоящая причина болезни в медицине до сих пор не выявлена, профилактические меры не гарантируют отсутствия синдрома. Но своевременная диагностика и правильное лечение дадут возможность полностью избавиться от этой проблемы и обезопасить себя и своих близких от её появления в будущем.
Главное – избегать переохлаждения верхней части грудной клетки. Поэтому пациенту рекомендуют носить шерстяные шарфы или водолазки, предотвращающие попадание холодного воздуха в область шеи.
Не рекомендуются любые чрезмерные нагрузки, связанные с работой плечевого пояса. Особенно это касается работы, где человек редко контролирует свои силы при выполнении движений. Если они неизбежны, то предварительно следует нанести разогревающую мазь на область сустава.
Важно регулярно выполнять дыхательную гимнастику, направленную на увеличение подвижности грудной клетки. Также полезен самостоятельный массаж – лёгкое разминание и поглаживание области поражённого сочленения.
На этапе выздоровления и в целях профилактики больному требуется посещать физиопроцедуры. Кроме того, назначаются лечебные гимнастические упражнения, регулярно выполняемые в бытовых условиях. К таким мерам относят:
- ограничение физической нагрузки;
- предотвращение травматизма;
- следование правилам безопасности;
- терапия смежных патологий;
- предупреждение нехватки минералов;
- своевременные визиты к травматологу и ортопеду;
- санаторное лечение.
Синдром Титце является патологическим процессом неизвестного происхождения, во время которого воспалится участок соединения хрящей верхнего ребра и грудины. Патология не несет какой-либо угрозы жизни и здоровью, однако может ухудшить качество жизнедеятельности пациента. Своевременная помощь даст возможность предотвратить появление неблагоприятных последствий, увеличить ремиссию и уменьшить количество рецидивов.
Причины появления и симптомы
Иногда медики не могут точно установить причины появления реберного хондрита. Сам Титце причиной патологии считал неправильное питание, из-за которого нарушается обмен веществ в организме и истончаются хрящевые ткани. Однако современные медики данную теорию не поддерживают. Наиболее частыми причинами воспалительных процессов хрящевых тканей являются:
- травмы, переломы и прочие повреждения грудной клетки;
- физические перегрузки;
- осложнения после перенесенных инфекционных заболеваний;
- наличие таких болезней, как бронхиальная астма, туберкулез, сахарный диабет.
Признаки заболевания всегда одинаковы — острая боль при движении корпусом, кашле, чихании, смехе, глубоком вдохе. Иногда боль в грудной клетке носит постоянный характер, отдает в плечо, руку и не перестает мучить больного годами. Но обычно болевые ощущения в состоянии покоя не возникают. При пальпации боль усиливается, прощупывается небольшая припухлость размером 2–3 см. В некоторых случаях периоды обострения и ремиссии могут чередоваться, вводя человека в заблуждение, что болезнь отступила.
У некоторых больных при реберном хондрите наблюдаются:
- повышение температуры;
- одышка;
- слабость;
- отсутствие аппетита;
- покраснение в области пораженного участка.
Реберный хондрит был описан немецким врачом Александром Титце в 20-х годах прошлого века. В большинстве случаев заболевание поражает хрящевые ткани верхнего ребра в рукоятке грудины. Воспаление хрящей сразу нескольких ребер встречается редко.Хондрит диагностируют как у мужчин, так и в женщин старше 20 лет. Однако среди людей среднего возраста болезнь чаще выявляется у женщин. Редко реберный хондрит встречается у детей и подростков.
Причины и факторы риска
Определить истинные причины развития синдрома Титце на сегодняшний день так и не удалось. Александр Титце считал, что воспаление реберных хрящей развивается из-за нерационального питания и, как следствие, из-за нарушения обменных процессов в организме, которые приводят к дистрофическим изменениям хрящевой ткани.
На данный момент специалисты разработали 3 теории возможного происхождения болезни:
Травматическая теория
Заключается в том, что постоянное микротравмирование хрящевой ткани реберных хрящей у людей определенного рода занятий (спортсмены, работники физического труда) или перенесенные серьезные повреждения грудной клетки, операции на органах грудной полости провоцируют аномальный процесс регенерации надхрящницы. Хрящевые клетки, которые при этом образуются, отличаются от нормальных, кроме того, они образуются в избыточном количестве.
Это сопровождается развитием асептического воспаления, а также сдавливания или раздражения рядом лежащих нервных волокон, что и становится причиной развития симптомов синдрома Титце и боли.
Данная теория на сегодня получила много клинических подтверждений, поэтому она занимает ведущее место в этиологии этой болезни.
Спортсмены находятся в группе риска развития синдрома Титце из-за частого травмирования
Инфекционно-аллергическая теория
В данном случае развитие реберного хондрита связывают с перенесенными инфекциями, особенно поражениями органов дыхания. Вследствие таких инфекций нарушается нормальная работа иммунной системы организма, что приводит к формированию своеобразного аллергического процесса. При этом антитела, которые образуются, обладают способностью поражать хрящевую ткань ребер.
Алиментарно-дистрофическая теория
Согласно этой теории дистрофические нарушения в хрящевой ткани развиваются из-за дисметаболических процессов, которым способствует нарушение рационального питания. В частности, синдром Титце может быть одним из проявлений дефицита в организме кальция, витаминов В, С, D. На данный момент эта теория практически не рассматривается специалистами в качестве этиологии реберного хондрита.
Дефицит витаминов и микроэлементов может провоцировать развитие синдрома Титце
К основным факторам риска развития синдрома Титце относятся:
- ежедневные физические нагрузки, которые задействуют плечевой пояс и грудную клетку;
- частые повреждения и микротравмы структур грудной клетки;
- ушибы и переломы скелета грудной клетки;
- недуги органов дыхания, особенно хронического характера;
- перенесенные инфекционные заболевания;
- аутоиммунные процессы и системные заболевания соединительной ткани;
- артрозы и артриты в анамнезе;
- склонность к аллергическим реакциям;
- нарушения обменных процессов в организме;
- эндокринологическая патология.
К каким докторам следует обращаться если у Вас Синдром Титце:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Титце, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение синдрома Титце
Лечение заболевания обычно проводится в амбулаторных условиях, пациенту назначается терапия с использованием компрессов с Димексидом, мазей и гелей, в состав которых входят нестероидные противовоспалительные средства. При выраженном болевом синдроме и воспалительных проявлениях для лечения реберного хондрита прописываютсяанальгетики для приема внутрь, также может быть проведена в зоне поражения новокаиновая блокада межреберных нервов или инъекции кортикостероидов с анестетиком. Успешно используется физиотерапевтические методы лечения и рефлексотерапия, позволяющие уменьшить болевые ощущения и снять воспаление.
Если консервативное лечение синдрома Титце не дает положительных результатов, а это происходит обычно в редких случаях, прибегают к хирургическому вмешательству, проводя поднадкостничную резекцию ребра.
Как развивается болезнь
В большинстве случаев синдром Титце имеет односторонний характер и чаще встречается на левой стороне грудной клетки. В 60% случаев воспаляется хрящевая зона 2 ребра, в 30% случаев – хрящ 2-4 ребер, и в 10% страдает реберный хрящ 1, 5, 6 ребер.
Заболевание отличается длительным течением с периодами обострений и ремиссий. Спустя несколько месяцев от начала воспаления в хрящевой ткани начинаются дегенеративно-дистрофические изменения. Хрящи теряют свою форму, уменьшаются в размере, становятся неподатливыми. Часть из них пропитывается солями кальция, поддается процессу склерозирования. У поврежденного участка появляется костная плотность, что способствует развитию видимой деформации грудной клетки, уменьшению ее двигательной эффективности и эластичности.
 Воронкообразная деформация грудной клетки может быть последствием перенесенного синдрома Титце
Воронкообразная деформация грудной клетки может быть последствием перенесенного синдрома Титце
Методы диагностики и лечения
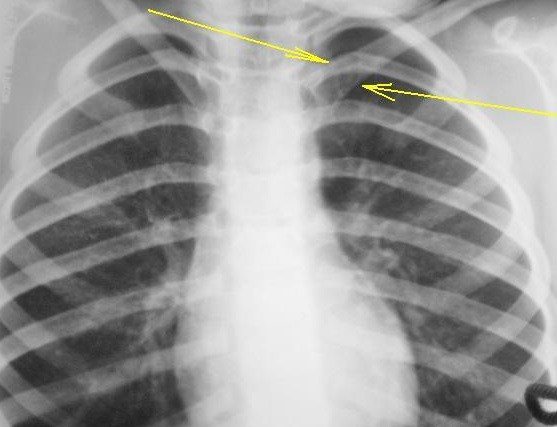
Воспаленный хрящ на рентгеновском снимке
Реберно-грудинный синдром с появлением болевых ощущений требует проведения диагностических мероприятий для исключения других заболеваний, имеющих сходную клиническую симптоматику. В сомнительных случаях врач назначает объективное обследование с применением методик визуализации внутренних структур. Для этого нужно делать рентген в прямой или боковой проекции, компьютерную или магнитно-резонансную томографию. Для оценки функционального состояния организма назначаются лабораторные исследования, включающие клинический анализ крови, мочи, биохимические пробы.
Симптомы и лечение реберного хондрита определяются лечащим врачом на приеме. Терапевтические мероприятия направлены на снижение выраженности воспалительной реакции и восстановление хрящевых структур, они включают:
- Нестероидные противовоспалительные средства, которые снимают боль – Кетанов, Нимесил, Диклофенак.
- Антибактериальные средства при инфекционном воспалении – ципрофлоксацин (ciprofloxacin), цефалоспорины.
- Физиотерапевтические мероприятия – магнитотерапия, электрофорез, озокерит.
- Диета – исключение жирной, жареной пищи, алкоголя, предпочтение отдается растительной пище, кисломолочным продуктам.
- Лечебная физкультура – выполнение специальных упражнений для укрепления связочного аппарата. Их подбирает лечащий врач индивидуально. На приеме он дает методичку, в которой есть описание и фото каждого упражнения для выполнения дома.
В случае развития необратимых изменений назначается хирургическое вмешательство с удалением патологически измененных хрящевых структур. Профилактика включает мероприятия по недопущению воздействия провоцирующих факторов.
Симптомы
Клинические проявления хондрита можно условно разделить на две группы. В первую попадут симптомы, возникающие в острую фазу, во вторую — остаточные проявления, которые могут досаждать пациенту спустя несколько месяцев после окончания лечения.
1. Острые клинические проявления
- распространение болевых ощущений в плечо и шею;
- припухлость реберных хрящей;
- ксифодиния (гиперчувствительность мечевидного отростка);
- ксифоидалгия (синдром мечевидного хряща);
- боль скорее ноющая, чем острая, несколько усиливающаяся при кашле, форсированном дыхании и переохлаждении.
2. Остаточные проявления
Особенности болевых ощущений при хондрите
- никак не коррелируются со временем суток;
- отсутствует болезненная утренняя скованность;
- усиление приступа при любом движении;
- ассиметричность (верхние ребра беспокоят только с одной стороны).
Симптомы Синдрома Титце:
Морфологические изменения локализуются в хряще ребра, который бывает гипертрофирован или необычно искривлен. Гистохимически патологических изменений в нем не отмечается, но иногда наблюдается небольшой отек или неспецифическое хроническое воспаление в окружающих хрящ тканях. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 30- 40 лет.
Характерно появление острой или постепенно нарастающей боли в верхней части грудной клетки, обычно с одной стороны. Иногда этому предшествует небольшая травма. Боль может быть весьма интенсивной, иррадиировать в плечо или руку, усиливаться при движении.
При осмотре в области пораженного реберного хряща определяется выраженная болезненность и четкая плотная веретенообразная припухлость размером 3-4 см, что подтверждает диагноз. Ни при одном другом заболевании (РА, спондилоартри ты, фиброзит и пр.), при котором могут поражаться костно хондральные сочленения, не обнаруживается подобной плотной припухлости реберного хряща.
Первые признаки и симптомы
Основной признак – болезненные ощущения в области грудной клетки и прилегающих зонах. Дискомфорт имеет разную интенсивность. Других характерных симптомов у заболевания нет, диагностировать синдром Титце достаточно сложно
Важно дифференцировать перихондрит с другими заболеваниями костной и хрящевой ткани
Врачи обращают внимание на болезненность, развивающуюся при активной пальпации области крепления ребер. Если при надавливании на эту зону появляется ощутимая боль, то наверняка развивается воспалительный процесс в эластичной хрящевой ткани
При реберном хондрите возможны и другие проявления:
- болезненность усиливается при кашле и глубоких вдохах;
- дискомфорт ощущается в передней части грудины;
- самая сильная боль проявляется в области пятого либо шестого ребра;
- при активном воспалительном процессе пораженный участок опухает, образование достаточно плотное, размер – до 4 см;
- также пациент страдает от бессонницы, одышки, появляется учащенное сердцебиение. Температура повышается при обширном воспалении, когда патологический процесс уже затронул большую площадь соединительной ткани.
Лечение синдрома Титце
Амбулаторное лечение синдрома Титце сводится к местному использованию нестероидных противовоспалительных препаратов и приему пероральных анальгетиков. Оно направлено на купирование болей и снятие воспаления. Больному может быть рекомендована иммобилизация верхней конечности со стороны очага поражения на 7-10 дней.
Если консервативное лечение оказывается неэффективным, больным может быть показано оперативное вмешательство
Доктора
специализация: Ортопед / Травматолог
Демидкин Павел Михайлович
3 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Димексид
Траумель С
Новокаин
Диклофенак
Кетонал
Финалгон
Нурофен
- Димексид – отличное средство для аппликаций и орошений при терапии заболеваний опорно-двигательного аппарата, дает противовоспалительный, обезболивающий и умеренно антисептический эффект. Препарат способен проникать сквозь кожные барьеры, достаточно 20-30 минутных примочек 1 раз вдень, минимальный курс лечения — 10 дней.
- Траумель С – противовоспалительный и анальгезирующий гель, для облегчения боли его достаточно наносить 1-2 раза в сутки.
- Новокаин с гидрокортизоном и гиалуронидазой – способны блокировать проявления болезни Титце.
- Диклофенак применяется при реберном хондрите, так как обладает противовоспалительным, анальгетическим и противоотечным действием. Рекомендовано наносить на болезненные участки 3-4 раза за день.
- Кетонал, Финалгон – средства симптоматического лечения для уменьшения боли и воспаления. Можно втирать 1-2 раза в сутки.
- Нурофен является нестероидным противовоспалительным, анальгетическим, жаропонижающим и противоревматическим препаратом, помогает при выраженном болевом синдроме. Выпускается в таблетках, доза подбирается индивидуально после консультации врача.
- Рефлексотерапия – система процедур для воздействия на активные точки человеческого тела посредством игл, электротоков низких частот, лазерных лучей и пр.
- Мануальная терапия – ряд методов лечения и диагностики, которые терапевт осуществляет своими руками (с латинского manus — кисть), помогает снять боль и воздействует на суставные сочленения и позвоночник.
- Поднадкостничная резекция ребра – оперативное вмешательство, позволяющее удалить пораженные участки ребер.
Лечение синдрома Титце
Как правило, синдром Титце не требует никакого лечения и полностью проходит самостоятельно спустя несколько часов-суток. Но в случаях, когда выражен болевой синдром и присутствуют другие симптомы патологии, может понадобится специфическая терапия.
Консервативное лечение
Незаменимым стандартом консервативной терапии реберного хондрита является применение нестероидных противовоспалительных средств – Диклофенак, Пироксикам, Индометацин, Мелоксикам, Целекоксиб, Эторикоксиб, Кетопрофен, Нимесулид. Данные препараты могут применяться в виде таблеток, растворов для инъекций, мазей, гелей, пластырей для локального применения. Также специалисты рекомендуют дополнить лечение согревающими препаратами для местного применения – Капсикам, Финалгон, Фастум-гель и пр.
Курс терапии составляет, как правило, от 3 до 7 дней. В это время пациент должен соблюдать и режим – полный физический покой, избегание переохлаждений.
Хорошим дополнением к лекарственной терапии является физиотерапевтическое лечение. Чаще всего у таких пациентов положительный эффект наблюдается при применении:
- лазеролечения,
- электрофореза,
- фототерапии,
- дарсонвализации.
Если болевой синдром не удается купировать описанными методами, то прибегают к межреберным блокадам с применением местных анестетиков, глюкокортикостероидных гормонов.
Межреберная блокада позволяет устранить даже очень интенсивную боль при синдроме Титце
Хирургическое вмешательство
Оперативное вмешательство – это крайняя мера лечения для пациентов с синдромом Титце. Применяют операцию только в случае неэффективности всех прочих методик терапии. Суть операции заключается в поднадкостничной резекции поврежденных реберных хрящей.
Причины
Как мы говорили, СТ уже почти столетие (впервые характерные симптомы были описаны немецким хирургом Титце в далеком 1921 году) остается патологией, факторы риска которой все еще не выявлены. Сам автор считал, что основная причина хондрита — недостаточное питание, нарушение обмена веществ (расстройство кальциевого обмена, гиповитаминоз) и патологии верхних дыхательных путей. Современные исследователи, используя новейшие методы диагностики, несколько расширили и дополнили этот короткий список:
- значительные постоянные нагрузки на верхний плечевой пояс и грудную клетку;
- хронические микротравмы грудной клетки (могут возникать во время тренировок профессиональных спортсменов);
- наличие в анамнезе инфекционных и аутоиммунных заболеваний;
- хронические артриты и артрозы;
- патологии органов дыхания;
- сезонная аллергия;
- коллагеноз (хронический иммунопатологический процесс).
Этиология
В настоящее время этиопатогенетические факторы синдрома Титце остаются неизвестными. Разработано несколько теорий возникновения и развития болезни. Основные из них:
Травматическая или механическая теория объясняет возникновение недуга у спортсменов, лиц, занимающихся тяжелым физическим трудом или перенесших в прошлом травматическое повреждение ребер. Прямая травма плеча приводит к повреждению реберного хряща. Это раздражает надхрящницу и нарушает дальнейшую дифференцировку хрящевых клеток. В результате подобных изменений формируется патологическая хрящевая ткань, которая сдавливает нервные волокна, что проявляется болью. Травматическая теория считается самой популярной.
Согласно инфекционной теории, синдром Титце развивается после перенесенного ОРЗ, спровоцировавшего снижение общей резистентности организма.
Дистрофическая теория — развитие патологии происходит в результате нарушения обмена кальция и дефицита витаминов С и В. Это одна из самых ранних теорий, разработанных самим Титце. Она не подтверждена объективными данными и считается сомнительной.
Факторы, способствующие развитию патологии:
- Выраженные и регулярные нагрузки на плечи и грудь,
- Хронические травмы груди у спортсменов,
- Острые инфекции,
- Артрозо-артриты,
- Бронхо-легочная патология,
- Профессиональный сколиоз,
- Метаболические нарушения,
- Эндокринопатии,
- Аллергические реакции,
- Постменопаузальный остеопороз,
- Коллагенозы.
В группу риска входят:
- Спортсмены,
- Лица, занятые тяжелым физическим трудом,
- Наркоманы,
- Лица после торакотомии.
В месте сочленения хрящей ребер и грудины нарушаются метаболические процессы. Длительное асептическое воспаление приводит к дистрофии, появлению участков секвестрации в хряще, метаплазии хрящевой ткани, ее кальцификации и склерозированию. Доброкачественный обратимый отек реберных хрящей вызывает болезненные ощущения. Дегенеративные изменения приводят к деформации хряща, уменьшению его в размере, слабой неподатливости. В результате окостенения хряща изменяется конфигурация грудной клетки, ее подвижность и эластичность уменьшаются, она становится ригидной.
Профилактика

Мероприятия, позволяющие избежать развития патологии:
- Подготовка к зачатию: обследование супружеской пары на наличие заболеваний внутренних органов, особенно репродуктивной системы;
- Предупреждение нежелательной беременности;
- Согласие на проведение искусственного прерывания беременности только по медицинским показанием, выполнение аборта исключительно в медучреждении;
- Лечение всех экстрагенитальных заболеваний, воспалительных процессов органов малого таза и менструальных дисфункций до начала беременности;
- Максимально ранняя постановка на учет в женской консультации, выполнение всех рекомендаций гинеколога, прохождение плановых осмотров и сдача необходимых анализов;
- Лечение поздних токсикозов, плацентарной недостаточности и прочих осложнений беременности;
- Снятие маточного тонуса,
- Исключение физической нагрузки и половой жизни всем женщинам, входящим в группу риска по маточным кровотечения;
- Правильное питание, здоровый образ жизни, позитивное настроение;
- ЛФК для беременных;
- Быстрая остановка кровотечения в родах, возмещение кровопотери;
- Борьба с инфекцией и общестимулирующая терапия в послеродовом периоде.
Синдром Шихана — сложный симптомокомплекс, обусловленный гормональным дисбалансом, который был спровоцирован неадекватной или недостаточной работой аденогипофиза. Об этом относительно редком заболевании следует знать всем женщинам, планирующим беременность.
sindrom.info
Что это такое
Перихондрит (синдром Титце, реберный хондрит) – патология, характерный признак которой – это воспаление хрящей в области ребер. При заболевании врачи выявляют поражение верхней части грудной клетки. Воспаление носит доброкачественный характер, в патологический процесс вовлечено разное количество ребер.
Основной признак – болевой синдром в верхней части грудины. Дискомфорт распространяется на близлежащие области, усиливается при нагрузках различного рода. Поражение хрящей развивается на фоне патологий, нарушающих метаболизм. Немецкий хирург А. Титце впервые описал перихондрит в 1921 году.
Этиология
Синдром Рейтера – аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов – бактерий и вирусов.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Лечение синдрома Титце
Лечение осуществляется ортопедами-травматологами . Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется. Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом . При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение новокаина с гидрокортизоном и гиалуронидазы в пораженную область. Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра . Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.