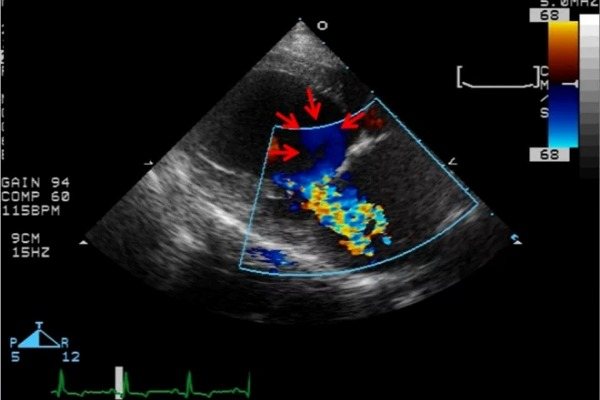
Перикардит, выпот в полость перикарда
Содержание:
- Опухоли
- Травматический перикардит
- Лечение перикардита у взрослых
- Жидкость в перикарде у детей
- Сердце, cor.
- Лечение экссудативного перикардита
- Диагностика
- Механизм развития заболевания
- Строение стенки сердца
- Осложнения и последствия перикардита
- Народные рецепты для лечения в домашних условиях
- Профилактика и реабилитация
- Симптомы перикардита
- Заключение
Опухоли
Жидкость в перикарде может появляться также вследствие опухолевой секреции или расплавления. Встречаются доброкачественные и злокачественные новообразования сердца. Они растут внутрь полости и редко достигают больших размеров. Существует такое понятие, как псевдоопухоли перикарда. Это, как правило, крупные кровяные сгустки или инкапсулированная жидкость. Такие «опухоли» могут быть величиной с человеческий кулак.
Симптомами новообразования являются: одышка, кашель, изменение голоса, нарушение глотания, а также прогрессирующая сердечная недостаточность. Могут быть патологические шумы над аортой, цианоз, застой крови в большом и малом круге кровообращения. Лечение предлагается хирургическое, если расположение и размеры опухоли это позволяют. В случае же, когда удалить новообразование невозможно, прибегают к лучевой и химиотерапии. Это позволяет сдерживать рост новых клеток и продлить жизнь пациенту.
Травматический перикардит
Травматическое повреждение перика́рда может возникать при проникающих ранениях или ушибах грудной клетки, перфорациях желудка/пищевода, после хирургических вмешательств (катетерная абляция, установка искусственного водителя ритма, коронарная ангиопластика), попадании инородных тел (через стенку пищевода). При проникающих травмах повреждаются близлежащие крупные артерии/вены, развивается массивное кровотечение со скоплением в полости крови. Как осложнение формируется острое сдавление сердца.
При тупой травме может повреждаться костная основа грудной клетки (особенно опасны переломы 5 – 7 ребер слева), осколки которых повреждают перикардиальную полость. У больных развивается нарастающее чувство нехватки воздуха, набухание вен шеи, учащенное сердцебиение. Рентгенологическое исследование помогает поставить правильный диагноз и лечить пострадавшего.
Отдельно выделяют перикардиты, сформировавшиеся после перикардотомии. Они возникают у людей, перенесших операцию на сердце, характеризуются болями в области сердца, одышкой, повышением температуры тела, слабостью, потливостью.
Следовательно, при наличии неприятных ощущений в области сердца не стоит сидеть дома. Своевременная диагностика и лечение позволяет избежать осложнений перикардитов, таких как острая тампонада сердца, образований рубцов и спаек, развитие сердечной недостаточности или воспалительное повреждение тканей сердца. Будьте здоровы!
https://youtube.com/watch?v=osdcLwQnuuU
Лечение перикардита у взрослых
Госпитализация и стационарное лечение является предпочтительной формой оказания медицинской помощи. Тем не менее, после первых дней обследования пациент может быть выписан домой для амбулаторного прохождения лечения (лечение на дому с периодическим посещением поликлиники). Это возможно при легком течении заболевания, когда врачи уверены в том, что данная форма болезни не склонна к осложнениям.
Способы лечения перикардита у взрослых и его длительность определяются причинами, вызвавшими воспаление и развитие тех или иных осложнений. При появлении первых симптомов и признаков перикардита необходимо обратиться к врачу-кардиологу или терапевту. Эти специалисты могут распознать заболевание на ранних стадиях и определить дальнейшую тактику диагностики и лечения. Самолечение при перикардитах недопустимо, так как некоторые формы данного заболевания могут создать угрозу для жизни пациента.
Общие принципы немедикаментозного лечения перикардита:
- полноценное питание;
- ограничение жиров животного происхождения;
- исключение алкогольных напитков;
- рацион с ограничением соленых продуктов и любой жидкости.
Основное значение в лечении перикардитов принадлежит противовоспалительной терапии, а также борьбе с первичным заболеванием, провоцирующим развитие симптомов перикарда.
Этиологическое лечение проводится для ликвидации первопричины заболевания. В этом случае назначение препаратов зависит от первичной болезни.
- Если процесс гнойный, необходим прием антибиотиков внутрь или внутривенно, через катетер в полость перикарда, после удаления из нее гноя.
- Острые сухие перикардиты лечат симптоматически — назначают анальгетики, противовоспалительные средства, препараты для поддержания нормального обмена в мышце сердца, препараты магния и калия.
- При аллергических перикардитах применяют глюкокортикоиды, и дополняют это лечением того процесса, который вызвал перикардит.
- При туберкулезном поражении назначают два или три противотуберкулезных средства на полгода или дольше.
При быстром скоплении жидкости в полости проводят пункцию перикарда иглой с введением катетера и удалением жидкости. При образовании спаек проводят операцию на сердце, удаляя участки деформированного перикарда и спайки.
Жидкость в перикарде у детей
Как это ни странно звучит, но лишняя жидкость в перикарде может появиться даже у еще не родившегося ребенка. Небольшое скопление перикардиального выпота, как проявление гиперкинетической реакции сердечно-сосудистой системы, может указывать на развитие анемии легкой и средней тяжести. При тяжелой анемии количество транссудата может значительно превышать нормальные показатели, что является симптомом, угрожающим жизни ребенка.
Но жидкость в перикарде у плода может образовываться и в результате нарушений в развитии тканей левого желудочка сердца. В этом случае в верхней части сердца со стороны левого желудочка наблюдается выпячивание стенок – дивертикул, который нарушает отток перикардиального выпота (гидроперикард). Транссудат скапливается между листкам перикарда и спустя некоторое время может привести к развитию тампонады сердца.
Патологии развития сердца у плода и появление вокруг него большого количества жидкости удается выявить во время прохождения беременной женщиной ультразвукового обследования.
Перикардит у ребенка можно диагностировать и в раннем детском возрасте. Чаще всего болезнь возникает на фоне перенесенных вирусных инфекций, на фоне ревматизма и диффузных (распространенных) заболеваний соединительной ткани. Но вполне возможны и неспецифические формы перикардита, вызванные грибковой инфекцией, интоксикацией организма вследствие болезней почек, авитаминозом, гормональной терапией и т.д. У грудничков патология часто развивается на фоне бактериальной инфекции (стафилококки, стрептококки, менингококки, пневмококки и другие виды возбудителей).
Распознать болезнь у грудных детей очень сложно, особенно если речь идет о сухой форме перикардита. Острый перикардит всегда начинается с повышения температуры тела, что не является специфическим симптомом, учащения пульса и болей, узнать о которых можно по частым эпизодам беспокойства и крика у малыша.
Дети старшего возраста при небольшом количестве жидкости в перикарде будут жаловаться на боль в груди слева, которая становится сильнее, когда ребенок пытается глубоко вдохнуть. Усилиться боль может при смене положения тела, например, при наклонах. Часто боли иррадируют в левое плечо, поэтому жалобы могут звучать именно так.
Особенно опасным считается экссудативный (выпотной) перикардит, при котором количество жидкости в перикарде быстро увеличивается и может достигнуть критических норм с развитием тампонады сердца. У грудного ребенка симптомами патологии можно считать:
- повышение внутричерепного давления,
- значительная наполняемость вен кисти, локтя и шеи, которые становятся хорошо видимыми и пальпируемыми, что исключается в раннем возрасте,
- появление рвоты,
- слабость мышц затылочной части головы,
- выбухание родничка.
Эти симптомы нельзя назвать специфическими, но они важны для распознавания нарушения здоровья у малыша, который еще не в состоянии рассказать о других симптомах болезни.
Острая стадия выпотного перикардита у ребенка старшего возраста протекает с одышкой, тупыми болями в области сердца, ухудшением общего состояния. Ребенок при болевых приступах старается сесть и согнуться, наклоняя голову к груди.
Возможно появление таких симптомов: лающий кашель, осиплость голоса, падение АД, тошнота с рвотой, икота, болей в животе. Характерно появление парадоксального пульса со сниженным наполнением вен на входе.
Если речь идет о тампонаде сердца, то здесь наблюдается усиление одышки, появление чувства нехватки воздуха и страха, кожные покровы ребенка становятся очень бледными, на них появляется холодный пот. При этом отмечается повышенная психомоторная возбудимость. Если не предпринять срочные меры, ребенок может умереть от острой сердечной недостаточности.
Хронический выпотной перикардит любой этиологии у ребенка характеризуется ухудшением общего состояния и постоянной слабостью. Ребенок быстро устает, у него отмечается одышка и дискомфорт в грудной клетке, особенно при движении, физических нагрузках, занятиях спортом.
Сердце, cor.
Края
сердца
неодинаковой конфигурации: правый
край сердца
более острый; левый
— более тупой, закругленный вследствие
большей толщины стенки левого желудочка.
Оба
края сердца
и часть его задненижней поверхности
прилежат к
средостенной плевре и легким.
В
сердце различают основание и верхушку.
Основание
сердца, basis cordis,
обращено вверх, назад и направо. Сзади
оно образуется предсердиями, а спереди
— аортой и легочным стволом.
Закругленная
верхушка сердца, apex cordis,
обращена вниз, вперед и влево, достигая
пятого межреберья на расстоянии 8—9 см
влево от срединной линии; верхушка
сердца образуется целиком за счет
левого желудочка.
Считают,
что величина сердца соответствует
величине кулака человека. Средние
размеры сердца: длинник — 12—13 см,
наибольший поперечник — 9—10,5 см,
переднезадний размер — 6—7 см.
В
сердце, как и в перикарде, различают
пять поверхностей:
грудино-реберную (переднюю), facies
sternocostalis (anterior), диафрагмальную (нижнюю),
facies diaphragmatica (inferior), две легочные (боковые),
facies pulmonales (laterales) dextra et sinistra, и заднюю,
facies vertebralis (posterior).
Передняя
поверхность сердца, facies sternocostalis,
образована вверху и справа передней
стенкой правого предсердия и правым
ушком. Слева и сверху располагается
ушко левого предсердия. Оба ушка
охватывают находящиеся между ними
крупные сосуды: верхнюю полую вену,
аорту и легочный ствол. Ниже большую
часть передней стенки составляет
передняя стенка правого желудочка;
лишь небольшая ее часть слева представлена
левым желудочком.
Границей
между предсердиями и желудочками сердца
является венечная борозда, sulcus coronarius,
а между желудочками — передняя
межжелудочковая борозда, sulcus
interventricularis anterior.
Венечная
борозда сердца расположена на границе
между правым предсердием и правым
желудочком.
В ней в подэпикардиальной клетчатке
расположена правая венечная артерия,
a. coronaria dextra.
Передняя
межжелудочковая борозда сердца
проекционно соответствует переднему
краю межжелудочковой перегородки и
делит переднюю поверхность сердца на
два отдела: больший — правый, образованный
передней стенкой правого желудочка, и
значительно меньший — левый, образованный
стенкой левого желудочка. В передней
межжелудочковой борозде в подэпикардиальной
клетчатке располагаются
r. interventricularis anterior a. coronariae sinistrae
и большая
вена сердца, v. cordis magna.
Большая
часть передней поверхности сердца
(правое предсердие, правый и левый
желудочки) отделена от передней грудной
стенки (помимо перикарда)
реберно-медиастинальными синусами
плевры и передними краями легких.
Только
в области нижнего межплеврального
треугольника небольшая часть передней
поверхности сердца (правое сердечное
ушко и правый желудочек) прилегает к
грудине и хрящам III—V ребер (здесь при
перкуссии определяется сердечная
тупость). На этом участке можно вскрыть
перикард, не повреждая плевры.
Нижняя
поверхность сердца, facies diaphragmatica,
лежит на среднем сегменте сухожильного
центра диафрагмы. В образовании этой
поверхности участвуют желудочки (в
основном левый и небольшая часть
правого) и нижняя часть задней стенки
правого предсердия. Границей между
предсердиями и желудочками является
задняя часть венечной борозды; здесь
она наиболее выражена.
В
венечной борозде сердца расположены
правая
венечная артерия, a. coronaria dextra,
огибающая ветвь левой
венечной артерии, г. circumflexus a. coronariae
sinistrae, венечная
пазуха, sinus coronarius, и малая вена сердца,
v. cordis parva.
Вдоль
задней межжелудочковой борозды сердца,
проекционно соответствующей заднему
краю межжелудочковой перегородки,
проходят задняя межжелудочковая ветвь
правой венечной артерии, r. interventricularis
posterior, и средняя вена сердца, v. cordis media.
Передняя и задняя межжелудочковые
борозды сердца своими нижними концами
сливаются друг с другом и образуют на
правом краю сердца, тотчас вправо от
верхушки сердца, сердечную вырезку,
incisura apicis cordis.
Левая
боковая поверхность сердца, facies
pulmonalis sinistra,
образована верхней третью тупого края
левого желудочка и небольшим участком
левого предсердия с ушком.
Правая
боковая поверхность сердца, facies
pulmonalis dextra,
образована правым предсердием и
латеральной поверхностью правого ушка.
Задняя
поверхность сердца, facies vertebralis,
образована задней и верхней поверхностями
левого и правого предсердий. Предсердия
разделены межпредсердной бороздой,
проходящей между полыми и правыми
легочными венами.
Лечение экссудативного перикардита
Лечение назначается исключительно лечащим врачом и только после постановки диагноза. Весь процесс проводится под контролем медицинских работников в стационаре больницы. Чем раньше диагностируется заболевание и начнется лечение, тем скорее больной пойдет на поправку.
Лечение экссудативного перикардита проводится медикаментозным методом, но иногда необходимо хирургическое вмешательство. Стоит иметь в виду, что никакая народная медицина не поможет в борьбе с заболеванием. Наоборот, применение таких средств может негативно отразиться на состоянии больного.
Лечение медикаментами
Назначение лекарственных препаратов больному направлено на устранение причин заболевания и (уже как следствие) на избавление от самого перикардита. Медикаменты выписывают следующие:
- ибупрофен, действие которого направлено на уменьшение воспалительного процесса или снижение его прогрессивности;
- аспирин в комплексе с диклофенаком назначаются в случае, если перикардит возник на фоне ишемии сердца;
- преднизолон прописывают при последней стадии заболевания;
- гемодиализ необходим для очистки крови;
- медикаменты противотуберкулезной и антибактериальной направленности применимы для устранения соответствующих причин.
Операция
Хирургическое вмешательство необходимо в случаях, когда медикаментозное лечение бессильно. К такому методу приводят:
- повышенный объем выпота;
- появление большого количества спаек и срастаний участков между внешними и внутренними листками околосердечной сумки;
- неэффективность медикаментозных препаратов и прогрессивность болезни.
В первом случае проводят прокол стенок перикарда и откачивание излишков. Этот вид операции считается самым легким и более безопасным.
В последних двух случаях хирург проводит разрез грудины и отсечение перикарда без повреждений нервных участков. Такая операция считается сложной, но эффективность ее велика. Смертность возможна лишь в 10% случаев.
Диагностика
Поводом к диагностированию констриктивного перикардита становятся жалобы пациента на ухудшение здоровья, выраженного в постоянных болях в грудной области, одышке, отечности и слабости, вздутии живота. Чтобы получить окончательный диагноз, специалистами анализируется анамнез, производится физикальный осмотр, проводятся лабораторные исследования. Кроме этого, задействуется электро- и эхокардиография, рентгенография, снимается КТ и МРТ сердца. Также применяется биопсия миокарда, зондируются сердечные полости.
При анализе анамнеза производится ознакомление с образом жизни пациента, вредными привычками, перенесенными заболеваниями, последствиями травм и операций. Также изучению подлежат заболевания сердца и нарушения, которые наблюдались у родственников больного.
Общий осмотр пациента дает информацию о цвете кожных покровов, физических отклонениях, развивающихся отеках, одутловатости, асците и т. д. Аускультация или выслушивание сердца врачом позволяет выявить изменения ритма сердцебиения и шумы в перикарде. С помощью простукивания сердца специалист определяет, каким изменениям подвергся перкуральный звук и границы сердца.
Общий и биохимический анализ крови и мочи позволяет сделать выводы о начале воспалительных процессов, нарушенном обмене веществ и других признаках, сопутствующих появлению констриктивного перикардита. При лабораторных исследованиях выявляются нарушения функций печени.
О заболевании свидетельствует появление на ЭКГ двугорбых зубцов Р и низкоамплитудных комплексов 0&5. Также возможно обнаружение фибриляции предсердий. Если электрокардиограмма фиксирует нарушенную внутрижелудочковую или предсердно-внутрижелудочковую проводимость то это свидетельствует о начале процесса прорастания соединительной ткани миокарда.
Механизм развития заболевания
Воспаление околосердечной сумки развивается, как один из симптомов инфекционного заболевания (в большинстве случаев вызванного стрептококками и стафилококками) или является осложнением полученной травмы и патологий внутренних органов. Перикардит может развиваться в любом возрасте, однако по статистическим данным заболевание чаще диагностируют у женщин.
Воспаление околосердечной сумки характеризуется вовлечением в патологический процесс серозной тканевой оболочки (париетальной и висцеральной пластинок, а также перикардиальную полость). Пораженный воспалительным процессом перикард претерпевает различные изменения – увеличение проницаемости стенок сосудов, расширение капилляров, отложение фибрина, развитие спаечных процессов, формирование рубца с последующим кальцинированием листков перикарда и сдавливанием сердца.
Строение стенки сердца
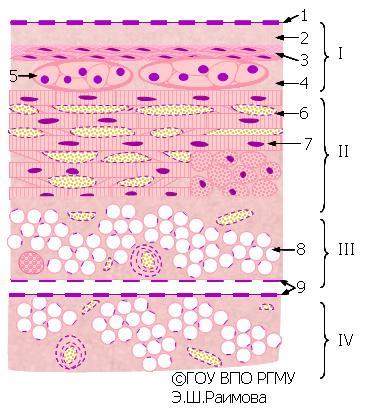
I
–Эндокард: 1
— эндотелий; 2 – субэндотелиальный
соединительнотканный слой;3 – мышечно-
эластический слой; 4
– наружный соединительнотканный слой; 5
– проводящие кардиомиоциты.
II
–Миокард: 6
— сосуды; 7 – сократительные
кардиомиоциты.
III
–Эпикарад: 8
– жировая ткань; 9
— мезотелий.
IV
–Перикард.
Описание
Закладка
сердца происходит на 3 неделе внутриутробного
развития, когда в шейном отделе над
желточным мешком(Рис. 1) из
мезенхимы (6) возникают
две эндокардиальные трубки (7) .
Из висцерального
листка мезодермы формируются миоэпикардиальные
пластинки (4),
которые окружают эндокардиальные
трубки.
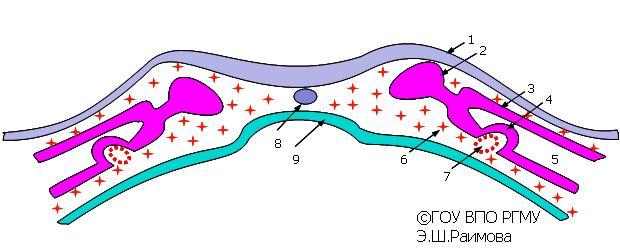
Рис.1.
Образование парных закладок сердца.
1
— эктодерма; 2 — сомит; 3 — париетальный
листок мезодермы; 4 — миоэпикардиальная
пластинка; 5 — целом (вторичная полость
тела); 6 — клетки мезенхимы; 7 — парные
мезенхимные трубки (зачатки эндокарда);
8 — хорда; 9 — зачаток кишечной трубки.
В
последующем парные сердечные труюки
смыкаются (Рис. 2), их внутренние стенки
исчезают (Рис. 3), в результате образуется
одна двухслойная сердечная трубка
(однокамерное
сердце),
которая соединяется с развивающимися
кровеносными сосудами.
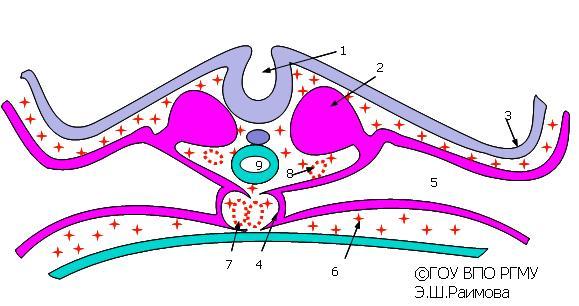
Рис.2.
Сближение парных закладок сердца.
1
— нервный желобок; 2 — сомит; 3 — формирование
эктодермальных туловищных складок ; 4
— миоэпикардиальные пластинки; 5 — целом
(вторичная полость тела); 6 — клетки
мезенхимы; 7 — сближение мезенхимных
трубок (зачатков эндокарда); 8 — нисходящая
аорта (парная) ; 9 — образование
головной кишки.
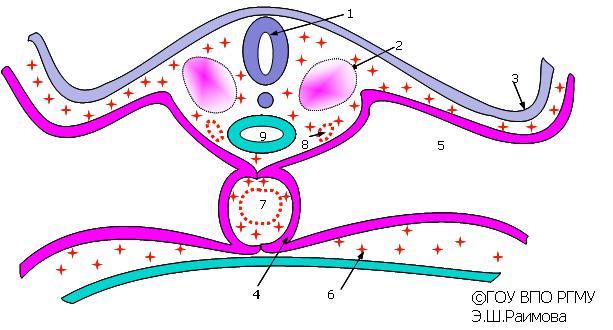
Рис.
3. Слияние парных закладок сердца.
1
— нервная трубка; 2 — сомит; 3 — формирование
эктодермальных туловищных складок ; 4
— закладка миокарда и эпикарда; 5 —
целом (вторичная полость тела); 6 — клетки
мезенхимы; 7 — формирование единой
эндокардиальной трубки; 8 — нисходящая
аорта (парная) ; 9 — зачаток
головной кишки.
Из миоэпикардиальной пластинки дифференцируются
веретенообразные клетки
—кардиомиобласты, которые
быстро устанавливают контакт друг с
другом и образуют клеточные тяжи –
трабекулы. Таким
образом, на ранних этапах» онтогенеза
формируется «трабекулярный
миокард«,
питание которого обеспечивается кровью
из сердечных полостей (пока не развиты
питающие кровеносные сосуды). Увеличение
массы сердца во внутриутробном развитии
идет за счет энергичного размножения
кардиомиоцитов митозами и увеличения
их размеров, дифференцировки
сократительного аппарата, увеличения
количества митохондрий и других
органелл. Во второй половине
внутриутробного развития стенки сердца
представлены
«компактным
миокардом«, имеющим
значительное количество капилляров.
После
рождения проходит длительный период,
пока структуры сердца не достигнут дефинитивного
состояния. В это время увеличивается
масса органа и значительно изменяется
его строение. Происходит закрытие
овального отверстия и боталлова
протока. У
новорожденных стенка сердца тонкая,
легко растяжимая, эластический аппарат
развит слабо. Волокна миокарда тонкие,
состоят из мелких клеток (Рис. 3).
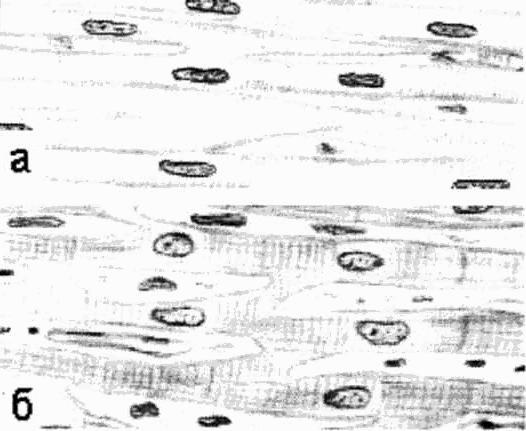
Рис.3.
Миокард новорожденного (а) и взрослого
(б) человека.
В
период после рождения до 2 лет отмечается
быстрое увеличение толщины волокон,
объема ядер и количества миофибрилл,
отчетливой становится их поперечнополосатая
исчерченность; волокна миокарда
расположены рыхло, соединительной ткани
и жировых клеток мало; от 2 до 10 лет
происходит дальнейшая дифференцировка
и рост сердечной мышцы, увеличивается
ее толщина, кардиомиоциты полиплоидизируются;
в пубертатном периоде темп изменений
вновь нарастает (особенно у девочек):
резко увеличивается диаметр волокон,
завершается дифференцировка внутриорганных
кровеносных сосудов, нервного аппарата
и клапанов.
Дифференцировка
кардиомиоцитов на атриальные и
вентрикулярные происходит тогда, когда
сердечная трубка уже сегментирована
на атриальный (задний) и вентрикулярный
(передний) домены.
Осложнения и последствия перикардита
В целом перикардит считается заболеванием с благоприятным исходом, так как своевременная квалифицированная помощь приводит к полному выздоровлению у большинства пациентов. В редких случаях при тяжелом течении болезни могут наблюдаться некоторые осложнения перикардита. Иногда они становятся поводом для получения группы инвалидности.
Основными осложнениями, которые встречаются при перикардите, являются:
- Тампонада сердца. Это патологическое состояние, которое характеризуется быстрым накоплением жидкости в полости перикарда с серьезным нарушением работы сердца. Данное осложнение является наиболее опасным последствием перикардита. Такое быстрое наполнение сердечной сумки кровью наблюдается обычно после травмы, при опухолях перикарда или разрыве мышечной оболочки сердца. Быстрый рост давления в перикардиальной полости ведет к сильному сдавливанию сердца. Без срочной пункции и устранения причины тампонады пациент попросту умирает от сердечной недостаточности.
- Утолщение и слипание листков перикарда. Обычно является следствием фибринозного воспаления. Плотный налет из фибрина не рассасывается со временем, поэтому некоторые симптомы перикардита могут оставаться еще долгое время после стихания самого воспалительного процесса. Прежде всего, это шум трения перикарда, который будет выслушиваться у большинства таких пациентов до конца жизни. Кроме того, могут наблюдаться умеренные боли за грудиной после тяжелых физических нагрузок. Сердце при этом несколько увеличивается в объеме, что компенсировать высокое потребление кислорода мышцами. Из-за этого утолщенные листки перикарда еще плотнее прилегают друг к другу. Чаще всего специфическое лечение данного осложнения не требуется.
- Нарушение проводимости сердца. Могут наблюдаться длительное время после перенесенных перикардитов. Они проявляются периодическими приступами аритмии (особенно при нагрузке). Причиной таких нарушений является поражение мышечной оболочки сердца. Дело в том, что клетки в миокарде равномерно проводят электрический импульс, заставляя сердце сокращаться. При воспалительном поражении электропроводимость тканей меняется, из-за чего импульс распространяется неравномерно. Специфического хирургического лечения таких осложнений не существует. Пациент вынужден по мере необходимости принимать противоаритмические препараты и наблюдаться у врача-кардиолога. Если эпизоды аритмии появляются очень часто, это может повлиять на трудоспособность человека и стать причиной получения группы инвалидности.
- Образование фистул. Возможно только при гнойном перикардите и относится к редким осложнениям перикардита. Гноеродные микроорганизмы способны разрушать ткани организма. Из-за этого в стенке перикарда порой образовываются отверстия. Через них происходит сообщение двух естественных полостей организма – сердечной сумки с одной стороны и плевральной полостью или пищеводом – с другой. При данном осложнении наблюдается ряд характерных симптомов, первым из которых является выраженный болевой синдром. Дефект листка перикарда не исчезает после излечения гнойного процесса. Это может предрасполагать к перикардитам в будущем и нарушать работу сердца. Данное осложнение требует хирургического лечения, которое заключается в закрытии полости перикарда.
Народные рецепты для лечения в домашних условиях
Лечебные настои могут принести пользу при фибринозном перикардите. Некоторые из них обладают слабым антимикробным, противовоспалительным, иммуностимулирующим, тонизирующим и мочегонным эффектом, что ускоряет выздоровление.
В терапии сухих воспалений используются:
- хвойный отвар;
- настой из трав боярышника, укропа, липового цвета и календулы;
- отвар валерианы, мелиссы и тысячелистника;
- настой на березовых сережках.
Вылечить перикардит, равно как и обострение первопричины процесса, с помощью народных рецептов невозможно, а попытки, особенно если заболевание развилось у ребенка, смертельно опасны.
Профилактика и реабилитация
Профилактика перикардита заключается, в основном, в предотвращении заболеваний, которые могут спровоцировать увеличение количества жидкости в перикарде.
В случае, когда перикардит уже проявил себя, больному ограничивают физические нагрузки. После прохождения курса лечения, необходим курс реабилитации, который желательно проходить в санаториях под присмотром специалистов
Если же такой возможности у больного нет, стоит обратить внимание на специальные тренировки, подбор подходящего места работы, не связанного с тяжелым физическим трудом
Больным, перенесшим перикардит, могут оформить группу инвалидности. Она определяется врачами в соответствии с тяжестью заболевания человека.
Симптомы перикардита
При остром фибринозном перикардите симптомы следующие:
- Давящая боль, отдающая в плечевой пояс, руку, шею. Она может быть тупой или ощущаться остро, как при стенокардии или сердечном приступе, однако длится намного дольше, нарастает постепенно и не уменьшается с приемом нитратов. Дискомфорт усиливается в лежачем положении, глотании, откашливании, глубоком вдохе.
- Частое дыхание.
- Ощущение сердцебиения.
- Общая слабость
- Кашель без отделения секрета.
- Шум трения листков оболочки при выслушивании.
Выпотной перикардит, как правило, проявляется более явными признаками:

- Сильным сдавливанием, болью в области груди.
- Одышкой.
- Проблемами при глотании вследствие сужения пищевода.
- Икотой при сдавливании диафрагмального нерва.
- Повышением температуры.
- Отечностью лица, шеи и груди, выпячиванием шейных вен, увеличением объема печени, в запущенных случаях – асцитом и ростом размера селезенки.
- Цианозом и бледностью.
- Сглаживанием промежутков между ребрами.
- Сильной утомляемостью, потерей веса, реже – головными болями.
Заключение
Выпотной перикардит — серьезное состояние, имеющее множество возможных причин. Причина определяет тяжесть состояния и методы лечения. В некоторых случаях у людей с таким скоплением жидкости могут не проявляться симптомы. В других случаях может появиться одышка, тошнота и множество симптомов, которые мешают повседневной жизни. У некоторых пациентов может развиться тампонада сердца, которая может быть опасной для жизни. Врачи лечат это состояние, устраняя причину, например, контролируя бактериальную инфекцию и удаляя избыток жидкости вокруг сердца по мере необходимости.
Статья по теме: Осложнения при травме сердца.