Как гормоны околощитовидной железы влияют на здоровье: гипо- и гиперпаратиреоз
Содержание:
- Болезни паращитовидной железы
- Что приводит к болезням желез
- ↑ Гиперпаратиреоз у женщин и детей
- Паращитовидная железа: действие паратгормона в организме
- Общие способы диагностики
- Гипопаратироз
- Диета
- Операция при аденоме паращитовидной железы
- Классификация аденомы
- Какие анализы нужно сдать для определения работы
- Симптомы заболеваний паращитовидной железы
- Физиология и биохимия
- Заболевания
- Прогноз жизни
Болезни паращитовидной железы
Врачи выделяют только две отдельные болезни паращитовидной железы: гиперпаратиреоз и гипопаратиреоз.
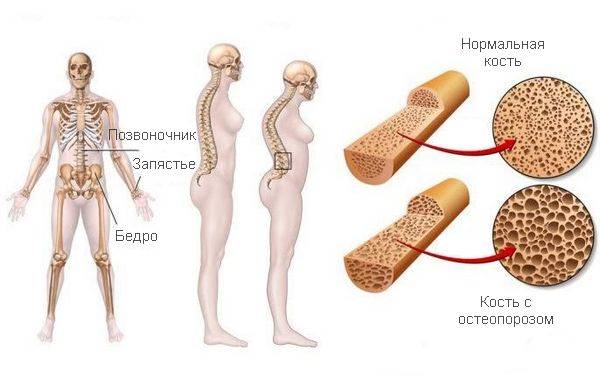
Из-за этого в организме человека увеличивается выработка кальция, что говорит о снижении концентрации этого элемента в костной ткани. Это приводит к острым нарушениям в работе почек, повышает риск возникновения остеопороза.
Спровоцировать такое заболевание может злокачественное образование, аденома, гиперплазия тканей. Также привести к такому недугу может хроническая почечная недостаточность, дефицит витамина Д или кальция.
А это может привести к психозам. Зачастую гипопаратиреоз может возникать на фоне случайного удаления или повреждения паращитовидной железы. Также эта проблема может быть вызвана кровоизлиянием в область шеи, недостатком витамина Д, неправильным усвоением кальция.
Что приводит к болезням желез
Причины гипо- и гиперпродукции гормонов отличаются. Паращитовидная железа может начать «трудиться в поте лица» не только при ее заболевании, но и при болезни другого органа.
Чаще всего гиперпаратиреоз возникает из-за опухоли. Доброкачественную опухоль удаляют вместе с пораженной частью железы. Орган продолжает выполнять свои функции.
Наименее оптимистичная ситуация при раке околощитовидной железы. Может потребоваться удаление всего органа, что негативно отразится на состоянии здоровья.
Вторичный гиперпаратиреоз развивается по таким причинам:
- несбалансированное питание, из-за чего возникает дефицит кальция;
- болезни ЖКТ, которые приводят к нарушению всасывания Ca;
- дефицит витамина Д3, (больше информации о витамине Д3);
- почечная недостаточность, из-за которой витамин D не переходит в активную форму.
Если гиперпаратиреоз вызван этими факторами, то нормализовать самочувствие достаточно просто.
Гипопаратиреоз развивается на фоне частичного или полного удаления железы, ее повреждения во время проведения операции на щитовидке, или же в результате облучения опухоли, которая находится в области шеи. На снижение продукции гормонов околощитовидки может повлиять наследственность и аутоиммунные заболевания.
Только комплексное обследование позволит определить, что случилось с околощитовидными железами, почему они работают неправильно.
↑ Гиперпаратиреоз у женщин и детей
Сегодня первичный гиперпаратиреоз считается одной из самых распространенных эндокринопатологий. Она стоит на третьем месте после сахарного диабета, а также заболеваний щитовидной железы. По статистике, среди взрослого населения первичным гиперпаратиреозом страдает примерно один человек из сотни. Риск возникновения такого заболевания составляет более 2% в возрасте, превышающем 55 лет.
Данное заболевание наблюдается преимущественно у женщин. У них это происходит чаще примерно в 2-3 раза, чем у мужчин. Нередко гиперпаратиреозом страдают женщины в возрасте от 25-ти до 50-ти лет.
Когда количество кальция в костном скелете растет, то начинает развиваться гиперкальциемия. В большинстве случаев она встречается у женщин в возрасте 40 лет и более. А также тогда, когда наступает климакс.
Когда мы говорим про такое заболевание, как гиперпаратиреоз симптомы у женщин проявляются ярко. Женщины жалуются на вялость и слабость, плохое настроение и аппетит, тошноту. Они ощущают боль в костях и в суставах. Также симптомом является выпадение волос.
ВАЖНО! Боли могут быть не только в суставах и костях, но и в мышцах. Эту боль можно объяснить тем, что нервно-мышечная система не может стабильно работать
Ведь в организме высокая концентрация кальция.
Когда боли в нижних конечностях, то ходить становится тяжело. Тогда трудно шагать по ступенькам и даже вставать со стула. Из-за того, что суставы разболтаны, появляется плоскостопие, утиная походка.
Возможно развитие несахарного диабета, выпадение здоровых зубов. У больного большие потери веса. Ведь у него плохой аппетит. Появляется полиурия. За первые месяцы болезни можно потерять 10-15 кг. Кожа не только на лице, но и по всему телу становится сухой. У нее землистый цвет. Получает развитие анемия.
У женщин под воздействием паратгормона развивается остеопороз. Для этого заболевания характерен стремительный выход из костей фосфора и кальция. А кость начинает рассасываться. При диффузном остеопорозе снижается плотность всех костных тканей. При ограниченном остеопорозе кость разрушается в определенном участке.
Очень часто страдают те кости скелета, которые испытывают большие нагрузки. То есть кости таза, позвоночника, бедер, а также грудной клетки. Если они деформируются, то появляется горб, получает развитие кифосколиоз и сколиоз.
Первичный гиперпаратиреоз у детей встречается редко. Особенно в возрасте до десяти лет. По статистике, девочки болеют несколько чаще по сравнению с мальчиками. Как и у взрослых, чаще всего гиперпаратиреоз у детей появляется из-за одиночной доброкачественной опухоли. То есть из-за аденомы паращитовидной железы. Намного реже встречается гиперплазия желез.
ВАЖНО! У новорожденных может быть наследственный гиперпаратиреоз. Он вызван генетическим дефектом рецепторов клеток паращитовидной железы к кальцию.. Механизм того, как развивается данная патология, очень напоминает механизм развития вторичного гиперпаратиреоза
Ведь паращитовидные железы подвергаются рабочей гиперплазии, из-за того, что дефектные рецепторы регистрируют снижение уровня кальция
Механизм того, как развивается данная патология, очень напоминает механизм развития вторичного гиперпаратиреоза. Ведь паращитовидные железы подвергаются рабочей гиперплазии, из-за того, что дефектные рецепторы регистрируют снижение уровня кальция.
Есть две формы такого наследственного заболевания:
- Тяжелая гомозиготная. В этом случае патологические гены ребенок получает от отца и матери.
- Более доброкачественная – гетерозиготная. В этом случае влияние патологического гена в некоторой степени уравновешивается нормальным геном.
В большинстве случаев вторичный гиперпаратиреоз у детей так же, как и у взрослых, возникает из-за тяжелой почечной недостаточности или синдрома мальабсорбции. У детей младшего возраста вторичный тип болезни часто получает развитие, когда он болеет рахитом и рахитоподобными заболеваниями.
Гиперпаратиреоз в раннем возрасте вызывает сдерживает физическое и психическое развитие. Лечение у детей такое же, как и у взрослых.
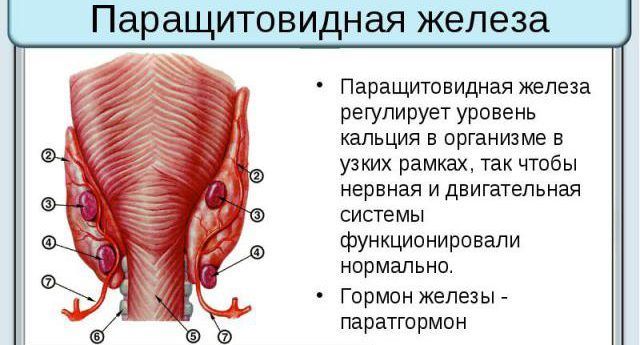
Паращитовидная железа: действие паратгормона в организме
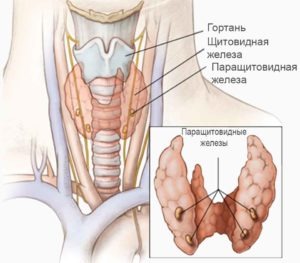
В клетках околощитовидной железы присутствуют рецепторы, которые определяют уровень кальция (Са) в крови. При снижении концентрации этого вещества, происходит усиленная выработка паратиреоидного гормона. Он выполняет в организме следующие функции:
- Активирует особые клетки остеокласты, которые разрушают костную ткань и выводят из нее в кровь Са.
- Снижает выведение Са почками с мочой, чем увеличивает его количество в плазме.
- Повышает концентрацию витамина D, который усиливает производство транспортного белка, способствующего всасыванию кальция в кровь.
- Усиливает выведение почками фосфора, чем способствует снижению фосфатов в плазме и вызывает увеличение Са.
Такими действиями с помощью своего гормона паращитовидные железы регулируют кальциевый обмен в организме.
Ионы Са выполняют очень важные функции: они входят в состав костей и зубов, участвуют в процессе свертываемости крови и нейромышечной возбудимости.
Общие способы диагностики
- При болезни паращитовидной железы проводимые анализы крови пациента показывают:
- На повышенный либо пониженный уровень кальция.
- Проверяют уровень кальция в моче.
- Визуальный метод диагностики дает возможность определить размеры паращитовидных желез.
- Проверка увеличения паращитовидной железы на УЗИ может быть эффективной только на 80% случаев.
- Более эффективна компьютерная и магнитно-резонансная томография. Точный результат можно получить на 90%.
- Сцинтиграфия является самым точным способом диагностики.
- Рентгенологическая диагностика определяет степень поражения костно-мышечной системы.
- Электрокардиограмма определяет отклонения работы сердечно-сосудистой системы.
Гипопаратироз
Гипопаратироз
– характеризуется
снижением
секреции и/или выраженности эффектов
паратгормона в организме.Паращитовидная
недостаточность развивается вследствие
повреждения
желёзистых клеток
(оперативные
вмешательства; лучевая терапия,
инфекционные и токсические поражения,
опухоли),
реже патология возникает вследствие
их
функциональной недостаточности
(беременность,
лактация, усиленный рост скелета).
При
гипопаратирозе уменьшается
концентрация кальция и увеличивается
содержание фосфатов в крови.
У больных гипопаратирозом повышается
нервно-мышечная возбудимость, возникают
судороги,
тетанус
и другие нарушения мышечного тонуса.
Развиваются нарушения
кровообращения, пищеварения, функций
ЦНС,
а при длительном течении заболевания
происходит перестройка костной ткани
(остеосклероз
и другие).
Диета
После проведения резекции на паращитовидной железе потребуется соблюдение соответствующей диеты. В меню должны преобладать продукты с повышенным содержанием кальция.
В меню больного после операции должны преобладать продукты с повышенным содержанием кальция.
К ним относятся следующие продукты питания:
- овощи и корнеплоды (тушеные, вареные и свежие);
- нежирное молоко;
- фрукты;
- морепродукты;
- кисломолочные продукты (ряженка, простокваша, кефир и пр.);
- водоросли (морская капуста);
- рыба (речная и морская);
- грибы лесные (в частности, лисички).
Рекомендуется ограничить потребление жирного мяса (свинины), масла животного происхождения и сыров.
Операция при аденоме паращитовидной железы
По завершении обследования и подготовительных мероприятий выполняется операция по удалению опухоли на паращитовидной железе.
Операция по удалению опухоли проходит под общим наркозом при постоянном мониторинге содержания кальция в крови. Она длится от 1 до 6 часов.
Операция проводится под общим наркозом при постоянном мониторинге содержания кальция в крови и длится от 1 до 6 часов. Объем оперативного вмешательства определяется параметрами аденомы.
Существуют следующие виды хирургического вмешательства:
- открытый (традиционный, но наиболее травматичный);
- мини-доступ;
- эндоскопический.
Хирург удаляет либо только аденому (если она четко ограничена), либо всю железу вместе с опухолью. Иногда удалению подлежат все паращитовидные образования и даже щитовидная железа. Это зависит от тяжести патологического процесса. Стараются сохранить небольшой фрагмент околощитовидной железы (не более 100 мг), потому что даже он способен поддерживать необходимый баланс паратгормона.
Но показан этот метод не всегда. Стоимость такой процедуры, выполненной при помощи высокотехнологичного оборудования, составляет несколько десятков тысяч рублей.
Последствия
Наиболее вероятным осложнением операции по удалению паращитовидной аденомы является развитие гипокальциемии (недостатка кальция), требующей введения паратгормона.

Наиболее вероятным осложнением операции по удалению паращитовидной аденомы является развитие гипокальциемии.
Иногда бывают такие последствия:
- охриплость голоса;
- кратковременный паралич связок.
Жизнь после операции
Качество жизни при своевременном оперативном вмешательстве и адекватной поддерживающей терапии с помощью синтетических гормонов и препаратов, имеющих в составе кальций, не ухудшится
Важно приступить к лечению болезни на начальной стадии
Классификация аденомы
Условно аденома околощитовидной железы разделяется на несколько типов. Среди них:
- костная – для неё характерно развитие остеопороза в костных тканях, повышение ломкости трубчатых костей, расшатывание и выпадение зубов;
- желудочно-кишечная – обостряются хронические заболевания органов пищеварительной системы (гастриты, язвы), характерно развитие панкреатита, холецистита с выраженным болевым синдромом;
- почечая – самое частое проявление этой формы – мочекаменная болезнь. На более запущенных стадиях почечная форма аденомы провоцирует развитие нефрокальциноза – такое состояние обусловлено отложением солей кальция в тканях почек;
- сердечно-сосудистая – нарастающая сердечная недостаточность, повышенное тромбообразование, артериальная гипертензия (характерной особенностью является значительное повышение уровня систолического АД). При ЭхоКГ можно отметить отложение кальцинатов на поверхности сердечных клапанов.
Можно классифицировать аденомы в зависимости от того, из каких клеток она берёт своё начало. Таким образом, принято выделять:
- водянисто-клеточную аденому – произрастает из светлых стволовых клеток железы;
- аденому, берущую начало из главных тёмных клеток;
- липоаденому;
- аденома, которая растёт из ацидофильных клеток органа.
Какие анализы нужно сдать для определения работы
Чтобы выявить снижение или повышение гормональной активности органов, определяют:
- паратирин и кальцитонин крови;
- общее количество микроэлемента и долю ионизированного;
- выведение кальция с мочой.
Кровь на гормоны
Паратирин способствует вымыванию кальция из кости, тормозит его потери с мочой, активирует всасывание минерала из кишечника. Он угнетает процессы строения кости и ускоряет ее разрушение. При повышении возникают такие нарушения:
- избыток кальция в крови;
- снижение минеральной плотности костей, склонность к переломам при незначительной травме, а в тяжелых случаях и при слабом воздействии;
- отложение кальцификатов в почках, околосуставных тканях;
- эрозии или язвы на слизистых оболочек кишечника и желудка.
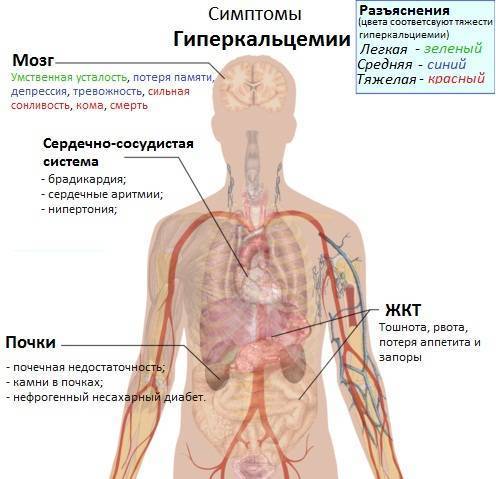
При низкой гормональной активности (гипопаратиреозе) появляются судороги, онемение и покалывание конечностей, обморочные состояния, замедляется сердечный ритм и падает давление крови. Причиной низкой функции нередко бывает повреждение околощитовидных желез при операциях на щитовидке. Высокий уровень гормона сопровождает новообразования и разрастание тканей (гиперплазию).
Поэтому паратирин исследуют при:
- типичной симптоматике повышенной или сниженной активности паратиреоидной ткани;
- контроле эффективности проведенного оперативного лечения;
- остеопорозе;
- мочекаменной болезни;
- подозрении на опухолевое поражение желез.
Кальцитонин образуется щитовидной железой. Его действие на костный обмен прямо противоположное паратирину. Основная функция гормона состоит в отложении кальция в костную ткань, торможении ее разрушения. Исследование помогает в комплексном изучении обмена кальция и фосфора, тест нужен, чтобы уточнить причину распространенного остеопороза.
Кальций в крови
Анализ отражает общее количество микроэлемента в свободном (ионизированном) виде и связанного с белками. При избыточной функции паращитовидных желез показатель возрастает, а при низкой – падает. При нарушении функции почек (потеря белка), печени (нарушение образования альбуминов) это исследование бывает недостаточно информативным, так как половина кальция крови представлена в виде белковых комплексов.
Помимо паращитовидных желез, на уровень минерала оказывает влияние:
- содержание витамина Д;
- наличие болезней почек и кишечника;
- поступление с пищей магния и фосфора;
- повышенный расход микроэлемента при курении, злоупотребление кофе, алкоголем.
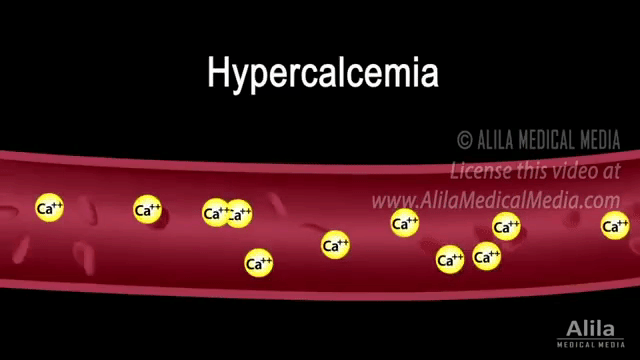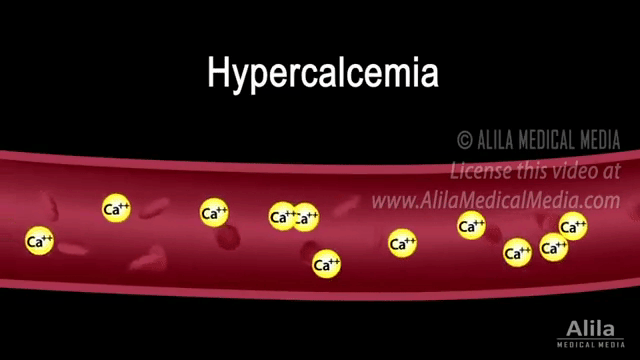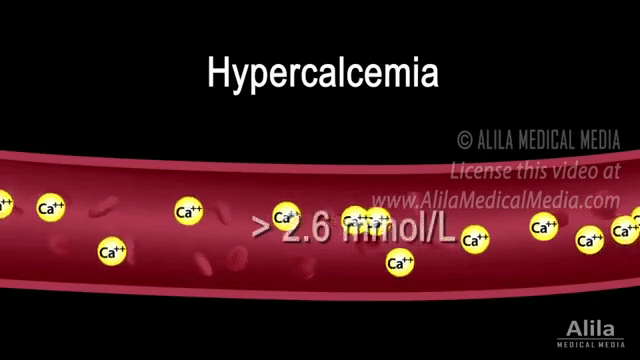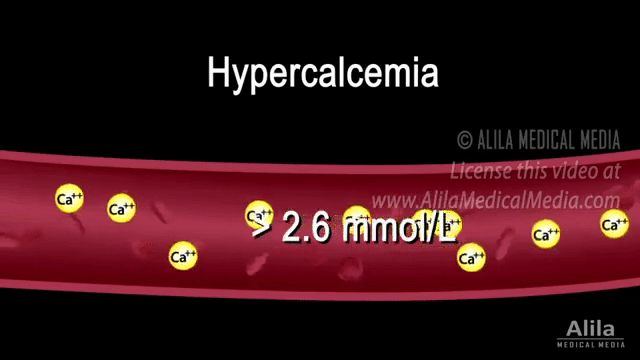
Кальций в моче
Выведение микроэлемента из организма происходит в почечных канальцах. Паратгормон препятствует потери кальция, а кальцитонин способствует.
Уровень минерала в моче зависит также от:
- поступления его с продуктами питания;
- всасывания в кишечнике;
- наличия достаточного количества витамина Д, полученного из пищи или через кожу;
- содержания фосфатов.

Анализ мочи на кальций используется при диагностике мочекаменной болезни, активности работы паращитовидных желез, остеопорозе, патологии всасывания в кишечнике.
Тест не имеет диагностического значения в таких случаях:
- длительный постельный режим;
- ограничение движений после перелома, инсульта;
- повышение концентрации фосфатов в моче;
- загорание под солнцем или в солярии.
Ионизированный кальций
Этот биохимический показатель наиболее точно отражает количество активного кальция. Анализ назначается для уточнения состояния костного обмена при первичном гипо- и гиперпаратиреозе, особенно при нормальных показателях общего кальция и наличии жалоб, которые характерны для его дефицита или избытка.
Особенностью теста является необходимость проведения забора крови без ее контакта с окружающим воздухом и предотвращение гемолиза пробы (разрушения эритроцитов). Поэтому ионизированный кальций определяют при уже установленных нарушениях, а общий нужен только для предварительной оценки.
Другие лабораторные тесты
Если на этапе обследования пациента возникают подозрения на сопутствующие заболевания, а также при сомнительных данных первичной диагностики, нужны уточняющие анализы. Врач-эндокринолог может назначить:
- анализ крови на активность щелочной фосфатазы (повышена при гиперпаратиреозе);
- фосфаты (возрастают при гипопаратиреозе);
- магний (при его дефиците активность паратгормона падает);
- витамин Д (гиповитаминоз не дает усваиваться кальцию);
- остеокальцин (снижен при повышенной функции желез).

Симптомы заболеваний паращитовидной железы
Паращитовидная железа – орган, который незамедлительно реагирует на любые отклонения в работе организма. Однако в большинстве случаев причиной отклонения уровня паратгормона в крови являются патологии фосфорно-кальциевого обмена в организме.
Распознать недуги паращитовидной железы можно по следующим признакам:
- Головным болям, головокружениям, слабости.
- Угнетению нервной системы.
- Хронической усталости и быстрой утомляемости.
- Нарушению аппетита и работы пищеварения.
- Повышенной нервной и мышечной возбудимости.
- Судорожным сокращениям из-за недостатка паратирина в крови.
Если проблему игнорировать и не предпринимать никаких действий, степень проявления симптомов будет только повышаться. Также из-за этого начинают страдать и другие органы и системы.
По этой причине при возникновении первых признаков патологии паращитовидной железы постарайтесь незамедлительно обратиться к лечащему специалисту за подробной диагностикой.
Физиология и биохимия
Значение П. ж. для организма заключается в секреции паратгормона (см.), к-рый вместе с кальцитонином (см.), тоже отчасти секретируемым П. ж., и витамином D обеспечивает поддержание оптимальной концентрации ионов кальция и фосфора в крови, внеклеточной жидкости и клетках, создавая тем самым условия для нормального роста, развития и функционирования костной части скелета и для нормального протекания ферментативных реакций, катализируемых Ca2+ -зависимыми ферментами, для нормального функционирования системы свертывания крови и т. д.
Основными органами-мишенями для паратгормона являются кости, почки и тонкая кишка, где он стимулирует всасывание кальция. В костях паратгормон активирует резорбтивные процессы, с этим его действием связано повышение содержания кальция в крови. Т. к. в почках паратгормон вызывает уменьшение реабсорбции фосфата в дистальных отделах нефрона, экскреция фосфата увеличивается, а содержание фосфата в крови заметно снижается. Фосфатурический эффект паратгормона служит контрбалансом для активного выведения из кости ионов Ca2+ и препятствует отложению фосфата кальция в мягких тканях. Другим почечным эффектом паратгорхмона является его способность повышать реабсорбцию кальция, вследствие чего уменьшается его экскреция с мочой. Однако стойкая гиперкальциемия повышает фильтрационную способность почек, приводя к полиурии и полидипсии. В то же время длительная гиперкальциемия способствует кальцификации органов и тканей.
Метаболизм паратгормона протекает в основном в печени и почках. Время биол, полужизни паратгормона в организме ок. 18 мин. Паратгормон полностью инактивируется в течение нескольких часов (в основном в почках) и быстро выводится из организма.
Регуляция секреции паратгормона в организме осуществляется по принципу обратной связи изменением концентрации кальция в крови (при снижении концентрации ионов Ca2+ выброс паратгормона в кровь увеличивается и наоборот). К механизмам контроля секреции паратгормона относится также контроль, осуществляемый изменением концентрации циркулирующих в крови двухвалентных катионов, в основном ионов Mg2+ и Ca2+, а также содержанием циклического 3′,5′-АМФ в самих П. ж. Введение в организм больших количеств магния значительно снижает секрецию паратгормона, что используется в клинике при нек-рых формах гиперпаратиреоза для блокады П. ж. р-ром сернокислой магнезии.
Заболевания
Все заболевания связаны с нарушением выработки паратгормона. Их уровень может быть избыточным или наоборот недостаточным.
Гиперпаратиреоз
Избыточное количество гормона называется гиперпаратиреоз. Такое состояние приводит к повышению доли кальция в крови и уменьшению в костной ткани. В запущенных случаях заболевания, может вызвать кому.
Симптомы:
- Депрессивные состояния
- Общая слабость
- Рвота
- Проблемы с почками
- Боли в суставах и костях
- Хрупкость скелета
- Ухудшение памяти
- Повышение артериального давления
Обычно для лечения требуется хирургическое вмешательство, но в ряде случаев приема курса витаминов достаточно для нормализации состояния.
Гипопаратиреоз
Недостаточная выработка гормона называется гипопаратиреоз. Приводит к снижению содержания кальция в крови и нарушению прохождения нервных импульсов.
Симптомы:
- раздражительность
- головные боли
- скачки настроения
- судороги
- ухудшение состояния кожи, волос и ногтей
- спазмы дыхания и различных мышц
- боли в мышцах
Гипопартериоз возникает при:
- травматизации паращитовидной железы
- воспалительные процессы
- продолжительном недостатке витамина D
- радиационном облучении
- нарушении абсорбции кальция в стенках кишечника
Лечение требуется консервативное, хирургическое вмешательство не показано. В целом заболевания паращитовидной железы хорошо поддаются лечению, если больной обратился к специалисту-эндокринологу сразу же после появления симптомов. Однако нужно заранее готовиться, что это процесс долгий, и требует соблюдения рекомендаций врача.
Прогноз жизни
Своевременное выполнение операции при аденоме паращитовидной железы является гарантом положительного прогноза жизни пациента.
На протяжении всего реабилитационного периода, являющегося довольно кратковременным, лечащий врач контролирует работу сердечной мышцы и уровень кальция в организме пациента.
Как правило, нормализация этого показателя в плазме крови происходит к исходу второго дня после хирургического вмешательства. Несвоевременное обращение за врачебной помощью чревато озлокачествлением аденомы и ухудшением прогноза жизни.
Риск послеоперационных рецидивов возникает в одном случае из двадцати.
Видеопередача про аденому паращитовидной железы:
Категория: Эндокринная система
Аденома паращитовидной железы — основные симптомы:
- Слабость
- Тошнота
- Учащенное сердцебиение
- Потеря аппетита
- Судороги
- Рвота
- Понос
- Потливость
- Сонливость
- Запор
- Нервозность
- Усталость
- Остеопороз
- Тревожность
- Расстройства мочеиспускания
- Расшатывание зубов
- Выпадение зубов
- Частые переломы
- Появление зоба
Аденома паращитовидной железы представляет собой небольшое доброкачественное образование размером от 1 до 5 см, которое может самостоятельно синтезировать паратгормон, вызывая у человека симптомы гиперкальциемии. Паращитовидные железы располагаются на задней поверхности щитовидки, и их основное назначение заключается в продуцировании паратиреоидного гормона, принимающего участие в кальциево-фосфорном обмене в организме. Аденома приводит к тому, что паратиреоидного гормона начинает вырабатываться больше, чем необходимо, что и обуславливает симптомы этого заболевания.
Чаще патология встречается у представительниц слабого пола, причём в возрасте 20–40 лет, и такая опухоль является доброкачественной, но в 2% случаев она имеет свойство к озлокачествлению, поэтому лечение такого заболевания обычно хирургическое. Диагностика такой патологии, как аденома паращитовидной железы – занятие трудное, ведь симптомы, которые вызывает болезнь, схожи с симптомами других болезней в организме, из-за чего врач не всегда может своевременно поставить диагноз. При своевременном лечении прогноз заболевания благоприятен, но если опухоль переродилась в раковую, прогноз существенно ухудшается (как и при любой другой раковой патологии).