Острый гломерулонефрит: как защититься от заболевания
Содержание:
Профилактика
Гломерулонефрит можно предотвратить, если соблюдать несколько эффективных профилактических мер. Вот основные из них:
- Заниматься активным хобби (особенно если ваша работа связана с длительным сидением).
- Отказаться или существенно ограничить употребление алкоголя и курение.
- Минимизировать употребление соленой пищи.
- Не допускать переохлаждение организма.
- Постоянный контроль сахара в крови (при сахарном диабете).
Гломерулонефрит – это прогрессирующее заболевание, течение которого можно остановить, если вовремя определить причину патологии. При этом общая картина весьма благоприятна: большинство случаев заканчивается полным выздоровлением (примерно у 30% случаев болезнь перетекает в хроническую стадию).
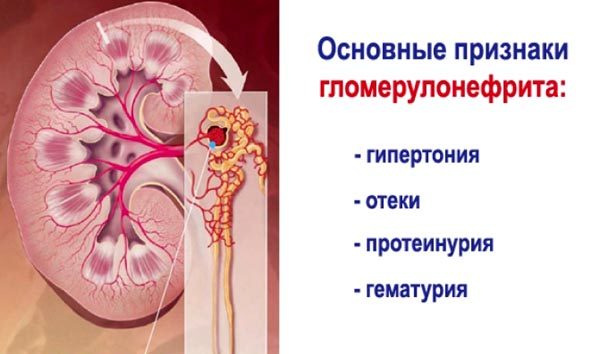
Патогенез основных симптомов при остром нефритическом синдроме
Отёки
Отёки — одно из основных проявлений ОНС — возникают у 60-80% больных. Степень выраженности может варьироваться в широких пределах: от отёков век по утрам до выраженной отёчности лица, голеней, передней брюшной стенки. Очень редко, но могут развиваться полостные отёки: гидроторакс, гидроперикард, асцит. За период нарастания отёков больные могут прибавить в весе 2-5 кг. Появление отёков происходит постепенно. Они плотные, малоподвижные.
Механизм формирования отёков:
- увеличение объёма циркулирующей крови в результате снижения клубочковой фильтрации — гиперволемия;
- задержка натрия и воды (гиперальдостеронизм, повышение секреции АДГ);
- повышенная сосудистая проницаемость в результате гиалурони- дазной активности стрептококка, выброса гистамина и активации калликреин-кининовой системы.
Образование периферических отёков можно рассматривать как компенсаторный механизм, так как часть жидкости из сосудисто-го русла перемещается в ткани, уменьшая гиперволемию, и это препятствует развитию осложнений. С депонированием жидкости может быть также связано увеличение печени и селезёнки. Отёки обычно легко купировать назначением бессолевой диеты и диуре-тических препаратов. Длительность отёков составляет 5-14 дней.
[], [], []
Артериальная гипертензия
Артериальная гипертензия — один из грозных симптомов острого гломерулонефрита (ОГН) — возникает у 60-70% больных. Больные жалуются на головную боль, тошноту, рвоту. Развитие артериальной гипертензии происходит быстро. С ней чаще всего связаны осложнения: эклампсия и острая сердечная недостаточность. Артериальная гипертензия носит систоло-диастолический характер, но с большим подъёмом систолического давления. Механизм артериальной гипертензии при ОНС:
- гиперволемия, т.е. увеличение объёма циркулирующей крови (ОЦК), происходит в связи с падением клубочковой фильтрации, задержкой воды и натрия;
- гораздо меньшую роль играет активация ренин-ангиотензин-альдостероновой системы.
В силу того, что основным механизмом развития артериальной гипертензии служит гиперволемия, она легко поддаётся лечению (бессолевая диета, диуретики), реже возникает необходимость в назначении антигипертензивных препаратов. Нельзя вводить препараты, увеличивающие ОЦК. Длительность гипертензионного синдрома — 7-14 дней.
[], [], [], [], []
Мочевой синдром
Олигурия — уменьшение нормального диуреза на 20-50% нормы. Возникает олигурия в связи с падением клубочковой фильтрации и повышенной реабсорбцией воды и натрия, развитием «антидиуреза» и повышением секреции АДГ. Относительная плотность мочи высокая. Олигурия возникает в первые дни заболевания и длится 3-7 дней.
Гематурия — одно из главных проявлений мочевого синдрома — возникает у 100% больных. Макрогематурию обнаруживают в начале заболевания у 60-80% больных, её выраженность постепенно уменьшается к 3-4-й неделе. У основной массы больных гематурия полностью прекращается к 8-10-й неделе, однако у некоторых микрогематурия остаётся в течение 6-12 мес.
Гематурия связана с повышенной проницаемостью БМ, её разрывами. В моче появляются дисморфичные эритроциты (изменённые, неправильной формы), что обусловлено их гломерулярным происхождением. Могут встречаться также эритроцитарные цилиндры.
Протеинурия — один из ведущих признаков поражения почек, во всех случаях необходимо установить суточную потерю белка. В норме она составляет 100-200 мг/сут. При ОНС суточная протеинурия колеблется в пределах от 1 до 2,5 г/сут. Белок, теряемый с мочой, плазменного происхождения и содержит мелкие и крупные белки, т.е. протеинурия неселективная. Ведущим механизмом протеинурии служат структурные изменения базальной мембраны (увеличение размеров пор, трещины) и функциональные изменения (потеря отрицательного заряда). Протеинурия постепенно уменьшается к 2-3-й неделе заболевания. Длительная протеинурия до 1,5-2 г/сут — плохой прогностический признак.
Лейкоцитурия при ОНС может возникать в первую неделю заболевания и имеет абактериальную природу. Она объясняется активным иммунным воспалением с привлечением на 1-2-й неделе в очаг воспаления нейтрофилов, лимфоцитов, моноцитов.
Цилиндрурия может присутствовать (30-60%) в начальном периоде. По своей структуре цилиндры — это тубулярный белок (уропротеин Тамма-Хорсфалла) с включением форменных элементов, эпителиальных клеток, детрита. При ОГН могут появлятся эритроцитарные, зернистые цилиндры.
Общие сведения
При гломерулонефрите происходит поражение гломерул – почечных клубочков. Чаще всего это происходит из-за инфекционного или воспалительного процесса, но на появление патологии могут влиять и другие причины.
Согласно статистическим данным, гломерулонефрит входит в тройку наиболее распространенных заболеваний почек, встречающихся у взрослых пациентов. Опасность заключается в том, что эта болезнь часто приводит к инвалидности по причине развития хронической почечной недостаточности, если вовремя не приступить к лечению.
При этом есть одна очень интересная закономерность. Применение эффективного антибактериального лечения позволяет снизить долю острого гломерулонефрита, но количество пациентов, чье заболевание переходит в хроническую форму, неуклонно растет. Такая ситуация объясняется некачественным питанием, а также ухудшением экологии.
Чаще всего диагностируется появление гломерулонефрита у взрослых пациентов до 40-50 лет. Но заболевание также встречается в детском возрасте. При этом мужчины страдают им намного чаще, чем женщины.
Уровень креатинина
Креатинин — это продукт, появляющийся вследствие энергетического обмена тканей организма, в том числе мышечной. Норма его содержания в организме зависит от пола, возраста, мышечной массы пациента, физической нагрузки и типа питания. Соответственно, у мужчины, который занимается спортом или работает на производстве, уровень креатинина будет выше, нежели у женщины или ребёнка.
Выводится креатинин почками, то есть, с мочой.
Анализ крови или мочи, нередко, назначают для проведения оценки работы почек, в целом и клубочковой фильтрации, в частности. Такого рода исследования позволяют обнаружить даже латентно протекающие патологии почек (хронические процессы и пр.), заболевания мышечной системы.
Определение уровня креатинина имеет важное значение при наличии хронического гломерулонефрита, позволяет выявить развитие ХПН (хронической почечной недостаточности) на ранних сроках. Для исследования подходит как кровь (биохимический анализ, проба Реберга), так и моча (проба Реберга)
Проба Реберга, или клиренс креатинина, необходима для более точного определения уровня креатинина в биологических жидкостях человека
Для исследования подходит как кровь (биохимический анализ, проба Реберга), так и моча (проба Реберга). Проба Реберга, или клиренс креатинина, необходима для более точного определения уровня креатинина в биологических жидкостях человека.
Креатинин не перерабатывается в организме, а выводится из него с мочой! Поэтому малейшие нарушения в работе фильтрационных систем (почки, печень) приводят к накоплению креатинина, который, по мере концентрирования, усугубляет протекание основного заболевания.
Увеличение уровня креатинина в крови, наблюдается при хроническом протекании гломерулонефрита. Подобная симптоматика может свидетельствовать о развитии ХПН. Очень высокий уровень креатинина (более 180 ммоль/л) говорит о необходимости принудительной очистки организма – процедуре гемодиализа.
Погрешностями, приводящими к недостоверному результату исследования, могут стать:
- Большое количество белка в рационе.
- Возраст.
- Физические нагрузки (в течение суток и/или, непосредственно, в день сдачи анализа).
- Недостаточное употребление жидкости и другое.
В связи с тем, что на достоверность исследования оказывают влияние различные факторы, разрабатываются более совершенные методы обследования. Одним из наиболее точных считается исследование белка Цистатина С (цистатин 3). По уровню данного белка в исследуемом биоматериале, можно с точностью определить нарушения в работе клубочковой фильтрации. На уровень Цистатина С не влияет пол, возраст, объём мышечной массы, наличие воспалительных реакций, тип питания или физической нагрузки, что является значительным преимуществом. Из минусов исследования – достаточно высокая цена.
К каким докторам обращаться, если у Вас гломерулонефрит
- Нефролог
- Уролог
В общем анализе мочи обнаруживают эритроцитурию, гиалиновые цилиндры, несколько реже — зернистые и эпителиальные, иногда — воскообразные. Лейкоцитурия не характерна и по своей выраженности заметно уступает эритроцитурии, не сопровождается бактериурией.
Протеинурия колеблется в значительном диапазоне, но у большинства больных не превышает 3 г в сутки.
Общий анализ крови выявляет некоторые особенности в зависимости от формы гломерулонефрита:
- при нефротическом синдроме с артериальной гипертензией и/или гематурией несколько уменьшается содержание гемоглобина и эритроцитов, как правило, увеличена СОЭ;
- иногда наблюдают умеренный лейкоцитоз, СОЭ нормализуется вместе с другими показателями периферической крови.
В ходе исследования функционального состояния почек в начале заболевания возможно кратковременное снижение клубочковой фильтрации и повышение уровня креатинина в крови, чаще при выраженном нефротическом синдроме. Подтвердить факт недавно перенесенной стрептококковой инфекции можно с помощью серологических тестов.
Иммунологическое исследование крови часто выявляет повышение содержания иммуноглобулинов и циркулирующих иммунных комплексов, иногда и ревматоидного фактора.
Диагностика острого гломерулонефрита происходит в случае появления характерной триады синдромов (мочевого с преобладанием эритроцитурии, отечного и гипертензивного) после перенесенной инфекции, особенно после тонзиллита и фарингита, даже если в анамнезе нет заболевания почек.
Значительно сложнее распознать острый гломерулонефрит с мочевым синдромом, но без гематурии и внепочечных симптомов. Поэтому для его ранней диагностики при заболеваниях, которые часто предшествуют возникновению острого нефрита, и в первые дни после них следует проводить исследование мочи. Выявления протеинурии и особенно эритроцитурии свидетельствует о возможности развития острого нефрита и требует дальнейшего наблюдения за такими больными для подтверждения диагноза.
Острый гломерулонефрит нужно дифференцировать прежде всего с обострением хронического гломерулонефрита в результате перенесенной инфекции или переохлаждения. Об обострении хронического гломерулонефрита свидетельствуют более глубокие нарушения функций почек и уменьшение их размеров по данным УЗИ и рентгенологических исследований. В сложных случаях диагноз может быть подтвержден только с помощью биопсии почки.
Присущая острому гломерулонефриту макрогематурия требует дифференциальной диагностики с аналогичным вариантом хронического гломерулонефрита, интерстициального нефрита, опухолью почки или мочевых путей, туберкулезом мочевых органов, а также мочекаменной болезнью:
- при интерстициальном нефрите изменения в моче часто появляются одновременно с инфекцией или на фоне лечения антибиотиками; артериальной гипертензии и отеков нет, относительная плотность мочи снижается; могут появиться кожная сыпь и другие признаки лекарственной аллергии;
- в отличие от рака почки острому гломерулонефриту часто предшествуют стрептококковая инфекция, переохлаждение, рядом с гематурией наблюдают протеинурию, циликдрурию; уточнить диагноз помогают рентгенорадиологический и ультразвуковой методы исследования;
- при дифференциальной диагностике с туберкулезом почек кроме данных инструментального обследования большое значение имеет наличие внепочечного туберкулеза в анамнезе и результатах бактериологического исследования мочи, посев ее на специальные среды, введение мочи гвинейской свинке;
- мочекаменная болезнь характеризуется приступами интенсивной боли в поясничной области с типичной иррадиацией, дизурией, иногда гематурией, повышением температуры тела, диспепсическими явлениями; эритроцитурия обычно не сопровождается протеинурией или она бывает незначительной (белково-эритроцитарная диссоциация), окончательно подтверждают диагноз данные рентгенологического, радиологического, ультразвукового исследований.
Этиология
Острый диффузный гломерулонефрит развивается чаще всего после стрептококковых инфекций — ангин, тонзиллитов, заболеваний верхних дыхательных путей, в странах с жарким климатом — после стрептококковых кожных заболеваний. Со стрептококковой инфекцией связывают возникновение нефрита после скарлатины, при подостром септическом эндокардите, ревматизме. Однако стрептококки не единственный этиологический фактор острого гломерулонефрита. Диффузный гломерулонефрит может развиваться после пневмоний, дифтерии, сыпного и брюшного тифов, бруцеллеза, малярии и многих других инфекций.
Клинический опыт и экспериментальные исследования свидетельствуют о возможности возникновения нефрита под влиянием вирусной инфекции, после введения вакцин и сыворотки (сывороточный вакцинный нефрит).
Наряду с инфекционными факторами важную роль в возникновении гломерулонефрита играет реактивность организма. Среди экзогенных воздействий, способствующих развитию острого нефрита, выделяется по своему значению охлаждение. Охлаждение вызывает рефлекторные нарушения кровоснабжения, меняет течение иммунологических реакций.
Гломерулонефрит у детей
Гломерулонефрит у детей – острое или хроническое воспаление почечных клубочков инфекционно-аллергической природы. Для острого гломерулонефрита у детей характерна триада синдромов: мочевой (олигурия, анурия, гематурия, протеинурия), отечный и гипертензивный; при хронических формах преобладает один из них или латентное течение.
Диагноз гломерулонефрита у детей основан на данных анамнеза, характерной клинической картине, лабораторных показателях, УЗИ и пункционной биопсии почек. В остром периоде гломерулонефрита у детей назначается постельный режим, диета, антибиотикотерапия, кортикостероиды, антикоагулянты, мочегонные, гипотензивные и иммуносупрессивные препараты.
Гломерулонефрит у детей – иммуно-воспалительное поражение клубочкового аппарата почек, приводящее к снижению их функции.
В педиатрии гломерулонефрит является одной из самых распространенных приобретенных патологий почек у детей, занимая второе место после инфекций мочевыводящих путей.
Большинство случаев гломерулонефрита регистрируется у детей дошкольного и младшего школьного возраста (3-9 лет), редкие эпизоды (менее 5%) – у детей первых 2-х лет жизни. У мальчиков гломерулонефрит возникает в 2 раза чаще, чем у девочек.
В основе развития гломерулонефрита у детей лежит инфекционная аллергия (образование и фиксация в почках циркулирующих иммунных комплексов) или аутоаллергия (выработка аутоантител), а также неиммунное повреждение органа вследствие развивающихся гемодинамических и метаболических нарушений. Помимо почечных клубочков в патологический процесс могут вовлекаться канальца и межуточная (интерстициальная) ткань. Гломерулонефрит у детей опасен риском развития хронической почечной недостаточности и ранней инвалидизации.
Классификация гломерулонефрита у детей
Гломерулонефрит у детей может быть первичным (самостоятельная нозологическая форма) и вторичным (возникающим на фоне другой патологии), с установленной (бактериальной, вирусной, паразитарной) и с неустановленной этиологией, иммунологически обусловленный (иммунокомплексный и антительный) и иммунологически необусловленный. Клиническое течение гломерулонефрита у детей подразделяют на острое, подострое и хроническое.
По распространенности поражения выделяют диффузный и очаговый гломерулонефрит у детей; по локализации патологического процесса – интракапиллярный (в сосудистом клубочке) и экстракапиллярный (в полости капсулы клубочка); по характеру воспаления — экссудативный, пролиферативный и смешанный.
Хронический гломерулонефрит у детей включает несколько морфологических форм: незначительные гломерулярные нарушения; фокально-сегментарный, мембранозный, мезангиопролиферативный и мезангиокапиллярный гломерулонефрит; IgA-нефрит (болезнь болезнь Берже). По ведущим проявлениям различают латентную, гематурическую, нефротическую, гипертоническую и смешанную клинические формы гломерулонефрита у детей.
Прогноз и профилактика гломерулонефрита у детей
При адекватном лечении острый гломерулонефрит у детей в большинстве случаев заканчивается выздоровлением. В 1-2% случаев гломерулонефрит у детей переходит в хроническую форму, в редких случаях возможен летальный исход.
При остром гломерулонефрите у детей возможно развитие серьезных осложнений: острой почечной недостаточности, кровоизлияний в головной мозг, нефротической энцефалопатии, уремии и сердечной недостаточности, представляющих угрозу для жизни. Хронический гломерулонефрит у детей сопровождается сморщиванием почек и снижением почечных функций с развитием ХПН.
Профилактика гломерулонефрита у детей заключается в своевременной диагностике и лечении стрептококковой инфекции, аллергических заболеваний, санации хронических очагов в носоглотке и полости рта.
Клинические проявления
Гломерулонефрит – это заболевание почек, протекающее в подавляющем числе клинических случаев на фоне слабовыраженной симптоматики. Характерной особенностью недуга является двустороннее развитие, то есть, происходит поражение обеих почек одновременно. Клинические проявления гломерулонефрита могут существенно варьироваться в зависимости от стадии развития воспалительных процессов, причины возникновения, а также формы недуга.
Острая форма
Острый гломерулонефрит является обычно следствием поражения организма вирусными агентами. Проявление первых основных симптомов происходит на пятые – десятые сутки с момента проникновения в организм инфекции. К типичным для данного вида гломерулонефрита симптомам относят:
- Моча приобретает характерный красноватый оттенок, возможно появление в порциях урины кровянистых прожилок или сгустков.
- Существенно уменьшаются разовые порции отделяемой урины, при совершении акта мочеиспускания возможно появление болезненных ощущений.
- На фоне острого гломерулонефрита нередко наблюдается повышенная температура тела.
- Затрудненное дыхание, одышка. В тяжелых случаях острый гломерулонефрит может сопровождаться приступами удушья, а также отечностью легких.
- Ввиду задержки в организме жидкости, недуг сопровождается появлением отечностей.
- Также задержка воды в организме при остром гломерулонефрите чревата стремительным набором избыточной массы тела – порядка десяти – двадцати килограммов за семь – десять дней.
- Болевой синдром, возникающий в области нижней части спины.
Одной из главных особенностей острого гломерулонефрита является следующее: данная форма заболевания протекает преимущественно на фоне триады симптомов, к числу которых относятся отечная, гипертония, а также мочевая. По мере угасания острых воспалительных процессов и выздоровления или хронизации заболевания почек, симптомы гломерулонефрита приобретают менее выраженный характер.
Хроническая форма
Хронический гломерулонефрит является следствием не проведенного своевременно лечения острой формы недуга, и характеризуется чередованием длительных стадий ремиссии и кратковременных периодов обострения. На протяжении фазы обострения больного беспокоят признаки гломерулонефрита, являющиеся характерными для обострения заболевания.
Нефротический вариант
Помимо приведенных выше форм иммуновоспалительного заболевания почек принято также выделять нефротический гломерулонефрит, симптомы и лечение которого имеют существенные отличия от иных подвидов. Данная форма болезни характеризуется тяжелыми поражениями почек, нередко приводит к внезапному развитию острой почечной недостаточности. Симптомы гломерулонефрита, отнесенного к группе нефротических, проявляются особенно интенсивно:
- Дефицит белка в организме, спровоцированный выделением данного вещества вместе с мочой.
- Выраженные отечности тканей, обусловленные задержкой жидкости в слоях подкожной клетчатки.
- Приступы одышки, удушья, а также затрудненное дыхание даже на фоне незначительных физических нагрузок.
- Выраженный болевой синдром в области нижней части спины.
- Повышение температуры тела.
- Появление в отделяемой урине сгустков или прожилок гемолимфы.
Необходимо знать относительно нефротического гломерулонефрита, что такое заболевание необходимо лечить как можно скорее. Отсутствие терапии и своевременно принятых мер может привести к крайне тяжелым для больного последствиям, вплоть до наступления летального исхода. Обусловлено это тем, что независимо от причин возникновения, при гломерулонефрите поражаются клубочки почек, нарушение деятельности которых чревато общей интоксикацией организма и нарушением кровотока.
Симптомы по форме заболевания
Для каждой формы гломерулонефрита характерны свои признаки и симптоматика. Острая стадия протекает по-разному: у одних пациентов присутствует яркая симптоматика, у других она есть, но не такая интенсивная. К основным признакам относятся:
- отеки;
- общая слабость, лихорадочное состояние;
- сильная жажда;
- повышенное АД;
- кровь в моче.
Эта стадия формируется в течение трех недель с момента проникновения инфекции. Особенность острого гломерулонефрита у детей в том, что он часто приводит к выздоровлению, тогда как у взрослых, острая форма выражена ярче, переходя в хроническое течение (без должного лечения).
Хроническая форма гломерулонефрита характеризуется отмиранием почечных клубочков, которые замещаются соединительной тканью.
Если медикаментозной терапией не удается избавиться от воспалительного процесса, то ситуация может ухудшиться из-за различных осложнений. При этом если запустить течение хронического гломерулонефрита, то почки станут сморщенными на поздних стадиях этого процесса, т.е. возникает реальная опасность для жизни, если не начать терапию.
Причины
Поскольку существует несколько вариантов болезни, их природа (этиология) может быть различной. Острый диффузный гломерулонефрит может возникнуть как вследствие аутоиммунной аллергической реакции, так и в результате инфекционного поражения организма.
Таким образом, причинами заболевания могут выступать:
- Стрептококковые инфекции (основной фактор влияния);
- Другие инфекционные агенты (стафилококки, возбудители бруцеллеза, малярии);
- Иммунные аллергические реакции, вызванные введением сывороток и вакцин, индивидуальной непереносимостью лекарственных препаратов или химических веществ;
- Укусы насекомых, пыльца растений;
- Переохлаждение организма;
- Генетическая предрасположенность.
Острый диффузный гломерулонефрит может явиться осложнением тонзиллита, скарлатины, других инфекций дыхательных путей. В странах с жарким климатом заболеванию предшествуют кожные инфекции стрептококкового типа. Острый гломерулонефрит может также развиться после воспаления лёгких, а также длительного пребывания во влажной среде.
Длительное влияние холодового фактора (например, при работе на огороде или дачном участке в весенне-осенний период) вызывает рефлекторные нарушения почечного кровоснабжения и изменение иммунного статуса организма. Симптомы заболевания могут проявиться после длительного латентного периода, во время которого в организме образуются антитела к вирусам и бактериям. Взаимодействие антител с капиллярами клубочков почек вызывает локальный васкулит — так возникает острый гломерулонефрит.
Лечение болезни следует начинать сразу после обнаружения её первых признаков.