Опухли половые губы: причины, лечение, профилактика
Содержание:
- Вероятные заболевания
- Вид лечения в зависимости от заболевания
- Основные принципы, вызывающие припухлость
- Отек половых губ, причины и лечение
- Причины и симптомы
- Почему болят и опухают половые губы
- Рекомендации гинекологов
- Меры профилактики
- Опухают половые губы
- Развитие аденомиоза
- Лечение другими медикаментами
- Новообразования
- Причины возникновения
Вероятные заболевания
Половые губы анатомически делят на 2 группы — большие и малые. В зависимости от того, какие из них подверглись отечности, подозревают патологию. При опухании малых вероятны следующие проблемы:
- Одна или обе части детородного органа могут распухнуть в результате бартолинита. Это воспаление, затрагивающее бартолиновую железу, нередко протекает с образованием гнойника, гиперемии эпидермального слоя. Поверхность становится болезненной, провоцирует выраженный дискомфорт. При осложнении патологии вероятно появление кисты или абсцесса.
- Еще одна распространенная причина — вульвовагинит. Провокаторами являются механическое раздражение, например, при половом акте, и недостаточная гигиена органа. Одновременно с отечностью присутствует выраженный зуд.
- Если отекла внутренняя поверхность, одновременно с этим признаком присутствуют зловонные выделения, акт опорожнения мочевого пузыря сопровождается болью. Диагностируется вагинит или вульвит.
- Кандидоз сопровождается образованием белого налета на слизистой, зудом, выделениями, напоминающими консистенцией творожную массу, неприятным ароматом.
- Застой крови в венозных сосудах, расположенных в зоне промежности, также способен привести к отечности тканей. Часто этим нарушением страдают беременные женщины, у которых рост плода вызывает сдавливание кровотока.
Причины того, почему отекают большие половые губы:
- Контактный дерматит. Распуханию подвергаются участки, соприкасающиеся с раздражителем.
- Аллергическая реакция. В этом случае негативный симптом возникает на любом участке. Провокаторами становятся косметические средства, фармакологические препараты.
- Бактериальная инфекция. На поверхности промежности всегда присутствуют патогенные агенты. При незначительном травмировании, царапине, сниженном иммунитете они легко проникают в кожу, вызывая воспаление тканей.
- Генитальный герпес. Инфицирование приводит к появлению пузырчатой сыпи, отечности.
- Рак вульвы. В этом случае опухоль развивается на пораженном участке правой либо левой губы. По статистике, большие губы страдают онкологией в 7 раз чаще.
- Если поверхность вздулась и на ней появилась окрашенная в красный цвет язва, а боли и жжения нет, речь идет о венерическом заболевании — сифилисе.
Вид лечения в зависимости от заболевания
Если патологическое состояние спровоцировано физиологическими факторами, в терапии нет необходимости. Достаточно просто устранить причину. Когда отек возник в результате воспаления и проникновения инфекции, врач подбирает лечение индивидуально в зависимости от вида заболевания.
Вульводиния развивается из-за увеличения посылаемых сигналов в головной мозг из местных нервных окончаний. Это обусловлено воспалением полового нерва. Лечением патологии занимается не только гинеколог, но и невролог, психолог. Для устранения заболевания применяют:
- диету для уменьшения оксалатов в урине;
- гимнастику Кегеля для укрепления мышц таза, избавления от спазмов;
- ванночки;
- антигистаминные препараты (при подозрении на аллергическую реакцию);
- противовоспалительные средства, анальгетики;
- антидепрессанты.
При диагностировании бартолинита лечение необходимо начинать сразу же. Терапия нацелена на:
- устранение болевого синдрома и интоксикации в очаге поражения;
- предотвращение возникновения абсцесса;
- профилактику образования кисты.
Пациентке назначаются антибиотики, противовоспалительные и жаропонижающие препараты, физиотерапия. Для устранения симптоматических проявлений рекомендуются:
Пациентке назначаются антибиотики, противовоспалительные и жаропонижающие препараты, физиотерапия
- опрыскивание половых органов антисептическими средствами;
- медикаменты, устраняющие процесс воспаления;
- обезболивающие;
- местные средства для улучшения циркуляции кровяной жидкости, для ускорения рассасывания гноя.
При диагностировании молочницы на время лечения нужно отказаться от сексуальных контактов. Выписываются следующие медикаменты:
- Натамицин (Пимафуцин): применяется даже в отношении беременных;
- Нистатин (вагинальные свечи, таблетки): имеют малую грибковую активность, назначаются в составе комплексной терапии;
- Миконазол: быстро устраняет патологическое состояние (на лечение уходит около одной недели);
- Клотримазол (мазь, свечи, вагинальные таблетки): выписываются на начальных стадиях кандидоза или совместно с пероральными медикаментами;
- Флуконазол: при остром проявлении клинической картины достаточно приема одной таблетки 150 мг, при тяжелом течение патологического состояния назначается прием трех таблеток в неделю;
- Кетоконазол (препарат нового поколения, производится в виде таблеток, мази): терапия хронической формы занимает десять дней, острой — пять суток.
Лечение вульвовагинита направлено на устранение заболевания, которое его вызвало:
- при аллергической форме недуга нужно устранить воздействие провокатора патологического состояния, пройти курс противоаллергических препаратов;
- кандидозный вульвовагинит лечится, как и молочница (описано ранее);
- для устранения бактериального вагинита применяют Метронидазол, Клиндамицин, Тержинан, Полижинакс и прочее;
- при герпесной форме выписываются Зовиракс, Ацикловир, Валацикловир, Ларифан, Неовир;
- при трихомонадном вульвовагините используют Метронидазол, Тинидазол.
При вульвите, так же как и при вульвовагините, необходимо устранить сопутствующий недуг. Это может быть сахарный диабет, воспалительные процессы в органах малого таза. При заболевании проводят патогенетическое воздействие на очаг поражения.
Если отечность половых губ спровоцирована каким-то заболеванием, заниматься самолечением опасно. Это может привести к тяжелым осложнениям, которые в дальнейшем намного сложнее поддаются терапевтическим мероприятиям. При возникновении неприятной симптоматики нужно сразу обратиться к гинекологу. Только он сможет после диагностики назначить безопасное и правильное лечение.
Основные принципы, вызывающие припухлость
Причины и факторы опухания половых губ кроются в различных гинекологических заболеваниях. К перечисленной ранее клинической картине добавляются симптомы:
 Причины и факторы опухания половых губ кроются в различных гинекологических заболеваниях
Причины и факторы опухания половых губ кроются в различных гинекологических заболеваниях
- сухость эпидермиса в гениталиях, высыпания;
- болезненные ощущения при движении, в спокойном состоянии;
- утомляемость, вялость, ухудшение самочувствия;
- прощупывание уплотнений.
Если возникли опухоли, половые губы болят, появились жжение и зуд, остальные перечисленные симптомы, нужно обратиться в медицинское учреждение за помощью. Самолечение нежелательно. Это исказит клиническую картину, из-за чего будут затруднены постановка точного диагноза и назначение адекватной терапии.
Аллергия и вульводиния
Аллергическая реакция провоцируется синтетическим нижним бельем, постельными принадлежностями из некачественного материала, средствами для интимной гигиены. Патологию вызывают порошок, мыло, кондиционер, оставшиеся на одежде после стирки.
Вульводиния развивается на фоне вагинального кандидоза хронического характера или когда девушка проходит длительный курс лечения медикаментами из антибактериальной группы. При этом патологическом состоянии возникают тупые, ноющие, зудящие боли в области вульвы. Это существенно ухудшает интимную жизнь.
Бартолинит
Это заболевание затрагивает бартолиновую железу: в нее проникают болезнетворные микроорганизмы, провоцирующие развитие воспалительного процесса. Орган расположен рядом с половыми губами, поэтому они отекают и припухают.
Через какое-то время начинает образовываться гной. Спровоцировать патологию может и киста, образовавшаяся в железе. К отечности добавляется гиперемия эпидермиса рядом с выходом протока. Возникает сильная боль при интимном контакте, ходьбе. Гнойный процесс вызывает увеличение температуры. Если начать лечить недуг на начальных этапах развития, исход будет благоприятным. Если не предпринять никаких терапевтических мер, произойдет абсцесс.
Кандидоз
В народе это заболевание называют молочницей. Отечность наблюдается на поздних этапах развития грибкового поражения. Дополнительно к припухлости добавляются белые, творожистые выделения с кисловатым “ароматом”. Возникает зудящее ощущение, гиперемия, раздражение. Если кожа чувствительная, может появиться боль при прикосновении к интимной зоне.
Провоцируется патологическое состояние дрожжеподобным грибком Candida. Он всегда присутствует во влагалище. Когда он начинает активно размножаться и распространяться, появляется кандидоз.
 Провоцируется патологическое состояние дрожжеподобным грибком Candida
Провоцируется патологическое состояние дрожжеподобным грибком Candida
Вульвовагинит и вульвит
Вульвит — воспалительный процесс в наружных половых органах. Недуг провоцируется недостатком интимной гигиены, абортами, беспорядочными связями, травмированием различного характера. Воспаление сопровождается болезненностью при мочевыведении, выделениями зеленовато-желтого цвета с неприятным “ароматом”. Кожа чешется.
Отек половых губ, причины и лечение
Половые губы защищают влагалище от агрессивного воздействия окружающей среды. Их патологическое состояние зачастую пугает женщину. Прежде чем переживать, нужно разобраться, почему опухают малые и большие половые губы. Это не всегда свидетельствует о развитии заболеваний. Оно бывает обусловлено физиологическими факторами.
Симптомы, при которых не стоит беспокоиться
Отечность малых и больших половых губ бывает спровоцирована следующими физиологическими факторами:
- недостаток личной гигиены;
- остаток сильного возбуждения после сексуального акта;
- ношение тесных, синтетических трусиков;
- ожидание появления на свет ребенка;
- травмы, полученные при родах.
Данные факторы сопровождаются дополнительной клинической картиной:
- зуд и жжение;
- дискомфорт в гениталиях при походах в туалет, трении с одеждой, сексе;
- специфические выделения с необычными “ароматом” и оттенком;
- гиперемия.
Физиологические причины припухлости не представляют опасности. В специальной терапии нет необходимости. Достаточно просто устранить фактор, спровоцировавший патологию и оно пройдет самостоятельно. Однако перечисленная клиническая картина зачастую сопровождает и заболевания. Поэтому при ее возникновении желательно записаться к гинекологу для диагностики.
Аллергия и вульводиния
Аллергическая реакция провоцируется синтетическим нижним бельем, постельными принадлежностями из некачественного материала, средствами для интимной гигиены. Патологию вызывают порошок, мыло, кондиционер, оставшиеся на одежде после стирки.
Вульводиния развивается на фоне вагинального кандидоза хронического характера или когда девушка проходит длительный курс лечения медикаментами из антибактериальной группы. При этом патологическом состоянии возникают тупые, ноющие, зудящие боли в области вульвы. Это существенно ухудшает интимную жизнь.
Вульвовагинит и вульвит
Вульвит — воспалительный процесс в наружных половых органах. Недуг провоцируется недостатком интимной гигиены, абортами, беспорядочными связями, травмированием различного характера. Воспаление сопровождается болезненностью при мочевыведении, выделениями зеленовато-желтого цвета с неприятным “ароматом”. Кожа чешется.
Вульвовагинит — воспалительное поражение в тканях половых губ. К отечности прибавляется сильный зуд, дискомфортное ощущение. Заболевание возникает из-за раздражения, спровоцированного внешними факторами (например, при трении с одеждой), при невыполнении требований гигиены.
Опухли и чешутся половые губы: причины и лечение зуда и отека влагалища
Покраснение и зуд в интимной зоне – проблема, с которой сталкиваются многие женщины
Очень важно в таком случае выяснить, почему появилась сыпь, или опухло и чешется влагалище
Ведь причиной может быть серьезное инфекционное заболевание. Паниковать не стоит, потому что одинаковые симптомы появляются и при совсем безобидных факторах, но и самолечением заниматься нельзя.
Нужна профессиональная диагностика.
Непатологические причины отека и зуда половых губ
Образ жизни, привычки, предпочтение определенных блюд могут вызывать зуд и набухание в интимной зоне. Эти причины не опасны, если их выявить вовремя и устранить.
Раздражение после бритья и эпиляции
Появление зуда может быть спровоцировано неправильно выполненной депиляцией. Перед удалением волос надо хорошо распарить кожу, нанести гель, сбривать волосы по направлению роста. Потом можно удалить оставшиеся «пеньки», двигаясь в обратную сторону. После процедуры следует нанести успокаивающий лосьон.
Причины и симптомы
Почему чешутся половые губы? Зуд в промежности у женщин может стать одним из множества симптомов гинекологических заболеваний. Часто болезни носят патологический характер с последующими осложнениями или проявляются слабой реакцией на аллерген.
Заболевания, сопровождающиеся зудом в промежности таковы:
- ИППП (инфекции, передающиеся половым путем). Существует большое количество болезней, которые передаются человеку при сексуальном контакте. К ним относятся:
- Вагинальный кандидоз. В народе называют «молочницей». Это грибковое заболевание, вызываемое дрожжеподобными грибами рода При этом сильно чешутся большие и малые губы, появляется отечность, покраснения, обильные выделения из влагалища, высыпания и пр. Женщины при беременности чаще сталкиваются с молочницей, по причине изменения гормонального фона;
- Генитальный герпес. Вирусное заболевание, которое появляется по причине проникновения в организм двух типов вируса простого герпеса: тип 1 (HSV-1) и тип 2 (HSV-2). Первоначальными симптомами являются: болезненность при прикосновении к органам, сильное жжение и припухлость;
- Трихомониаз. Быстро распространяющаяся патология органов мочеполовой системы. Возбудителем является влагалищная трихомонада. Появляется гиперемия наружных органов, чешутся пол. губы, жжение, боли при мочеиспускании, обильные пенистые выделения и др.;
- Гонорея. Тяжелое инфекционное состояние, поражающее слизистые оболочки половых органов. Вызывается грамотрицательным диплококком – гонококком. Сопровождается сильным и выраженным зудом, обильными влагалищными выделениями с примесью крови и гноя;
- Сифилис. Венерическая инфекционная болезнь системного характера, поражающая слизистые и кожу внутренних и наружных органов. У женщины невыносимо зудят большие и малые половые губы, вульва, клитор, и большие вестибулярные железы (Бартолиновы железы).
- Онкологические заболевания. Некоторые болезни, провоцирующие появление злокачественных или доброкачественных новообразований вызывают неприятные ощущения в области промежности у женщин. К таковым относятся:
- Лейкоплакия. Характерно поражение слизистых, выстланных переходным или многослойным плоским эпителием и ороговение покровного эпителия;
- Крауроз вульвы. Это предраковое заболевание, поражающее наружные половые органы. Характеризуется дистрофическими, атрофическими и склеротическими изменениями кожных покровов органов. Наиболее подверженными этой патологии женщины во время климакса или после наступления менопаузы. Жалобы пациенток – сухость кожи наружных органов и зуд.
Если у женщины чешутся малые половые губы, то это признак нейродермита. Из-за зуда и сопутствующего расчесывания, кожа вокруг ануса и губ утолщается, появляются очаговые красные высыпания. Усиление симптомов происходит обычно вечером и перед сном, что доставляет массу неудобств.
Стоит помнить, что к возникновению патологий подвержены и дети. Если у девочки появились странные симптомы, она ощущает жжение и зуд, то родителям в срочном порядке нужно отвести ребенка к врачу. Чем раньше будет выявлена причина, тем удачней она нейтрализуется.
При малейших нарушениях в состоянии женского здоровья необходимо обратиться к гинекологу для последующего обследования. В случае выявления серьезного гинекологического заболевания следует начинать лечение.
Почему болят и опухают половые губы
Внутренние и внешние половые органы женщины при беременности меняются. Если не наблюдается других патологических симптомов, отечность считается физиологической и безопасной.
Причины, по которым происходят увеличение и дискомфорт в области промежности:
- Нарушение кровообращения в малом тазу из-за увеличения матки и давления на все органы мочеполовой системы.
- Подготовка организма к родам, отложение жира в половых губах.
- Нарушение гормонального фона.
После родов данная особенность постепенно пропадает, и размер детородных органов приходит в норму.
Также на последних месяцах беременности может развиваться поздний токсикоз. Из-за него отекают не только ноги и лицо, но и все тело. Данное состояние нельзя игнорировать, так как оно является угрозой для матери и ребенка.
Вульвовагинит
Патологическое набухание половых губ возникает по причине воспалительного процесса. Оно возникает в случае запущенного инфекционного заболевания во влагалище. Спровоцировать такие изменения может заселение гонококков, стрептококков, хламидий, различных грибков и кишечной палочки.
Вульвовагинит возникает у женщины во время беременности и чаще имеет хронический характер. В данном случае, симптомы постоянно возвращаются и могут беспокоить практически каждый месяц. Поэтому если у вас появилась отечность и покраснение в промежной области, а из влагалища начались выделения серозно-гнойного цвета, необходимо срочно обратиться к врачу.
Бартолинит
При закупоривании бартолиновой железы, которая находится у основания половых губ, начинается воспалительный процесс. Бартолинит может развиваться из-за микробов или из-за запущенного инфекционного процесса в органах мочеполовой системы.
В железах постоянно накапливается слизь, что приводит к увеличению и утолщению больших губ. Чаще всего наблюдается ассиметричная форма заболевания. Запущенный процесс переходит в абсцесс тканей или на месте желез образуются кисты.
При опухании половых губ у беременной наблюдается появление уплотнений и боли местного характера. Дискомфорт усиливается во время полового акта и при мочеиспускании.
Генитальный герпес
Если у женщины в крови присутствует вирус герпеса, то во время беременности может наблюдаться рецидив. Это связано с тем, что в данный период резко снижается иммунитет.
Увеличение половых губ во время беременности сопровождается зудом и сыпью в виде мелких пузырьков. Кроме внешних проявлений наблюдается поражение слизистой влагалища, появление на тканях язв.
Генитальный герпес является очень серьезным заболеванием, которое может привести к нарушениям развития плода, выкидышу, преждевременным родам и даже в некоторых случаях приводит к гибели ребёнка. Также заражение может произойти во время родоразрешения.
Венозный варикоз
При увеличении внешних половых органов во время беременности и появлении синюшного оттенка диагностируют варикоз. Чаще всего данное заболевание развивается на последнем триместре и является следствием повышенной нагрузки на органы малого таза и нарушением в них кровообращения.
Женщина ощущает дискомфорт и тяжесть после длительного стояния или сидения, в области промежности чувствуется покалывание. Также наблюдается опухание ног и появление на них венозной сеточки.
Если заболевание протекает в тяжелой форме, может быть назначено кесарево сечение. Женщине необходимо носить специальное компрессионное белье, делать лечебную гимнастику, пользоваться мазями для улучшения кровообращения.
Другие причины
Отечность половых губ может быть не только из-за инфекционных и воспалительных процессов во влагалище. Данный симптом также является признаком сахарного диабета, почечной и печеночной недостаточности, заболеваниях желудочно-кишечного тракта.
Выделяют следующие факторы, провоцирующие увеличение детородных органов:
- аллергическая реакция на синтетическое белье или ежедневные прокладки;
- отсутствие или нарушение правил интимной гигиены;
- нарушение микрофлоры влагалища;
- травмы половых органов;
- стресс и нервное расстройство, психическое перенапряжение.
Для устранения отечности, особенно если половые губы начали болеть, необходимо обратиться к врачу и пройти обследование-диагностику на наличия венерических заболеваний или других хронических патологий. Если до беременности у женщины наблюдалось варикозное расширение вен, рекомендуется консультация флеболога. При склонности к аллергии необходимо исключить из рациона цитрусовые, копчености, маринады, кофе и шоколад, а также носить белье из натуральных тканей.
Рекомендации гинекологов
С отеком половых губ может столкнуться любая женщина, и если он не спадает в течение 12 часов, то необходимо бить тревогу и обращаться к врачу.
Для профилактики данного состояния нужно придерживаться следующих рекомендаций гинекологов:
- соблюдать гигиену;
- пользоваться только своими чистыми одноразовыми станками;
- ежедневно менять нижнее белье;
- исключить незащищенный половой контакт с малознакомым человеком;
- отказаться от абортов;
- придерживаться здорового питания;
- при сухом влагалище перед сексуальном контакте, использовать специальные смазки;
- своевременно посещать профилактические осмотры у гинеколога.
Меры профилактики
Чтобы не пришлось лечить опухлость половых губ, достаточно тщательно придерживаться некоторых правил:
- Не пренебрегать ежедневными подмываниями.
- Использовать вместо тампонов классические прокладки.
- Не выполнять спринцевания, если на то нет указаний доктора.
- Носить трусы из хлопчатобумажной ткани, не натирающие область промежности.
- После посещения туалета подтираться бумагой в направлении от лобка назад.
- Для ухода покупать качественную продукцию с минимальным содержанием ароматизаторов.
- Практиковать защищенный секс.
- Периодически по совету врача пропивать пребиотики для поддержания оптимального уровня микрофлоры в кишечнике.
- Не лечиться самостоятельно антибактериальными средствами.
Если постоянно придерживаться этих правил, риски раздражения, а также инфицирования половых губ резко снижаются.
Опухают половые губы
Некоторые женщины иногда замечают, что у них опухли губы половые.
Такое состояние считается достаточно распространенным, но при этом большинство представительниц прекрасного пола не видят в нем какой-либо опасности, и поэтому не обращаются за квалифицированной помощью.
Провоцирующими факторами того, что появился отек половых губ, может выступать широкий ряд причин, которые подразделяют на физиологические и патологические.
Стоит отметить, что в определенных ситуациях, когда после секса опухли половые губы, девушки могут еще чувствовать зуд, жжение и болевой синдром, кожные покровы становятся гиперемированными, из влагалища появляются нетипичные выделения. В этом случае обязательно необходимо посетить гинеколога, который проведет тщательный осмотр и сможет установить причину возникновения такого состояния.
Сопутствующие симптомы
Вне зависимости от того, по какой причине половые губы набухли, данный признак не будет единственным в клинической картине. Сопутствующие симптомы могут быть также следующими:
- Наличие зуда и жжения различной степени выраженности;
- Чувство боли, которое может появляться как в состоянии покоя, так и после интимной близости, либо контакта кожи с бельем, во время сидения или ходьбы;
- Нетипичные выделения из влагалища, которые могут иметь неестественный цвет и неприятный запах;
- При герпетическом поражении будет отмечаться появление сухости кожных покровов, возникновение на губах пузырьков, заполненных жидкостью;
- Кроме того что припухли половые губы, их кожные покровы будут сильно покрасневшими;
- Женщина будет чувствовать ослабление физической активности, появится общая слабость и быстрая утомляемость;
- В области наружных половых органов имеется ощутимый дискомфорт;
- Будут образовываться уплотнения, которые можно прощупать в процессе пальпации.
Если появился зуд половых органов и отек, а также к ним присоединился один или несколько симптомов, которые были описаны выше, девушке не стоит затягивать с визитом к гинекологу. Категорически не допускается заниматься самолечением, поскольку это может скрыть симптоматику и смазать клиническую картину, что затруднит постановку диагноза и разработку тактики лечения.
Профилактика
Если у женщины периодически бывает опухание половых губ, тогда ей необходимо придерживаться простых правил профилактики, которые помогут снизить вероятность возникновения данного симптома:
- Не пренебрегать, а также не усердствовать во время гигиенических процедур интимных органов;
- Носить белье из натуральных материалов, подходящего размера, и выполнять регулярно его смену каждый день;
- Стоит исключить из рациона продукты с повышенным уровнем аллергенности. Необходимо сделать питание максимально правильным, полезным и сбалансированным;
- При выполнении интимных гигиенических процедур необходимо использовать специальные средства, регулирующие уровень кислотности и не убивающие полезную микрофлору влагалища, например Лактацид;
- Использовать при половом контакте специальные смазки, которые будут предупреждать повышенную сухость и раздражение влагалища, вступать в интимную близость, с новым партнером, только используя барьерные средства контрацепции;
- При удалении волосяного покрова нужно использовать либо специальные приборы, либо брать бритву с новым, острым лезвием.
- Необходимо регулярно посещать гинеколога, а также своевременно проводить лечение сопутствующих патологий.
Если половые губы опухли, что делать расскажет ведущий гинеколог. Прогноз выздоровления всегда напрямую зависит от причины возникновения симптома, а также от качества проведенного лечения.
Когда провоцирующим фактором выступает физиология, то прогноз благоприятный, если у женщины отсутствует прочая симптоматика.
Однако когда набухание половых губ связано с каким-либо заболеванием, все будет зависеть лишь от того, насколько точно врач поставил диагноз, и следовала ли женщина его рекомендациям в процессе лечения.
Если неприятные ощущения беспокоят длительно время, нужно обязательно записаться к гинекологу.
Развитие аденомиоза
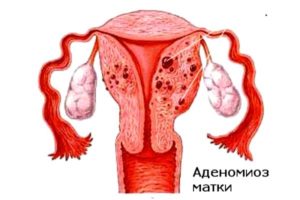
Еще до наступления климактерического периода в жизни женщины, в ее организме может начаться процесс прорастания тканей эндометрия в глубокие слои матки. Данный процесс может начать развиваться и с наступлением периода пременопаузы. Это является гормонозависимой патологией. Поэтому к наступлению момента последних менструальных выделений, количество гормонов становится нестабильным, что может послужить причиной развития аденомиоза матки.
Проявляется данная патология возникновением следующей симптоматики:
- кровотечения;
- боли в нижней части живота;
- обострение всех признаков климактерического периода.
В таких ситуациях женщины должны пройти курс лечения гормональной терапии, включающей прием эстраген-гестагенных препаратов, которые должны тщательно подбираться специалистами. Перед началом лечения и спустя три месяца после выздоровления необходимо также пройти ультразвуковое обследование.
Если лечение не даст видимых результатов, то это может послужить основанием для удаления матки в целях предупреждения развития раковой опухоли.
Лечение другими медикаментами
При опухлых половых губах назначается антисептик. Чаще используются мази локального применения либо настойки. Если женщине назначили Бетадин, тогда его рекомендуется наносить маленьким слоем на больное место. Манипуляция проводится 2-3 раза на протяжении дня. Специалисты разрешают накладывать на мазь повязку либо пользоваться гигиенической прокладкой, чтобы не запачкать нижнее белье.
Бетадин противопоказан женщинам, у которых выявлена гиперчувствительность к составляющим мази. К другим противопоказаниям относят проблемы в работе щитовидной железы
С осторожностью нужно использовать беременным и кормящим женщинам
Если рассматриваемая симптоматика устраняется антибиотиками, может возникнуть дисбактериоз. Для поддержки баланса полезным кишечных бактерий используется Линекс, Бифидумбактерин. Длительность лечения корректируется врачом.
Если пациентка беременна, назначаются суппозитории, которые вводятся дважды на протяжении суток. Но такая терапия эффективна при легком отеке половых губ. Не применяется при высокой чувствительности женского организма.
Для устранения рассматриваемой симптоматики рекомендуется принимать препараты, стимулирующие работу иммунитета. К таким средствам относится Апилак, Имудон, Метилурацил.
Чтобы устранить припухлость половых губ, используется Имунорикс. Это лекарство стимулирует рост иммунной системы. Его прием не связан со временем потребления пищи.
Новообразования
С наступлением периода менопаузы риски возникновения новообразований в женской половой системе органов повышаются. А всевозможные опухоли, находящиеся в стадии ремиссии могут обостриться и начать прогрессировать на фоне гормонального изменения. Рассмотрим особенности опасных заболеваний при климаксе у женщин.
Кистома
Сама по себе кистома является доброкачественной опухолью, которая локализуется на одном или двух маточных придатках. С наступлением гормональных изменений в организме женщины, связанных с климактерическим периодом, кистома может перейти в пограничное состояние, следствием развития которого может появиться рак придатков. Поэтому необходимо постоянно контролировать состояние кистомы.
Первоначальная стадия развития данной проблемы никак не проявляется: обнаружить ее наличие можно лишь при помощи ультразвукового обследования и осмотра врача.
При развитии кистома увеличивается в размерах и начинает проявляться следующими симптоматическими факторами:
- болевые ощущения, ноющего характера, отдающие в паховую зону, либо зону крестца;
- распирающие ощущения в области брюшины;
- частые мочеиспускания;
- нарушения стула, сопровождающиеся запорами либо развитием диареи.
Если ножка опухоли случайно перекручивается, то это может стать причиной резкой боли, приступа учащенного сердцебиения, отхождением рвотных масс и резким повышением температуры.
Кистома должна лечиться только оперативными методами, характер которых напрямую зависит от стадии развития патологии.
Миома
Обычно миомы матки могут возникать до наступления климакса. Когда начинается климактерий, патология начинает переходить в регрессирующую стадию. Ведь для развития данной патологии необходим нормальный уровень эстрогенов, которых в данном жизненном периоде женского организма очень мало. Вследствие низкого содержания эстрогенов, начинается процесс уменьшения размеров самой матки, что приводит к скукоживанию и дальнейшему исчезновению миомы.
Но бывают случаи, когда матка не уменьшается в размерах в период менопаузы, и миома начинает способствовать проявлению следующих симптомов:
- нехарактерные кровяные выделения из влагалища;
- снижение уровня гемоглобина;
- увеличение слоя эндометрия;
- увеличение в размерах яичников, что может стать причиной развития новообразований на данных органах.
Если миома возникла до наступления климакса и имеет не регрессирующий характер, то климактерический период наступит позднее, чем при регрессирующей опухоли либо ее отсутствии. Такая опухоль не уменьшается в размерах даже с наступлением климакса, а только продолжает расти. Если опухоль предрасположена к самостоятельному рассасыванию, то ее уменьшение в размерах наблюдается еще за пару лет до наступления периода пременопаузы.
Разрастание клеток миомы может стать причиной образования раковой опухоли. Поэтому если при осмотре гинекологом, он замечает какие-либо факторы, предрасполагающие к озлокачествлению миомы, то принимается решение по оперативному удалению опухоли вместе с маткой.
Для того чтобы климактерический период не вызывал проблемы со здоровьем, необходимо внимательно прислушиваться ко всем проявляющимся симптомам, и своевременно устранять все воспаления и другие патологии при помощи специальных препаратов, разработанных для обеспечения мягкого течения климактерического периода. Только в таком случае наступление нового периода в жизни женщины будет комфортным и не предвещающим уныния.
Интересное и познавательное видео по теме:
Причины возникновения
Внешние половые органы маленьких девочек имеют определенные анатомо-физиологические особенности, делающие их менее защищенными от инфекций:
- Яичники девочек еще спят, не вырабатывая активно гормоны, поэтому влагалищный иммунитет слаб и не может противостоять инфекциям.
- Кожа девочек имеет тонкую дерму и рыхлый наружный слой эпидермиса, поэтому патогенная микрофлора легко попадает в организм.
- У детей кожных желез меньше, чем у взрослых, и они работают не так активно, что тоже облегчает проникновение микроорганизмов.
- pH влагалища выше, чем у взрослых женщин, а уровень гликогена и лактобацилл крайне низок. Патогенной микрофлоре проще размножаться в таких условиях.
Вульвит можно разделить на инфекционный (воспаление вызывают разнообразные микроорганизмы) и аллергический (воспаление является ответной реакцией на появление аллергена).
Причины развития инфекционного вульвита:
- Вульвит часто вызывается неспецифической микрофлорой — бактериями, которые всегда существуют в организме и активируются при определенных условиях, в основном тогда, когда иммунитет ослаблен (после курсов антибиотиков, длительных болезней, при наличии авитаминоза).
- Инородные тела (трава, песок, мелкие предметы), попавшие в зону влагалища, способны вызвать воспаление.
- Вульвитом часто болеют девочки, имеющие хронические заболевания (диабет, сбои в выработке гормонов, болезни кровеносной системы и прочие).
- Попадание инфекции через немытые руки: ребенок может, изучая себя, прикоснуться к своим половым органам.
- Опрелости во время ношения памперсов — частая причина развития этой болезни.
- Паразитарные инфекции, в особенности аскаридоз, в несколько раз увеличивают вероятность возникновения вульвита: сопровождающий их зуд вынуждает девочку расчесывать промежность, что способствует попаданию паразитов из ануса в зону половых органов.
- Несоблюдение правил гигиены — одна из наиболее частых причин появления заболевания.
Причины развития аллергического вульвита:
- наличие аллергии на какие-то пищевые продукты;
- использование гигиенических средств, имеющих в своем составе отдушки и красители;
- слишком частое подмывание с использованием присыпок и мазей;
- ношение нижнего белья, изготовленного из синтетических материалов.
Новорожденный ребенок может получить вульвит от матери во время родов или внутриутробно.