Особенности строения надпочечников и их роль в организме
Содержание:
- Гормоны, вырабатываемые в пучковой зоне — гормоны адаптации
- Синдром и болезнь Иценко-Кушинга
- Каково устройство надпочечников
- Эликсир молодости в капсулах?
- Что делать
- Надпочечники: что это такое, и где они находятся?
- Как проводится диагностика заболеваний?
- Основные функции надпочечников
- Классификация патологий со стороны надпочечников
- Диагностика патологий в организме
- Лечение
- Заболевания надпочечников — синдром Кушинга
- Симптомы надпочечниковой недостаточности
- Профилактика и прогноз
- Заболевания надпочечников — феохромоцитома
- Особенности производства и воздействия альдостерона
Гормоны, вырабатываемые в пучковой зоне — гормоны адаптации
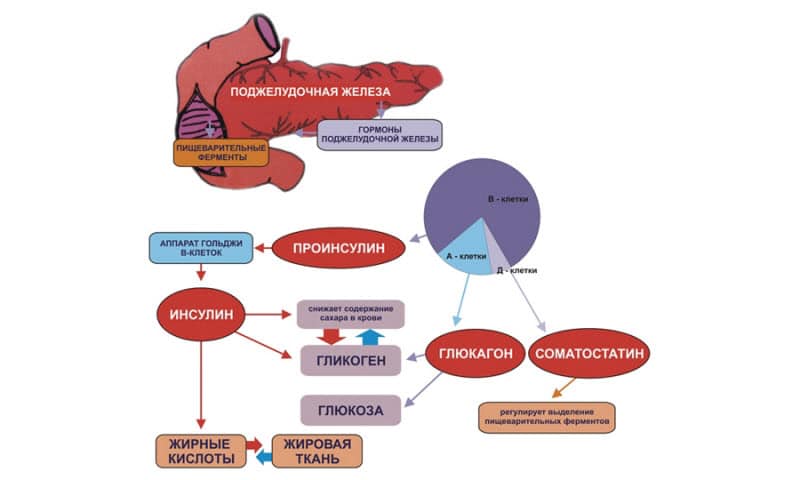
В области надпочечников вырабатываются глюкокортикоиды – кортикостерон, кортизол и кортизон. Эти гормональные вещества участвуют практически во всех обменных процессах:
- Стимулируют образование глюкозы, ускоряют расщепление жиров и белковых соединений.
- Увеличивают кислотность желудка.
- Задерживают жидкость, предотвращая обезвоживание.
- Устраняют аллергию и подавляют воспаление.
Глюкокортикоиды не зря называют гормонами адаптации. Они мобилизуют все защитные силы организма при неблагоприятных условиях – инфекции, стрессе, травме, приспосабливая к ним организм.
Синдром и болезнь Иценко-Кушинга
Болезнь Иценко-Кушинга – гипоталамо-гипофизарное заболевание, характеризующееся излишней продукцией кортикотропина с гиперпластическими изменениями надпочечников и их избыточной продукцией (гиперкортицизмом).
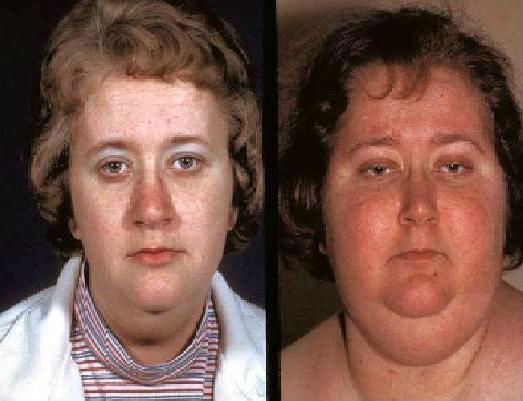
Лунообразное лицо при синдроме Иценко –Кушинга
Синдром Иценко-Кушинга – ряд заболеваний коры надпочечников, сопровождающихся их гиперфункцией.
У женщин, имеющих этот недугом, появляется следующий перечень жалоб:
- плохой сон, боль в голове, быстрая утомляемость;
- появляются красные полосы на теле преимущественно в районе бедер и живота;
- прогрессирующий рост веса с возникновением ожирения;
- избыток роста волос на теле и лице, сухие кожные покровы;
- снижение либидо, нарушение менструации;
- постоянные болезненные ощущения в костях и мышцах;
- выпадение волос на волосистой части головы.
Характерны также и внешние изменения у таких женщин. Лицо становится лунообразным, жир в основном накапливается на животе, грудной клетке, ягодицах, а вот конечности остаются тонкими. Кожа мраморного оттенка, сухая. Появляется множество прыщей по всему телу. Виден избыток волос на лице (усы, борода). На теле много мелких кровоподтеков.
Со стороны систем органов:
- сердечная система: повышенное давление, которое сопровождается болью в затылочной области головы, снижением зрения;
- система дыхания: склонность к воспалению легких и бронхов;
- система пищеварения: воспаление десен, гастрит;
- система мочевыделения : возникновение мочекаменной болезни, воспаления почки;
- половая система: у женщин – воспаление слизистой оболочки влагалища, уменьшение размеров матки, отсутствие менструации;
- костно-суставная система: проявления остеопороза, который поражает позвоночник.
Осложнения болезни (синдрома) Иценко-Кушинга: глубокое нарушение в работе сердца, остеопороз с преимущественным вовлечением в процесс позвоночника.
Каково устройство надпочечников
Интересно, что, хотя данные органы и являются парными, по форме правый и левый различаются. У правого надпочечника – форма треугольника, а у левого – что-то вроде полумесяца.
В мозговом слое происходит выработка следующих гормонов – адреналина, норадреналина и пептидов. Последние, пептиды, нужны для регулирования работы желудочно-кишечного тракта и центральной нервной системы. Строение надпочечников таково, что мозговая часть сверху покрыта корой. Продуцирование гормонов корой надпочечников и функции этого органа неразрывно связаны.
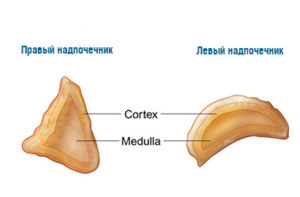 В корковом слое вырабатываются кортикостероиды. Именно за его счет происходит регуляция метаболизма. Кору принято делить на 3 зоны – клубочковую, сетчатую и пучковую. Также в коре вырабатываются половые гормоны и происходит формирование первичных и вторичных половых признаков. При расстройстве или поражении надпочечников могут возникнуть андрогенизация (у женщин) и маскулинизация (у мужчин) – вторичные половые признаки противоположного пола. Это ведет к негативным последствиям, прежде всего к бесплодию.
В корковом слое вырабатываются кортикостероиды. Именно за его счет происходит регуляция метаболизма. Кору принято делить на 3 зоны – клубочковую, сетчатую и пучковую. Также в коре вырабатываются половые гормоны и происходит формирование первичных и вторичных половых признаков. При расстройстве или поражении надпочечников могут возникнуть андрогенизация (у женщин) и маскулинизация (у мужчин) – вторичные половые признаки противоположного пола. Это ведет к негативным последствиям, прежде всего к бесплодию.
Из-за этого появится больше проблем со здоровьем и настроением. Исходя из этого, необходимо учитывать, что лечение должно происходить в комплексе, как и лечение любой другой болезни.
Эликсир молодости в капсулах?
Говорить о том, что ученые нашли «эликсир молодости», еще рано. Доклинические исследования показали, что мелатонин увеличивает продолжительность жизни животных до 20%, тем самым продлевается фаза молодости и тормозятся возрастные изменения клеток и тканей. Сегодня научные данные показывают, что мелатонин играет решающую роль в различных метаболических функциях, включая:
-
противодействие свободным радикалам (антиоксидантный эффект);
-
защиту нервных клеток и волокон (нейропротекторный эффект);
-
противодействие локальным и системным воспалениям (противовоспалительный эффект);
-
поддержку иммунной системы.
Эксперты считают, что из-за снижения выработки мелатонина с возрастом ускоряются процессы старения и ухудшается общее состояние здоровья. Еще 20-30 лет назад ученые могли только строить догадки о механизмах, лежащих в основе антивозрастных свойств мелатонина. Современная наука получает все больше данных о том, что мелатонин может играть ключевую роль в борьбе со старением. Расскажем о пяти основных антивозрастных механизмах работы гормона.

Что делать
Что делать, если вы нашли у себя похожие симптомы?
Сдать 24-х часовой тест слюны на кортизол. Это просто. Берете у доктора 4 пробирки и 4 раза в день смачиваете по одной из них. Одну — сразу после пробуждения, другую ближе к обеду, затем — ближе к ужину, и последнюю перед сном. Пробирки убрать в холодильник и утром следующего дня как можно быстрее отнести поликлинику.
Синдром усталых надпочечников не является заболеванием, как таковым, это лишь состояние организма и исправить ситуацию можно изменив образ жизни.
Если у вас последняя стадия и симптомы очень сильно себя проявляют, то лучше всего найти натуропата или проконсультироваться с лечащим врачом, чтобы они помогли вам подобрать лечение.
Если симптомы довольно слабо себя проявляют, то можно справиться и своими силами, просто изменив образ жизни.
Первое, что нужно сделать — избавиться от стресса. Да, легко сказать, но это необходимо. Конечно, вряд ли вам удасться избавиться от надоедливого начальства, или постоянных пробок на дорогах, или сделать из вашего ребенка сущего ангелочка, но можно попробовать некоторые расслабляющие практики.
Например:
- Медитации
- Ведение дневника
- Йога
- Чтение
- Горячие ванны с солью Эпсома.
- Копание в огороде
- Медленные прогулки в парке, лесу.
Плюс, стоит обратить внимание на своё питание и постараться питаться более правильно. Исключить зерновые, молочные продукты, сахар, кофеин, сою и полуфабрикаты
Вместо этого ешьте больше качественного мяса, овощей, полезных жиров (кокосовое масло, авокадо, масло гхи) , а также добавьте в своё питание кружку-две костного бульона.
Нужно наладить сон — больше и лучше спать. Дело в том, что при синдроме усталых надпочечников практически невозможно уснуть, так ещё и просыпаешься по среди ночи и уже не можешь уснуть до утра. Это тяжело и физически и морально , и это выматывает. Поэтому, постарайтесь создать для себя такой вечерний ритуал, который поможет вам расслабиться и уснуть. Лучше всего принять теплую ванну с солью Эпсома, послушать расслабляющую музыку или почитать книгу. Ложитесь спать четко до 23.00, а лучше до 22.00 и постарайтесь ложиться в одно время. Не берите телефон в спальню или по крайней мере не сидите в телефоне хотя бы за час до сна. Спальня должна быть темной — не поленитесь и купите темные шторы, которые не пропускают свет. Избегайте алкоголя и кофеина в вечернее время , лучше выпейте чашку костного бульона или чая с ромашкой.
Если у вас запущенная стадия , то следует прекратить заниматься спортом — только прогулки. При начальной стадии , спорт не повредит.
Плюс, необходимо принимать магний, витамин D и омега-3, витамины группы В, витамин С и цинк.
И последнее — делегируйте. Если есть возможность чего-то не делать — не делайте. Муж может заниматься счетами, дети могут помыть посуду и сделать уборку, на работе вы не обязаны взваливать всё на себя. Нужно научиться говорит нет иногда, чтобы освободить время на себя.
Надпочечники: что это такое, и где они находятся?
надпочечники у женщин
Надпочечники – это небольшие парные железы в виде «нахлобучивания» на каждую почку сверху. Находятся надпочечники, как и почки, в забрюшинном пространстве. Размер каждого не превышает 6 см на 3 см. Цвет светло – коричневый, и немного отличается от желтоватой жировой клетчатки.
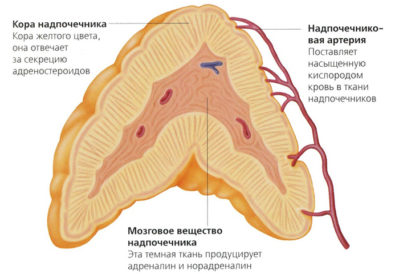
Внутреннее строение этих небольших желез очень интересное. Они состоят из двух резко отличающихся, даже по внешнему виду, слоев — коры и мозгового вещества:
Кора надпочечников разделяется на четыре зоны (пучковая, суданофобная, клубочковая и сетчатая) и вырабатывает гормоны.
Клубочковая зона синтезирует альдостерон, в пучковой зоне вырабатываются кортикостероидные гормоны (кортикостерон, кортизол и кортизон), а в сетчатой зоне вырабатываются малоактивные формы андрогенов (то есть мужских половых гормонов). Суданофобная зона производит клетки, которые «специализируются» и уходят в другие участки коры.
Мозговое вещество вырабатывает адреналин и норадреналин.
Таким образом, надпочечники полностью «посвятили себя» продукции гормонов, и в этом и состоит их главная функция. Какие эффекты производят гормоны надпочечников?
Функция надпочечников в организме человека
Гормоны коры и мозгового вещества надпочечников жизненно необходимы. Удаление этих органов с двух сторон приводит к смерти, а тотальная заместительная терапия слишком сложна, и также скоро приводит к летальному исходу, поскольку не может соперничать с тонкой природной регуляцией с обратной связью.
Функции надпочечников многочисленны, и строятся в зависимости от производства гормонов, которых всего насчитывается около полусотни видов:
- Альдостерон и гормоны его группы поддерживают в норме водно – солевой обмен, увеличивая выведение с мочой калия и протонов, и уменьшая выведение натрия, хлора и бикарбоната натрия;
- Кортикостероидные гормоны синтезируются из холестерина, и хотя бы лишь поэтому его можно считать жизненно важным соединением.
Эти вещества адаптируют организм к стрессовому воздействию окружающего мира. Они защищают нас от инфекций и травм, подавляют воспаление и аллергические реакции, блокируют появление аутоиммунных заболеваний. Гормоны надпочечников способствуют появлению сахара в крови и увеличивают запасы гликогена в печени.
Они влияют на жировой обмен, и при этом в одних частях организма жировые запасы уменьшаются, но в других – возрастают. Именно так (полные люди с тоненькими ручками и ножками) выглядят пациенты при поражении надпочечников, когда повышается синтез этих гормонов.
- Андрогены коры надпочечников в женском организме являются источником тестостерона. У женщин около 65% этого вещества вырабатывается именно при помощи «переработки» андрогенов коры надпочечников;
- Адреналин и норадреналин поддерживают тонус сосудов, и «сужение сосудов». Норадреналин нужен при шоке с резким падением артериального давления, вызванным расширением периферических сосудов (то есть без потери жидкости). Адреналин помогает быстро расщепить жир, вызвать глюкозу из депо в кровь, подготовить мышцы к физической нагрузке, и является гормоном «подготовки к стрессу».
Но все это теория. А как выглядят заболевания, которые поражают надпочечники?
Как проводится диагностика заболеваний?
При появлении симптомов заболевания надпочечников у мужчин или женщин их отправляют на диагностику для установления клинической картины. Для этих целей проводится ряд исследований, назначаемых врачом с учетом анамнеза больного. В первую очередь устанавливается избыточное или дефицитное содержание гормонов парного органа. Для постановки точного диагноза можно провести следующие обследования зоны надпочечников:
- УЗИ
- Магнитно-резонансную томографию
- Компьютерную томографию
- Гистологическое исследование (обследование тканей)
По полученным результатам составляется клиническая картина состояния здоровья и назначается соответствующий курс лечения. При его выборе учитываются причины появления болезни, возраст пациента, наличие противопоказаний и сопутствующие заболевания других внутренних органов. Курс представляет собой медикаментозную терапию или оперативное вмешательство.
Основные функции надпочечников
Функциональное значение надпочечников проявляется в том числе в регулировании метаболизма углеводов, липидов, протеинов, синтеза других веществ.
От слаженной деятельности надпочечников, от того, какое количество и какие гормоны выделяются в кровь, непосредственно зависит состояние и поведение индивидуума в разных жизненных ситуациях.
Различное биологическое действие, оказываемое гормонами, обусловлено тем, что:
- у них разный биохимический состав,
- они связаны с другими железами и органами,
- надпочечники формируются из морфологически неоднородных клеток.
Эти важнейшие гормоны отвечают за баланс всех обменных процессов в организме. Они управляют обменом веществ, артериальным давлением, иммунным ответом на раздражители и аллергическими реакциями, определяют развитие половых признаков.
В случае если клетки железы не справляются или удалены сами органы, восполнить их дефицит можно при помощи заместительной гормональной терапии.
Таблица надпочечниковых гормонов и их функциональности:
| Где синтезируется | Гормон | Оказываемый эффект |
| Клубочковая область коры | Альдостерон, кортикостерон, дезоксикортон | Удержание натрия и воды, усиленное выведение калия, повышение АД |
| Пучковая область коры | Кортизол, кортизон, 11-деоксикортизол, кортикостерон, дегидрокортикостерон | Формирование стойкости к стрессам и нагрузкам, участие в расщеплении жиров на жирные кислоты, синтезе глюкозы из неуглеводных соединений, активизация или угнетение иммунитета, подавление воспалительных процессов и аллергических ответов, регуляция содержания кальция в костях |
| Сетчатая зона коры | Адреностерон, дегидроэпиандростерон-сульфат, эстроген, прегненолон, тестостерон, 17-гидроксипрогестерон | Правильное формирование половых признаков и функций, набор мышечной массы |
| Мозговое вещество | Норадреналин, адреналин | Готовность организма к стрессам, сбор и аккумуляция энергии, поддержка глюконеогенеза, липолиза, термогенеза |
Классификация патологий со стороны надпочечников
Все болезни данного органа можно разделить на две группы:
- обусловленные гиперпродукцией(недостаточностью) гормонов;
- обусловленные гипопродукцией(избытком) гормонов.
Болезни, связанные с гипопродукцией, делятся на 3 группы:
- первичная недостаточность (недостаток или полнейшее отсутствие функции коры надпочечников из-за первичного их поражения патологическим процессом) представлена болезнью Аддисона;
- вторичная недостаточность (снижение функционирования коры надпочечников из-за первичного патологического процесса в системе гипоталамуса и гипофиза);
- острая недостаточность.
Итак, разберем каждую группу отдельно.
Диагностика патологий в организме
Когда потребуется выявить патологию в работе надпочечников, то доктор может назначить сдачу анализов, на основании чего изучить картину, которая есть со здоровьем пациента, и поставить точный диагноз
Кроме анализов также важно и общее самочувствие клиента, на которое доктор тоже должен обратить внимание. В первую очередь происходит анализ работы самых надпочечников. При помощи такого тестирования доктор и может выявить, какие гормоны они воспроизводят, а какие нет
Также проводятся такие исследования:
При помощи такого тестирования доктор и может выявить, какие гормоны они воспроизводят, а какие нет. Также проводятся такие исследования:
- МРТ.
- УЗИ.
- КТ.
- Сдается анализ урины и крови.
Назначить врач может одно или все вышеуказанные требования, но обычно достаточно бывает только проведения УЗИ, чтобы выявить патологию. Только после проведения предварительно таких мероприятий врач ставит диагноз, а также назначает лекарства. Очень редко прибегают к вмешательству хирурга.
Также важно оценить во время сдачи анализов и состояние человека. Если у него будет нехватка одного или нескольких гормонов, то возможно проявление такой симптоматики:
- Слабость в мышечных тканях.
- Быстрая утомляемость организма и упадок сил.
- Анорексия.
- Бессонница.
- Гипотензия.
- Тошнота и рвота.
Когда будет заметна такая симптоматика, важно вовремя выявить патологию органа и начать лечение, так как затягивание может привести к появлению и развитию болезни Нельсона (потеря сознания, пигментация кожного покрова), болезни Аддисона (боль в животе или суставах и тахикардия), синдрома Кушинга, опухоли надпочечников и прочим неприятным моментам. Чтобы таких патологий в организме не наблюдалось, важно вовремя выявить неправильную работу надпочечников и провести определенные мероприятия, которые помогут восстановить выработку гормонов
Врач при этом может выбрать такие препараты, которые будут стимулировать пополнение организма гормонами, что не вырабатывают сами надпочечники. Также для нормализации функций надпочечников стоит избегать приема гормональных контрацептивов, БАДов. Потребуется вести здоровый образ жизни или использовать народные средства, а именно: потребуется употреблять свежие овощи и фрукты, например, есть смородину в больших количествах. Она может увеличить выработку адреналина и повысить иммунитет
Чтобы таких патологий в организме не наблюдалось, важно вовремя выявить неправильную работу надпочечников и провести определенные мероприятия, которые помогут восстановить выработку гормонов. Врач при этом может выбрать такие препараты, которые будут стимулировать пополнение организма гормонами, что не вырабатывают сами надпочечники
Также для нормализации функций надпочечников стоит избегать приема гормональных контрацептивов, БАДов. Потребуется вести здоровый образ жизни или использовать народные средства, а именно: потребуется употреблять свежие овощи и фрукты, например, есть смородину в больших количествах. Она может увеличить выработку адреналина и повысить иммунитет.
Лечение
Благодаря современному диагностическому оборудованию устанавливается точное расположение опухоли, форма, размеры и угол роста. Лечение каждого пациента осуществляется в индивидуальном порядке и только в специализированном эндокринологическом отделении.
Хирургические методы:
- Радикальным и наиболее эффективным методом лечения гиперкортицизма является удаление опухоли гипофиза. Это сложная нейрохирургическая операция не проводится при отягченной патологии и сопутствующих соматических заболеваниях со сложными прогнозами. Заместительная терапия после аденомэктомии не требуется, взаимосвязь гипоталамуса и надпочечников быстро восстанавливается. Процент ремиссии после операции высокий.
- Деструкция надпочечных желез является новым методом, при котором проводят разрушение гиперплазированных тканей. Контроль за стояние желез осуществляется через ультразвуковой аппарат или КТ. В надпочечники вводят склерозирующее вещество (этанол и урографин). Количество жидкости зависит от разрастания тканей. Деструктивный метод не является самостоятельным методом лечения. Комплексно проводится аденомэктомия или лучевая терапия.
Лекарственные препараты играют большую роль в подавлении секреции адренокортикотропного гормона. Ингибиторы стероидного синтеза необходимы сразу после уточнения диагноза до оперативного вмешательства.
Симптоматическая терапия:
- препараты, снижающие артериальное давление (Атенолол, Анаприлин, Карведилол);
- калий, магний (Панангин, Аспаркам, Магне В6, Магнелис);
- препараты для снижения сахара в крови при диабете (Метформин, Диабетон, Янумет);
- лечение остеопороза хондропротекторами, кальцием антирезорбтивными средствами (Кальций Д3, Кальцемин, Терафлекс, Дона);
- антидепрессанты (Афобазол, Флуоксетин);
- витамины, иммуномодуляторы (Иммунал, Иммунеле, Супрадин, Дуовит).
Независимо от глубины лечения, каждый пациент остается под динамическим наблюдением эндокринолога. Тяжелые физические нагрузки исключаются.
При обнаружении болезни Иценко-Кушинга с опухолью в надпочечнике проводится адреналэктомия и временная гормональная терапия. На протяжении всего исследования пациент нуждается в консультации кардиолога, невропатолога, а для женщин — гинеколога.
Также вы можете ознакомиться с данным видеороликом, где рассказывается о Иценко-Кушинге, причинах, а также о том, как лечить данный недуг.
https://youtube.com/watch?v=32yhn0fmvOM
Заболевания надпочечников — синдром Кушинга
Синдром Кушинга — это заболевание, которое проявляется множеством симптомов, связанных с повышенным уровнем глюкокортикоидов. продуцируемых надпочечниками.
Причины синдрома Кушинга
Наиболее частая причина синдрома Кушинга — длительное лечение глюкокортикоидами. В группу риска входят люди, которые борются с такими заболеваниями, как ревматоидный артрит или дерматит. Синдром Кушинга также может быть вызван чрезмерным синтезом кортизола в надпочечниках.
Симптомы синдрома Кушинга
Симптомы синдрома Кушинга — это симптомы, которые всегда возникают, когда в крови слишком много кортизола. Это превышение может вызвать:
- ожирение , при котором жир накапливается на лице и туловище, особенно вокруг шеи и живота
- атрофия мышц нижних и верхних конечностей;
- кожные пятна — эритема на лице, широкие и красные растяжки на животе, бедрах, ягодицах или груди, угри, частые синяки, отеки и чрезмерное мужское оволосение у женщин;
- чрезмерный аппетит;
- быстрая усталость;
- повышенное артериальное давление вместе с головными болями;
- психические расстройства, такие как депрессия , бессонница и эмоциональные проблемы;
- нарушения менструального цикла , потеря либидо и мужская импотенция;
- помутнение зрения.
Лечение синдрома Кушинга
Лечение синдрома Кушинга зависит от причины заболевания. Если синдром Кушинга был вызван опухолью надпочечника, оптимальным методом лечения является хирургическое удаление всего надпочечника. В случае опухоли гипофиза необходимо удалить саму опухоль. Более того, перед операцией пациенту рекомендуется употреблять препараты, угнетающие синтез кортизола. Эффективное лечение уменьшает большинство симптомов синдрома Кушинга. Однако стоит помнить, что некоторые симптомы требуют другого лечения, например, удаления шрамов от растяжек.
Симптомы надпочечниковой недостаточности
Дефицит гормонов коры надпочечников приводит к тяжелым метаболическим нарушениям, при недостатке альдостерона происходит потеря натрия и задержка калия в организме, в результате чего возникает обезвоживание. Нарушения электролитного и водно-солевого обмена оказывают негативное влияние на все системы организма, в большей степени страдают сердечно-сосудистая и пищеварительная. Нехватка кортизола выражается в снижении адаптационных возможностей организма, нарушается углеводный обмен, в том числе синтез гликогена. Поэтому первые признаки болезни нередко возникают именно на фоне различных физиологических стрессовых ситуаций (инфекционные заболевания, травмы, обострение других патологий).
Признаки первичной надпочечниковой недостаточности
Гиперпигментация кожи и слизистых оболочек.
Гиперпигментация (чрезмерное окрашивание) — наиболее выраженный симптом этого заболевания. Это связано с тем, что дефицит гормона кортизола приводит к повышенной продукции АКТГ, при избытке которого возникает усиленный синтез меланоцитстимулирующего гормона, обуславливающего этот симптом.
Выраженность гиперпигментации зависит от тяжести процесса. В первую очередь темнеет кожа на открытых участках тела, которые наиболее подвержены воздействию ультрафиолетовых лучей (лицо, шея, руки), а также видимые слизистые оболочки (губ, щек, десен, нёба). При болезни Аддисона отмечается характерная пигментация ладоней, потемнение мест трения кожи одеждой (например, воротником или поясом). Участки кожи могут иметь оттенок от дымчатого, напоминающего цвет грязной кожи, до бронзового. Кстати, именно поэтому у данного недуга есть еще одно название — «бронзовая болезнь».
Отсутствие этого симптома, даже при наличии множества других, характерных для этой болезни, является поводом для более детального обследования. Однако следует отметить, что встречаются случаи, когда гиперпигментация отсутствует, так называемый, «белый аддисонизм».
Диспепсические расстройства.
Больные отмечают ухудшение аппетита, вплоть до его полного отсутствия, боли в эпигастральной области, расстройство стула, выражающееся в виде чередования запоров и диареи. При декомпенсации заболевания могут присоединиться тошнота и рвота. В результате потери натрия организмом возникает извращение пищевых пристрастий, больные употребляют очень соленую пищу, иногда доходит даже до употребления чистой поваренной соли.
Снижение массы тела.
Похудение может быть признаком надпочечниковой недостаточности.
Потеря массы тела может быть очень значительной до 15-25 кг, особенно при наличии ожирения. Это связано с нарушением процессов пищеварения, в результате чего в организме возникает недостаток питательных веществ, а также с нарушением белковосинтетических процессов в организме. То есть похудение – это результат потери, в первую очередь, мышечной, а не жировой массы.
Выраженная общая слабость, астения, потеря трудоспособности.
У больных отмечается снижение эмоциональности, они становятся раздражительны, вялы, апатичны, у половины пациентов выявляются депрессивные расстройства.
Артериальная гипотензия.
Снижение артериального давления ниже нормы, возникновение головокружений, — это симптом, который в подавляющем большинстве случаев сопутствует этому заболеванию. В начале болезни гипотензия может иметь только ортостатический характер (возникает при резком вставании из положения лежа или при длительном нахождении в вертикальном положении) или провоцируется стрессами. Если гипокортицизм развился на фоне сопутствующей гипертонической болезни, то давление может быть нормальным.
Признаки вторичной недостаточности функции надпочечников
Вторичный гипокортицизм по клинической картине отличается от первичной формы заболевания отсутствием симптомов, связанных с уменьшением продукции альдостерона: артериальная гипотензия, диспепсические расстройства, пристрастие к соленой еде
Так же обращает на себя внимание отсутствие гиперпигментации кожи и слизистых оболочек
На первый план выступают такие неспецифичные симптомы, как общая слабость и похудение, а также приступы гипогликемии (снижения уровня сахара в крови), возникающие обычно через несколько часов после приема пищи. Во время приступов больные испытывают голод, жалуются на слабость, головокружение, головную боль, озноб, потливость. Отмечается побледнение кожных покровов, учащение пульса, нарушение координации мелких движений.
Профилактика и прогноз
Если в семье были случаи врождённой гиперплазии коры надпочечников, каждому члену необходимо обратиться к квалифицированному генетику. Чтобы исключить рождение ребенка с данным заболеванием, матери во время беременности проводят пренатальное обследование. Биопсию хориона делают в первые 3 месяца вынашивания плода.
Новорожденным детям проводят скрининговое тестирование. Кровь берут из пятки малыша.
Прогноз заболевания сомнительный. Если заболевание обнаружить рано он будет благоприятным. Угрозы для жизни нет, если терапевтический курс правильный.
Своевременная диагностика позволяет предотвратить дальнейшее развитие врожденной гиперплазии коры надпочечников и скорректировать .
Бывают исключительно серьезные формы заболевания с летальным исходом. Смертность во взрослом возрасте сводится практически к 0, а в детском — повышена.
Последствия врожденной гиперплазии надпочечниковой зависят от разновидности заболевания, стадии развития, общего состояния больного. Заболевание полностью не вылечивается, ребенок вынужден будет всю жизнь находится под контролем специалистов и принимать гормональные препараты.
Заболевания надпочечников — феохромоцитома
Феохромоцитома — редкая и обычно доброкачественная опухоль, расположенная на надпочечниках. В этом случае диагноз чрезвычайно важен, потому что недиагностированная и нелеченная феохромоцитома может привести к сердечному приступу или геморрагическому инсульту.
Причины феохромоцитомы
Заболеваемость феохромоцитомой у пациентов четко не исследована и не описана. Однако предполагается, что это состояние может быть генетически детерминировано. Кроме того, опухоль развивается из феохромоцитомы, вырабатывающей гормоны. Эти гормоны влияют на работу сердца, артериальное давление, но также повышают уровень глюкозы в крови .
Симптомы феохромоцитомы
Феохромоцитома с разной степенью выраженности проявляется у разных людей. Наиболее характерные симптомы феохромоцитомы:
- высокое артериальное давление — обследование показывает очень высокие значения давления, как постоянного, так и приступообразного;
- дрожание конечностей;
- сердцебиение;
- бледная кожа;
- повышенное потоотделение;
- головные боли, которые тесно связаны с высоким кровяным давлением.
Лечение феохромоцитомы
Лечение феохромоцитомы заключается в ее полном хирургическом удалении. Однако перед операцией пациент должен в течение определенного периода времени принимать соответствующие лекарства, чтобы регулировать кровяное давление и замедлять частоту сердечных сокращений.
Особенности производства и воздействия альдостерона
Рассмотрим гормоны коры надпочечников, начав с альдостерона. Он является минералокортикоидом и основным представителем этой группы. Из трех зон коры надпочечников альдостерон производится в клубочковом разделе, при этом железы выделяют максимальное количество этого вещества в утреннее время, минимальный же уровень производства приходится на раннее утро, примерно на 4 часа.
Главной функцией альдостерона является удержание водного баланса на нужном уровне и регулирование концентрации определенных минералов. Этот список включает натрий, хлориды, магний с калием. По некоторым причинам уровень гормонального вещества может повышаться, результатом чего становится рост АД, появление головной боли, быстрая утомляемость и слабость, судороги. Что касается воздействующих факторов, они включают:
- Аденому клубочкового раздела, которая наблюдается в 65-70% случаев.
- Гиперплазия клубочкового участка, появляющаяся в 25-30%.
Если уровень этого гормона снижается, у пациента наблюдается слабость, потеря веса, головокружения и обморочные состояния, нарушенная сердечная деятельность. Недостаток альдостерона является следствием длительно протекающих серьезных болезней, затянувшегося стрессового состояния. Симптоматикой в этом случае является появление отечности, нарушение работы сердечной мышцы и понизившееся давление.