Как определить и лечить межреберную невралгию грудного отдела
Содержание:
Межреберная невралгия: общие сведения
Анатомия межреберных нервов
Межреберные нервы считаются гибридными и обладают направляющие, воспринимающие (ощутительные) и значительные волокна. Они используют начало от передних ветвей спинного мозга, глубоких отделов спинного мозга. В целом имеется 12 пар. Всякий из них следует через межреберное расстояние под стороной подходящего ребра. Нервы крайней пары вступают под несколькими ребрами и являются подреберными. Они покрыты теменной мембраной от места из полости в позвоночном столбе до реберных углов.
Они обеспечивают мышцы и кожу грудной клетки, брюшную стенку спереди, грудную железу, ребро-переднюю серозную оболочку, брюшину, покрывающую переднюю боковую поверхность области живота. Значительные ветви соседних межреберных нервов разветвляются и скрещиваются, обеспечив совместное разветвление, где кожа обеспечивает главным межреберным нервом и отчасти сверху и снизу находящегося нерва.
межреберный нерв
Как вылечить приступ острой боли при межреберной невралгии?
За короткий период невозможно навсегда избавиться от болезни. Разрешается устранять болезненные приступы невралгии, но они вернутся, когда лекарства перестанут быть эффективными.
Мнение эксперта
Владимир Воронов
Врач-травматолог с 20-летним стажем в областной больнице
Лечащий врач должен написать набор лекарств, который сможет устранить дискомфорт. Другие терапевтические меры должны быть приняты во время облегчения боли. Например, массаж, который доказал свою результативность много лет назад.
Как отличить межреберную невралгию от сердечных болезней?
Цель изучения межреберной невралгии – исключить другие причины боли. Должны быть обнаружены своевременно сердечные и другие внутренние источники патологии. Точечная частота встречается редко во время инфаркта миокарда, но его появление может указывать на стенокардию.
При межреберной невралгии нет других конституциональных свойств:
- лихорадочное состояние;
- отдышка;
- дыхательная недостаточность;
- покраснение кожи;
- потливость.
Мнение эксперта
Владимир Воронов
Врач-травматолог с 20-летним стажем в областной больнице
Тщательная пальпация вдоль рубца или ребра иногда показывает неврому в присутствии «туннельного» признака – сдавленный нерв. Крупные невромы иногда можно распознать с помощью МРТ.
Частота сердечных сокращений и дыхания остаются нормальными. Чтобы отличить межреберную невралгию от сердечного приступа, применяют соответствующие свойства боли:
- Увеличивается с физической нагрузкой;
- болезненное место между ребрами обнаруживается при пальпации;
- симптом не уменьшается при приеме нитроглицерина;
- хранится весь день, а также днем и ночью;
- провоцируется кашлем и глубоким дыханием.
Обследование грудного отдела позвоночника выявляет весь интенсивный диапазон движений без боли.
Например, при грудной радикулопатии или сдавлении спинного мозга замена сопровождается болью в ребрах или в области позвонков. Но эти две боли имеют схожие симптомы. При радикулопатии, с одной стороны, мышечная активность станет низкой.
Мнение эксперта
Владимир Воронов
Врач-травматолог с 20-летним стажем в областной больнице
В случаях пережатия нерва непосредственно на выходе из межпозвоночного отверстия, межреберная болезнь смешивается с грудной несамостоятельной патологией.
Поэтому страдание возникает, когда оно заменяет высказывание тела, вызывает онемение, покалывание. Эти симптомы напрямую путают с черепицей.
К какому врачу обратиться?
Пациент должен записаться на прием к неврологу, который, в свою очередь, может договориться о встрече с дерматологом и врача для удаления черепицы и травматических переломов костей ребер.
Чем опасна межреберная невралгия?
Невралгия характеризуется многими симптомами, которые влияют на жизнь пациента. Некоторые свойства появляются сразу, другие через некоторое время.
Ключевые особенности:
- Болевой синдром высокой насыщенности. Он как бы прожигает ребра. Природа чувств подобна почечной колике;
- Пальпация промежутка между ребрами часто приводит к усилению синдрома;
- Движение центра боли в груди. В данном случае речь идет о невралгии молочной железы;
- Кожа пораженного нерва теряет чувствительность. Часто – частично, реже – целиком.
Незначительные особенности, которые появляются на второй – третьей неделе:
- Потеря естественного цвета кожи, то есть побледнение;
- Потоотделение увеличилось;
- Уменьшение некоторых групп мышц.
Невралгию можно легко определить по симптомам, описанным выше. Но иногда она прячется за другими патологиями. Боль может быть тупой или болезненной. Увеличение его интенсивности наблюдается в определенные моменты времени.
Методы диагностики ↑
Консультация врача – первый этап проведения диагностики при симптомах межреберной невралгии. Врач изучает снимки, назначает анализы и медицинские обследования.
Назначает лечение и направляет на консультацию к нужным специалистам обычно врач-невролог или терапевт.
Диагностика при приступах невралгии обладает обширным спектром различных направлений, но в каждом случае ее начинают проводить с полного сбора анамнеза недуга, обременяющего больного, выявления перенесенных травм, сопутствующих заболеваний, проведенных операций.
В обязательном порядке делают:
- мануальное и неврологическое обследование, позволяющее выяснить причины болезни;
- определяют локализации болевых ощущений, мышечный тонус;
- оценивают нарушения чувствительности, возникающее в конечностях.
При необходимости назначают проведение дополнительных лабораторных исследований.
Главными инструментальными диагностическими методами, применяемыми для больных с подозрением на межреберную невралгию, являются:
- УЗИ. Этот метод не применяют в качестве основного диагностического метода при невралгии. У костной ткани большая плотность, не позволяющая четко просмотреть структуру позвоночника в момент проведения УЗИ.
- Рентгенография. Благодаря этому методу изучается структуры кости. Эта довольно информативная методика предоставляет возможность определить наличие нарушений нетравматического или травматического характера. Рентгеновские снимки делают в прямой, косой и боковой проекции.
- Компьютерная томография.При данном методе исследуются и костные структуры, и мягкие ткани. Поскольку на компьютерных томограммах изображения мягких тканей получаются нечеткими, компьютерную томографию больше используют для обнаружения патологических изменений костных структур. Информативность исследования становиться более точной, если компьютерную томографию проводят совместно с миелографией.
- Миелография.Методика исследования предусматривает использование контрастного вещества, вводимого в спинномозговой канал. Это ведущий метод диагностирования мягкотканых структур (нервных корешков и спинного мозга), входящих в спинномозговой канал.
- Контрастная дискография. Основана на введении контрастного вещества в межпозвонковый диск, позволяющего диагностировать патологию.
- Магнитно-резонансная томография.Это высокоинформативная безопасная методика, благодаря которой удается получить изображения органов и тканей. МРТ позволяет выявить патологические изменения мягкотканых структур: нервных тканей, мышц, связок. В ходе МРТ также обнаруживают дегенеративные изменения, возникающие в межпозвоночных дисках, грыжу диска и прочие патологические состояния.
- Электроспондилография. С помощью этого компьютерного метода функциональной диагностики оценивают состояние спондилосистемы и позвоночного столба, выявляют болезнь в ранней стадии, определяют степень поражения, контролирую течение заболевания и динамику лечения.
Невралгия грудного отдела (боль): симптомы у женщин и мужчин, признаки, как лечить, что делать
Межрёберная невралгия – одна из самых распространённых причин боли в грудной клетке. Возникает патология обычно в пожилом и старшем возрасте, но не исключена она у молодых людей и даже детей.
- Как распознать патологию
- Лечение
- Самостоятельные действия пациента
Как распознать патологию
Боль при межрёберной невралгии чаще всего возникает в области рёбер с любой стороны грудины, иногда с обеих сторон. Неприятные ощущения могут распространяться на спину, поясницу, лопатку, плечо. Происходит это из-за повреждения нервов между рёбрами и ущемления нервных окончаний возле позвоночника. Но боль в области грудной клетки – не единственный симптом заболевания.
Межрёберная невралгия обычно сопровождается следующими признаками:
- Беспокоят мышечные сокращения, покалывания, онемение, жжение.
- Боль носит жгучий, ноющий характер.
- Кожа краснеет или бледнеет, теряет чувствительность в области возникновения болевых ощущений.
- Дыхание затруднено: глубокий вдох или выдох немедленно причиняет резкую боль.
- Дискомфорт может появиться и днём, и ночью, длится продолжительный промежуток времени.
- Кашель, чихание моментально усиливают болевые ощущения.
- При физической активности и любом движении боль обостряется, поэтому пациент обычно старается принять позу, причиняющую минимальный дискомфорт.
- Боль усиливается при прощупывании области её возникновения.
- Появляется раздражительность, возбудимость, сопровождающиеся обильным потоотделением.
Проявления болезни не всегда одинаковы, они могут отличаться у разных пациентов в силу индивидуальных особенностей организма. Боль может носить приступообразный или постоянный характер, сопровождаться всеми перечисленными симптомами или только частью.
У женщин боль обычно локализуется в области сердца и нередко возникает в период менопаузы. Мужчин чаще беспокоят ощущения с левой стороны грудной клетки, в районе нижних рёбер.
Важно заметить, что сердечная боль, которую часто путают с межреберной невралгией, никак не связана с движением туловища, она не обостряется при глубоком вдохе или выдохе
Самостоятельные действия пациента
В некоторых случаях межрёберная невралгия не представляет серьёзной угрозы для организма, поэтому лечащий врач может одобрить самостоятельное лечение. Тем не менее таким пациентам следует соблюдать постельный режим в течение 1–3 дней.
При тяжелых приступах заболевания это особенно необходимо. Для снятия неприятных ощущений полезно прикладывать к пораженному участку сухое тепло: грелку, горчичники, мешочек с тёплым песком.
Не исключается и применение обезболивающих средств:
- Анальгин;
- Спазган;
- Седалгин;
- Кетопрофен;
- Ибупрофен;
- Вольтарен;
- Пироксикам.
Медикаменты принимаются систематически с целью предупредить обострение болевого синдрома, поэтому дожидаться следующего приступа для приёма таблетки не следует.
Важно помнить, что начинать самостоятельное лечение можно только после консультации специалиста, который оценит степень серьёзности заболевания. Бесконтрольный приём обезболивающих средств может лишь усугубить ситуацию, если вовремя не устранить причину боли
Бесконтрольный приём обезболивающих средств может лишь усугубить ситуацию, если вовремя не устранить причину боли.
Воздействие вредных факторов провоцирует рецидивы и возникновение хронической формы заболевания. Чтобы избежать этого желательно стараться свести к минимуму:
- употребление алкоголя;
- чрезмерную физическую нагрузку;
- переохлаждение;
- стрессы и любое психоэмоциональное напряжение.
Также необходимо регулярно проводить профилактику заболеваний нервной системы и внутренних органов. Если невралгия – результат заболеваний позвоночника, то полезной будет лечебная физкультура, особенно хороший эффект наблюдается при её сочетании с физиотерапией
Важно следить за положением позвоночника и правильностью осанки, чтобы не провоцировать ущемления нерва
Межрёберная невралгия – заболевание не опасное и поддающееся терапии. Однако его симптомы могут говорить и о наличии других проблем со здоровьем, поэтому лечить его самостоятельно крайне не рекомендуется. Тем не менее полезно соблюдать основные правила здорового образа жизни и внимательно относиться к сигналам организма.
Описание
Межреберная невралгия – неврологическое заболевание, которое возникает при сдавлении или повреждении межреберных нервов, проявляется болями по ходу межреберных промежутков. В МКБ внесена под кодом М79.2. Не представляет серьезной угрозы для здоровья, но может существенно ухудшать качество жизни. По своим проявлениям иногда напоминает болезни внутренних органов, что вызывает дополнительные переживания пациентов и затрудняет диагностику.
Межреберная невралгия – чрезвычайно распространенное состояние. Кратковременные боли по ходу межреберных нервов знакомы многим людям. Постоянно от симптомов заболевания страдает почти 9% россиян в возрасте от 35 до 65 лет. Патология обычно возникает на четвертом десятилетии жизни, чаще встречается у женщин.
Причины развития
Причиной сдавления или повреждения межреберных нервов являются следующие заболевания и патологические состояния:
- Инфекции и переохлаждения. Воспаление нервов развивается при длительном пребывании на холоде, становится осложнением острых респираторных инфекций. Особую роль в возникновении инфекционной невралгии играет опоясывающий герпес.
- Травматические повреждения. Болезнь наблюдается после ушибов грудной клетки, переломов ребер, травм позвоночника. Боли провоцируются сдавлением нервов гематомами, отечными мягкими тканями или отломками костей.
- Заболевания позвоночника. Остеохондроз, межпозвоночная грыжа, спондилез и другие поражения грудного отдела позвоночника нередко провоцируют компрессию и раздражение нервов в области их выхода из позвоночного канала.
- Болезни органов грудной клетки. Причиной межреберной невралгии при плевритах, абсцессах и других патологиях плевры и легких является рефлекторная болевая импульсация.
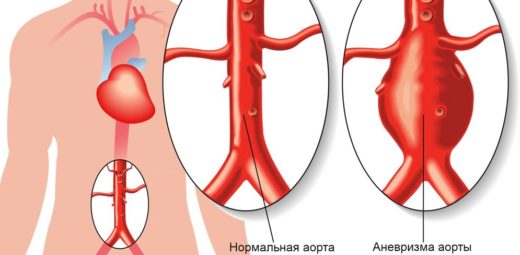
- Объемные образования. Иногда нерв сдавливают медленно растущие доброкачественные опухоли поверхностных мягких тканей, ребер и плевры. Изредка болезнь потенцируется аневризмой грудной аорты.
- Гиповитаминоз. Витамины группы В необходимы для нормального функционирования нервной ткани. При их недостатке отмечаются различные нарушения со стороны нервной системы, в том числе – межреберная невралгия.
- Скелетные деформации. Повышенная опасность компрессии нервов наблюдается при сколиозе, патологическом грудном кифозе, образовании реберного горба, воронкообразной и килевидной грудной клетке, других врожденных и приобретенных деформациях ребер и позвоночника.
У некоторых людей межреберная невралгия обусловлена определенными особенностями образа жизни. Риск заболевания возрастает при слабости мышц на фоне недостаточной физической активности, хронических стрессах, злоупотреблении спиртным, неумении либо нежелании контролировать осанку, привычке спать или сидеть в неудобной позе. В число других причин входят:
- Хронические перегрузки. Сдавление нервных стволов может быть вызвано повышенным тонусом мышц при тяжелой физической работе, длительном пребывании в неудобном положении.
- Интоксикации. У людей, занятых на вредных производствах или проживающих в неблагоприятной экологической обстановке, поражение нервов провоцируется постоянным воздействием нейротропных вредных веществ.
- Неправильный выбор одежды. Особенно актуально для молодых женщин астенического телосложения или с недостатком массы тела. Тесное белье и облегающая одежда сдавливают нервы, не защищенные достаточным слоем подкожной жировой клетчатки.
Патогенез
Обычная боль при повреждении органов и тканей возникает в результате воздействия на болевые рецепторы. При поражении нерва причиной становится сдавление проводящих путей, по которым импульсы от болевых рецепторов передаются к головному мозгу.
В отличие от неврита, выраженные изменения структуры нерва при невралгии отсутствуют. Компрессия нервного ствола провоцирует не только боль, но и выброс медиаторов воспаления – цитокинов в окружающие ткани. Цитокины вызывают отек и воспалительную реакцию. Формируется рефлекторный спазм межреберных мышц. Из-за спазма давление на нерв еще больше увеличивается, боль усиливается.
Причины и симптомы заболевания
Болезненность в зоне между двумя и более ребрами появляется под влиянием различных факторов
Поражение важного нерва нередко связано с патологиями не только позвоночника, но и других отделов организма
Основные причины межреберной невралгии:
- тяжелые физические нагрузки;
- переохлаждение, сквозняки;
- токсическое поражение нервной ткани при отравлении спиртом, угарным газом;
- последствия опоясывающего герпеса;
- частые стрессы, тяжелая депрессия;
- повреждение межреберного нерва при длительном курсовом лечении опасных патологий, например, туберкулеза.
- поднятие тяжестей, особенно, рывками, с неправильным положением спины;
- сдавление межреберного нерва на фоне остеохондроза, осложненного грыжей и спинальными опухолями.
Характерные признаки межреберной невралгии:
- основной симптом – сильная, острая боль приступообразного характера между ребрами;
- усиление дискомфорта в области груди, верхней части живота, зоне сердца при глубоком вдохе, чихании, громком разговоре, кашле, зевании;
- на фоне болезненности появляются церебральные осложнения: жжение, частичная потеря чувствительности либо ярко-выраженное онемение прилегающих участков;
- усиленное потоотделение на фоне острой боли;
- непроизвольное подергивание и сокращение мышц;
- при тяжелом поражении чувствительных участков, болевой синдром проявляется по ходу межреберных нервов;
- кожные покровы над эпицентром боли краснеют либо бледнеют, нарушается иннервация проблемной зоны.
Основные отличия сердечной боли и острой симптоматики при поражении межреберных нервов:
- при стенокардии негативная симптоматика слабеет после приема сердечных и седативных препаратов, при невралгии на характер боли прием таблеток не влияет;
- движение, глубокий вдох, кашель усиливают дискомфорт при невралгии, но при сердечной боли, за исключением инфаркта миокарда, перечисленные действия мало влияют на характер негативных ощущений;
- отличительный признак невралгии – постоянный характер болевого синдрома. При остром поражении сердечной мышцы боль приступообразная (в народе говорят «схватило сердце»);
- во время сердечного приступа повышается давление, учащается пульс, сбивается сердечный ритм, при невралгии этих признаков нет.
Предупреждение! Медики рекомендуют знать отличия между нейроболями и симптоматикой сердечного приступа: неправильные действия при устранении дискомфорта могут обернуться трагедией. Важный момент: при невралгии прогревание в любом виде снижает силу болевого синдрома, во время сердечного приступа те же действия отрицательно сказываются на состоянии пациента, возможны тяжелые осложнения и, даже, летальный исход. При сомнениях в определении вида патологии нужна помощь бригады медиков.
Как лечить невралгию грудной клетки (постгерпетическую)
Лечение постгерпетической невралгии проводится 5 группами препаратов:
- Опиоидные анальгетики;
- Капсаицин;
- Лидокаиновый пластырь;
- Антидепрессанты трициклические;
- Антиконвульсанты.
Опиоидные анальгетики относятся к строгому списку, поэтому врачи не могут выписать их пациентам при классической грудной невралгии. Морфий, метадон, оксикодон являются эффективными средствами для устранения невропатической боли. Связывание опиоидных рецепторов головного мозга приводит к устранению самого сильного болевого синдрома.
Ингибирование обратного захвата норадреналина, серотонина в нервных синапсах приводит к прекращению нервной импульсации. Результаты клинических исследований показывают, что при приеме препаратов купируется даже самая острая боль.
На фоне приема лекарства прослеживаются побочные реакции:
- Потеря аппетита;
- Сонливость;
- Запор;
- Тошнота;
- Лекарственная зависимость.
В европейских рекомендациях указано, что препаратами первой линии лечения постгерпетической невралгии являются опиоидные анальгетики – габапентин, прегабалин, лидокаин (5%). Вторая линия препаратов – капсаицин.
Чтобы лечить невралгию грудного отдела позвоночника, требуется определенная схема использования препаратов.
На первой стадии назначаются местные анестетики (лидокаин), прегабалин. При достижении хороших результатов лечение продолжают. Недостаточная эффективность лекарственного средства требует назначения препаратов второго ряда.
Капсаицина, трамадола достаточно для обезболивания неврологического статуса. Для достижения более быстрого клинического эффекта рекомендуются физиотерапевтические процедуры: иглорефлексотерапия, нейростимуляция.
Антиконвульсанты назначаются для купирования невропатических болевых ощущений. Прегабалин, габапентин – препараты первой линии для уменьшения боли, предотвращения высыпаний. Согласно клиническим исследованиям оба препарата эффективны при невропатическом болевом синдроме.
Габапентин относится к категории лекарственных средств, которые часто назначаются европейскими невропатологами для купирования приступа боли.
Для лечебных целей рекомендуется суточная доза 300 мг на начальном этапе. Постепенно кратность приема лекарства увеличивается – на второй день дважды по 300 мг, на третий – трижды по 300 мг. На 4-6 день рекомендуется увеличение дозы по схеме 300/300/600 мг. После истечения первой недели назначается другая комбинация – 300/600/600 мг. Терапевтическая доза средства поддерживается на уровне 1200-1800 мг.
Аналогичным механизмом действия обладает прегабалин. Препарат не требует медленного титрования, что удобнее при клиническом течении. Лекарственное средство назначается дважды за сутки. Начальная дозировка препарата – дважды за сутки по 75 мг. Постепенно цифра увеличивается до достижения суточной терапевтической дозы – 400-600 мг. Клинические эксперименты доказали быстрое купирование болевого синдрома на протяжении первой недели после приема препарата.
Антидепрессанты доказали необходимость применения амитриптилина и нортриптилина при постгерпетической невралгии. Механизм действия лекарства – ингибирование норадреналин- серотонинадренергических систем, участвующих в механизме возникновения боли.
Применение нортриптилина и амитриптилина провоцирует антихолинергические эффекты, которые обладают большим количеством побочных эффектов. Бесконтрольное использование препаратов приводит к проблемам сердечной деятельности.
Местной противоболевой активностью обладает лидокаиновый пластырь. Накладывается средство на невоспаленную сухую кожу. Препарат назначается при герпетическом болевом синдроме, высыпаниях.
Механизм лечебного действия пластырей заключается в блокаде потенциалов нейрональной активности путем блокады передачи нервного импульса.
Капсаицин рационально назначать при местном болевом синдроме. Средство обладает раздражающим действием. При нанесении на кожные покровы препарата снижаются запасы физиологических веществ, отвечающих за передачу нервного импульса.
Клинические исследования показали формирование побочных эффектов на фоне применения капсаицина. Около третьей части больных не выдерживали побочного действия лекарства из-за сильного раздражения кожи.
Лечить симптомы невралгии грудной клетки достаточно сложно. Желательно изначально выявить причину нозологии, чтобы определиться с тактикой терапии.