Инсулиновая помпа для диабетиков. разновидности, назначение, принцип работы и другие особенности
Содержание:
- Показания к помповой инсулинотерапии
- Преимущества помповой инсулинотерапии
- КОМПОНЕНТЫ ИНСУЛИНОВОЙ ПОМПЫ
- Последние новшества среди инсулиновых помп
- Кому показана помповая инсулинотерапия
- Преимущества помпы для больного
- Инсулиновая помпа: что это такое?
- Инсулиновая помпа для детей
- Виды инсулиновых помп
- Помпа вместо инъекций
- Работаем с помпой правильно
- Что собой представляет аппарат?
- Показания и противопоказания
- Виды инсулиновых помп
- Правила использования
- Болюс – виды, способы введения
Показания к помповой инсулинотерапии
В настоящее время известно 2 типа насосов. Персональная помпа – это небольшой медицинский прибор весом около 100 г с емкостью резервуара 3 мл. Медицинскими показаниями к применению этой терапии являются:
- «Нестабильный» курс диабета;
- Пациенты, которые занимаются регулярно спортом;
- Сахарный диабет 1 типа;
- Инсулиннезависимый диабет;
- Беременность;
- Диабетическая нефропатия.
- Пациенты с низкими требованиями к инсулину, которые, однако, страдают от утренней гипергликемии (так называемый эффект рассвета).
 Диабет
Диабет
Имплантируемый инсулиновый насос – устройство, имплантированное в кожу выше мышц живота. Устройства, используемые для имплантации, имеют более крупные резервуары для инсулина (обычно 15 мл), а сам инсулин находится в более высокой концентрации (400 в 1 мл). Такого количества инсулинового гормона хватает на 3 месяца. По истечении этого времени резервуар необходимо заполнить новой дозой препарата. Постоянное пополнение и правильное применение поможет избежать гипергликемических приступов.
Преимущества помповой инсулинотерапии
• Во время лечения путем многократных инъекций не ясно, какое конкретно количество инсулина идет на восполнение основной дневной нормы, а какое – на нейтрализацию воздействия питательных веществ после еды. С применением помповой инсулинотерапии ситуация становится полностью контролируемой: устанавливается строго определенная дневная доза инсулина (базальный режим), а по мере надобности вводится дополнительная (болюсный режим) — необходимая после приема пищи.
• Совершая физические упражнения, можно перепрограммировать базальный режим таким образом, чтобы уровень глюкозы не понижался (т.е. снизить базальную дозу инсулина). Аналогично можно поступить и во время болезни: только в этом случае следует перепрограммировать базальный режим так, чтобы увеличить подачу инсулина, — тогда уровень глюкозы не будет повышаться. Как уже говорилось, также можно программировать и болюсный режим, изменяя дозу инсулина в зависимости от того, какую пищу пациент ест.
• Кроме того, в помповой терапии используется только инсулин короткого действия, так что нет необходимости придерживаться строгого графика приема пищи и инсулина, в отличие от пациентов, лечащихся путем многократных инъекций инсулина длительного действия.
В настоящее время существует интегрированная система инсулиновой помпы с постоянным мониторингом гликемии Paradigm Real Time (522/722), которая сама контролирует сахар крови (до 288 измерений в сутки), отображает эти значения и направление их изменений на экране помпы в режиме реального времени и подаёт сигналы, предупреждающие пациента о приближении опасного уровня гликемии (низкого или высокого)
Это крайне важно, так как позволяет предотвратить эти осложнения, моментально изменив режим инсулинотерапии или отключив на время подачу инсулина.
Функция Bolus Wizard (Помощник Болюса), встроенная в помпы последнего поколения, высчитывает и подсказывает пациенту, сколько необходимо ввести инсулина с учётом множества параметров, влияющих на изменение сахара, а отображение сахарной кривой позволяет планировать своё питание и физическую нагрузку с максимальной точностью, избегая выраженных колебаний уровня сахара крови. Физиологическое поступление инсулина с помощью помпы помогает снизить на 30% дозы инсулина, подбирать идеально рассчитанную дозу и способ введения для любого набора продуктов и физической нагрузки, снизить частоту инъекций
«Помощник болюса» учитывает индивидуальные параметры:
1. количество хлебных единиц или граммов углеводов, которое планирует употребить пациент;
2. текущий показатель глюкозы крови;
3. углеводные (хлебные) единицы;
4. углеводные (пищевые) коэффициенты;
5. индивидуальную чувствительность к инсулину (число единиц глюкозы крови, на которые этот показатель снижается под воздействием 1 Ед инсулина);
6. индивидуальный целевой диапазон показателей глюкозы крови;
7. время активности инсулина (часы).
А самое главное – применение помповой инсулинотерапии снижает вероятность неконтролируемых повышений и снижений уровня сахара крови, что позволит избежать осложнений и обеспечит пациентам с диабетом действительно высокое качество жизни каждый день и на всю жизнь.
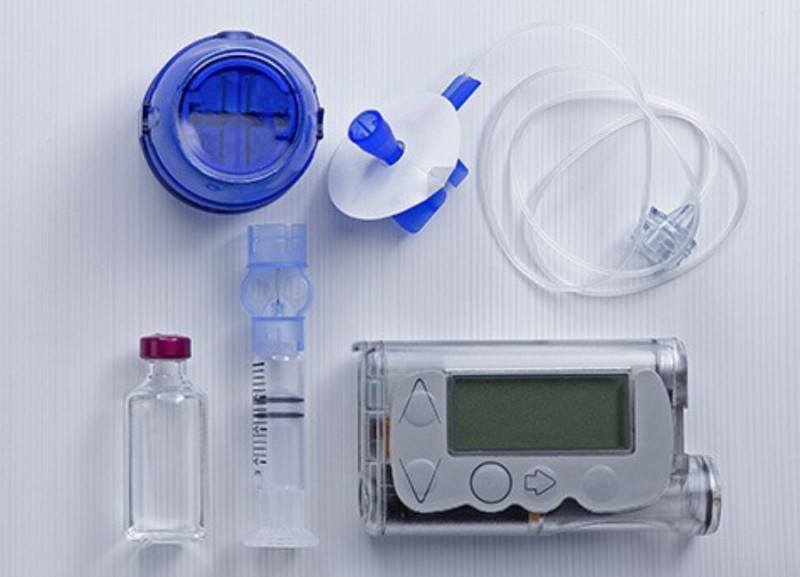
КОМПОНЕНТЫ ИНСУЛИНОВОЙ ПОМПЫ
Все инфузионные наборы и резервуары MiniMed образуют целостную систему с инсулиновой помпой с помощью специально разработанного уникального интерфейса, обеспечивающего большую надежность, по сравнению со стандартным соединением. Основополагающий компонент системы — запатентованное уникальное соединение MiniMed6, которым снабжен каждый инфузионный набор.
1.Инсулиновая помпа
Небольшое электронное устройство, в котором присутствуют такие элементы:
- Кнопки для программирования дозы инсулина и навигации по меню
- ЖК экран, на котором отображается процесс программирования
- Отсек для 1 щелочной батареи типа AA
- Отсек для резервуара
2.Резервуар
Пластиковый картридж, в котором хранится инсулин и который вводится в инсулиновую помпу. Резервуар снабжен специальным поршнем (компонент синего цвета, который находится в верхней части резервуара и снимается перед тем как вставить резервуар в инсулиновую помпу), с помощью которого выполняется наполнение резервуара из ампулы с инсулином или шприц-ручки. Максимальный объем резервуара – 300 единиц, его нужно менять каждые 2-3 дня по мере смены инфузионного набора. Специальный дизайн резервуаров MiniMed делает процесс заполнения инсулином максимально простым и удобным.
3.Инфузионный набор
Один из компонентов инфузионного набора — тонкая трубка, которая соединяет резервуар и выбранное вами место для инфузий на теле. Ввод канюли выполняется с помощью небольшой иголки, которая затем извлекается из тела, а места для инфузий соответствуют местам на теле, куда обычно вводятся стандартные инъекции инсулина. Частота смены инфузионного набора — каждые два-три дня. Наборы MiniMed представлены в широком ассортименте и обладают разнообразными характеристиками (тип канюли, длина трубки, угол наклона) — Вы сможете выбрать именно тот инфузионный набор, который обеспечит Вам максимальный комфорт и защиту.
4. Устройство для введения инфузионного набора
Для установки инфузионного набора используется специальное устройство — сертер. Всего одно нажатие кнопки и инфузионный набор установлен — быстро, просто и практически безболезненно.
Если Вы хотите узнать больше о помповой инсулинотерапии, свяжитесь со специалистами команды MiniMed.
Последние новшества среди инсулиновых помп
Медицина и технологии стремятся усовершенствовать существующие разработки и создавать новые, уникальные. Новые поколения помп выпускаются с более широким функционалом, делая их использование проще, удобнее, но пока не дешевле.

Новшества в последних поколениях помп:
- Расчетный инсулин. Система сама рассчитывает, сколько теоретически сахара в крови, используя функцию времени, введенной дозы и начальных показаний крови. Полученное значение выводится на экран прибора, позволят более точно рассчитывать очередной болюс.
- Калькуляция по ХЕ. Введя в прибор планируемые хлебные единицы, которые поступят во время еды, можно получить количество инсулина для болюса. Пациент может согласиться с этой рекомендацией и запустить инъекцию.
- Тревога по критерию. Можно запрограммировать сигнал тревоги, если пропущенные регулярные инъекции, если пропущен укол после низкого значения сахара в крови и подобное. Для сигнала на каждый тип тревоги можно выбрать разные звуки или мелодии.
- Сенсорное управление. До сих пор плохо видящие люди не могли пользоваться помпой, теперь же сенсорный экран разработан для слабовидящих с системой звуковых сигналов. Функция легкого ввода болюса, у разных производителей названия разные.
- Передача данных на ПК. Большинство помп передают всю информацию на компьютер и позволяют ее анализировать графически, таблично.
- Взаимосвязь с глюкометром. В некоторые модели можно вручную вносить показания глюкометра, а он рассчитает дозу болюса. А некоторые модели интегрированные напрямую.
- Беспроводное соединение. Связь с глюкометром, управление помпой, система непрерывного контроля, другие. Система помпа + глюкометр.
- Помпа с прямым подключением без инфузионной системы, то есть помпа напрямую подсоединена к коже (без трубок).
Диабет – не приговор, а всего лишь другой, более внимательный к себе, образ жизни!
Кому показана помповая инсулинотерапия
Каждому больному сахарным диабетом, который нуждается в уколах инсулина, можно установить инсулиновую помпу по его желанию
Очень важно детально рассказать человеку обо всех возможностях прибора, объяснить, как корректировать дозу препарата
Применение инсулиновой помпы настоятельно рекомендовано в таких ситуациях:
- нестабильное течение заболевания, частые гипогликемии;
- детям и подросткам, которые нуждаются в маленьких дозах препарата;
- в случае индивидуальной повышенной чувствительности к гормону;
- невозможность достичь оптимальных значений глюкозы при инъекционном введении;
- отсутствие компенсации диабета (гликозилированный гемоглобин выше 7%);
- эффект «утренней зари» – значительное увеличение концентрации глюкозы при пробуждении;
- осложнения диабета, особенно прогрессирование нейропатии;
- подготовка к беременности и весь ее период;
- пациенты, которые ведут активную жизнь, находятся в частых командировках, не могут планировать режим питания.
Установка помпы противопоказана пациентам со значительным снижением остроты зрения (они не могут пользоваться экраном прибора) и людям с нарушениями интеллекта, которые не способны проводить расчет дозировки.
ul
Преимущества помпы для больного
Помпа для инсулина не может заменить функцию здоровой поджелудочной железы, потому что она не может самостоятельно определить уровень глюкозы в крови в окружающей жировой ткани. Существуют модели со встроенной системой измерения уровня гликемии, которые не могут автоматически определять количество вводимого инсулина. Тем не менее, многие диабетики могут жить с насосом почти как здоровые люди, за исключением того, что им по-прежнему приходится контролировать гликемию несколько раз в день.
Целью ученых является создание закрытой системы, в которой непрерывно измеряемый глюкозный датчик независимо измеряет гликемию и согласно определенному алгоритму доставляет инсулин в организм. Для исследования, проведенного в 2010 году, была разработана диабетическая гормональная помпа, в которой содержался как глюкагон, так и гормон в ампулах. В исследованиях глюкагон высвобождался через насос, если был риск гипогликемии. В результате удалось предотвратить сильную гипогликемию.
Глюкагон
Существуют некоторые преимущества в использовании помпы по сравнению с обычной инсулинотерапией. К ним относятся, например, явление рассвета, в котором печень высвобождает больше глюкозы в кровоток примерно в 4 утра. В этом случае пациент может заранее запрограммировать высвобождение инсулина, чтобы предотвратить сильную гипергликемию.
В систематических обзорах, которые сравнивали традиционную инсулинотерапию с терапией насосом у диабетиков 1-го типа, пациенты с насосной терапией имели HbA1c 0,3%. Не было обнаружено существенных различий в отношении тяжести гипогликемии.
У детей и подростков помпа при сахарном диабете пользуется спросом. Недавно были проведены исследования с участием 9,814 учеников. Дети при использовании помпы реже страдали от тяжелой гипогликемии и гипогликемической комы. Пациентам с насосами требуется меньше гормона.
С медицинской точки зрения основным преимуществом насоса является то, что он доставляет маленькое количество инсулина практически непрерывно, поэтому дозировку намного проще контролировать, чем при применении инсулина продолжительного действия. Точная доза помогает избежать сильной и неконтролируемой гипогликемии.
Есть также много преимуществ для пациента: при употреблении закуски не потребуется вводить дополнительный гормон
У маленьких детей это преимущество особенно важно: они часто имеют сильно измененную диету, и не всегда вводят препарат
Насос имеет несколько базовых профилей, через которые можно немедленно регулировать высвобождение гормона. Помпа помогает предотвратить ночную гипогликемию. Систему можно легко адаптировать к образу жизни пациента.
Возможно подключение к компьютеру, поэтому доставка инсулина может быть проверена в течение нескольких дней. Некоторые насосные системы напрямую подключены к глюкометру. Это создает достаточно полную картину эффективности лечения, что становится все более важным инструментом для пациента и родственников.
Инсулиновая помпа: что это такое?
Начать подробно рассматривать данный вопрос следует непосредственно с особенностей данного оборудования. Инсулиновая помпа представляет собой специальное устройство, которое подает гормон в соответствии с заданным алгоритмом. Его отличительная особенность заключается в непрерывном введение вещества.
Устройство состоит из 3 частей:
- непосредственно самой помпы (на/в ней размещаются органы управления и отсек для батареек);
- резервуара для инсулина (его можно менять);
- инфузионного набора (включает: канюлю – она вводится под кожу: ряд трубок, по которым подается вещество).
Данное оборудование не только снабжает организм гормоном, но еще и в автоматическом режиме следит за концентрацией сахара в крови. Это, в свою очередь, позволяет ему подавать то количество инсулина, которое необходимо в текущий момент.
Фактически инсулиновая помпа берет на себя нарушенные функции поджелудочной. В том числе именно поэтому больные СД положительно характеризуют применение устройства в сравнении с использованием шприцов. Теперь следует рассмотреть преимущества этого оборудования.
Во-первых, большинство пациентов говорят, что у них значительно повышается качество жизни после перехода на инсулиновую помпу. Это связано с 3 вещами. Во-первых, человеку с таким оборудованием не нужно строго следить за режимом ввода гормона. Ему достаточно лишь вовремя заправлять резервуар или менять его на новый.
Во-вторых, из-за автоматического определения уровня глюкозы снижается необходимость соблюдать достаточно жесткую диету. Даже если сахар после еды значительно повысится, помпа определит это, после чего снабдит организм нужным количеством инсулина.
В-третьих, устройство обеспечивает тело соответствующим гормоном короткого действия.
Он лучше усваивается организмом, а, следовательно, не вызывает неприятных эффектов. Помпа является единственным эффективным решением при таком осложнении СД, как невропатия. Оно способно развиться при инъекционном снабжении организма инсулином.
При переходе на ввод гормона при помощи помпы наблюдается значительное уменьшение проявлений невропатии, а в некоторых случаях и вовсе возможно полное исчезновение болезненных ощущений.
Второй – больному нужно соблюдать определенные правила при ее ношении. Это необходимо, чтобы случайно не повредить устройство.
Третье – электроника помпы может выйти из строя. Однако вероятность последнего не очень велика.
Современные модели таких устройств имеют систему самопроверок, которые регулярно анализируют состояние компонентов. В некоторых устройствах для данной цели даже встроен отдельный вычислительный модуль.
Инсулиновая помпа для детей
Сахарный диабет особенно влияет на детей, потому что ребенок хочет быть со сверстниками наравне, а при этом заболевании многие сферы деятельности не рекомендуются. И также следует соблюдать диету, контролировать уровень сахара в крови на постоянной основе – а без помощи взрослого это не всегда получится. Инсулиновая помпа идеально подходит детям школьного возраста по ряду причин:
- Функции болюсной подачи инсулина помогут в расчетах точной дозировки, учитывая индивидуальные особенности организма и степени физических нагрузок.
- Ребенку проще учиться самостоятельности в управлении сахарным диабетом.
- Мониторинг концентрации глюкозы в реальном времени поможет избежать гипергликемии или гипогликемии.
- Не нужно придерживаться строго распорядка дня, что избавляет ребенка от «жизни по расписанию».
- Режимы болюсной подачи инсулинового гормона помогут организму справляться с «тяжелой» пищей.
ВАЖНО! В первое время после установления инсулиновой помпы диабетик должен регулярно наблюдаться у лечащего врача.
Детям с сахарным диабетом рекомендуется установить инсулиновую помпу, это научит его самостоятельному контролю над уровнем сахара, а также снимет множество ограничений в повседневной жизнедеятельности
Сахарный диабет не должен ограничивать ребенка от занятий спортом. Инсулиновая помпа идеально подходит в этом случае, т. к. подобрать необходимую дозировку подачи инсулина довольно просто. Для начала настроить прибор вам поможет лечащий врач, остальное зависит от индивидуальных особенностей организма носителя, т. е. может потребоваться корректировка. Само устройство обладает защитой от брызг, не является водонепроницаемым. Если ребенок занимается плаванием, то помпу необходимо снять на время занятия, а на катетер установить заглушку. После окончания занятия заглушка снимается, и прибор подсоединяется вновь, однако, если занятие длилось более 1 часа, необходимо провести корректировку дозы инсулинового гормона.
Иными словами, инсулиновая помпа для лечения сахарного диабета у детей будет лучшим помощником, т. к
детям важно не отличаться от сверстников и считать себя с ними наравне
Ребенок не всегда способен самостоятельно поставить себе инъекцию инсулина либо будет смущаться делать это при других детях, а с инсулиновой помпой этого можно избежать
Подведем итоги. Инсулиновая помпа существенно облегчает повседневную жизнь инсулинозависимым диабетикам. Это устройство способно отображать концентрацию глюкозы в реальном времени, рассчитывать необходимую дозировку инсулинового гормона и самостоятельно вводить его на протяжении всего дня, тем самым освобождая владельца от лишних хлопот и неудобств. Особенно полезно это устройство для детей-диабетиков, т. к. позволит ребенку не ограничивать себя в физических нагрузках и не чувствовать себя неловко при введении инсулина через шприц-ручку. Отзывы диабетиков, имеющих это устройство в основном положительные, но стоимость обслуживания подойдет далеко не каждому.
Виды инсулиновых помп
Производители предлагают пользователям помпы с разными дополнительными функциям, наличие которых сказывается на цене инсулинового устройства. Так, некоторые модели оснащены калькулятором доз, которые корректируют дозировку до 0,1 ед. Существуют критерии минимального количества базальной дозы, которая вводится в течение часа. Эта функция важна при инсулиновой терапии для маленьких детей. Дополнительные опции на современных помпах для инсулина:
- шаг подачи болюса;
- количество базальных интервалов;
- настройка количества вводимого гормона в разные дни;
- оповещение сбоев в работе устройства;
- память показателей глюкозы и вводимых доз;
- наличие дистанционного пульта управления;
- функция блокировки кнопок.
Медтроник
Американской компанией Medtronic создано популярное среди диабетиков инсулиновое устройство Paradigm. Помпа в реальном времени показывает на экране данные об уровне глюкозы. Это возможно из-за наличия специального сенсора, крепящегося к телу так же, как и как канюля, который передает данные на аппарат с помощью радиочастотной технологии. Лучшие модели производителя:
- название модели: ММТ-715
- характеристики: наличие русскоязычного меню, автоматический расчет инсулина на еду и коррекцию гликемии;
- плюсы: миниатюрный размер, дозированная подача гормона;
- минусы: высокая стоимость расходников.
Недавно компания Медтроник представила еще более продвинутую модель для инсулина, оснащенную системой постоянного мониторирования глюкозы. Это первое в мире инсулиновое устройство, которое не позволит развиться гипергликемии.
- название модели: ММТ-754
- характеристики: шаг базального инсулина 0,025 ед, шаг болюса – 0,1 ед, блокировка клавиш, память – 25 дней;
- плюсы: при падении концентрации глюкозы помпа дает предупреждающий сигнал;
- минусы: дискомфорт во время сна, физической активности.
- Чем лечить грибок ногтей на ногах в домашних условиях
- Какое самое эффективное средство от прыщей и угрей
- Признаки воспаления легких у взрослого
Акку Чек Комбо
Инсулиновые аппараты швейцарской компании Roche пользуются широкой популярностью среди соотечественников, ведь расходные материалы на них легко можно купить на территории РФ. Среди лучших моделей Акку Чек Комбо можно назвать:
- название модели: Спирит;
- характеристики: частота введения 20 раз в течение часа, 5 программ базальной дозы, 4 варианта болюса;
- плюсы: наличие пульта ДУ, полный удаленный контроль сахара, маленький шаг базала, полная водонепроницаемость;
- минусы: нет ввода данных с другого глюкометра.
Омнипод
Первая в мире беспроводная и беструбочная помпа последнего поколения была выпущена компанией Омнипод (Израиль). Благодаря такой системе сахарный диабет стало компенсировать намного легче. Основное отличие от инсулиновых аппаратов предыдущего поколения – гормон вводится без трубок. ПОД крепится на пластырь на ту часть тела, куда предполагается введение инсулина. Подача гормона происходит через встроенную в аппарат канюлю. Характеристики новых систем Omnipod:
- название модели: UST 400;
- характеристики: встроенный глюкометр Freestyl, цветной экран управления, 7 программ базальных уровней, опции личной информации пациента;
- плюсы: нет необходимости в расходных материалах;
- минусы: в России приобрести сложно.
Еще одна, но уже более бюджетная модель с похожими характеристиками. Отличается массой ПОДа (больше на 10 г) и отсутствием некоторых опций.
- название модели: UST-200
- характеристики: одно отверстие для заполнения, отмена растянутого болюса, напоминания;
- плюсы: прозрачная канюля, невидимая сквозь ПОД;
- минусы: на экране не отображаются персональные данные о состоянии больного.
Для детей
Преимущество помпы для ребенка в том, что она способна более правильно отмерять микродозы и точнее вводить их в организм. Инсулиновый прибор легко помещается в импровизированный рюкзачок, чтобы он не сковывал движения малыша. Кроме этого, использование устройства научит ребенка с раннего возраста к контролю и самодисциплине. Лучшие модели для детей:
- название модели: Medtronic Paradigm PRT 522
- характеристики: наличие модуля постоянного мониторинга, программа автоматического подсчета доз;
- плюсы: маленькие габариты, резервуар объемом 1,8.
- минусы: нужно большое количество дорогих батареек.
Следующая модель – это лучшее соотношение цена/качество. Отлично подходит для детской помповой терапии, так как система самая компактная и легкая:
- название модели: Dana Diabecare IIS
- характеристики: ЖК дисплей, 24 базальных профиля на 12 часов;
- плюсы: водонепроницаемый, длительная работа батареи – до 12 недель;
- минусы: наличие расходных материалов только в специализированных аптеках.
Помпа вместо инъекций
Инсулиновая помпа позволяет вводить гормон непрерывно, чего не наблюдается в случае с обычными инъекциями инсулина. Это главнейшее преимущество помпы перед обычными уколами. Она значительно облегчает лечение диабета. Кроме того, она исключает необходимость введение продленного инсулина.
Любое подобное устройство состоит из нескольких элементов.
- Помпа, являющаяся насосом, полностью управляющимся при помощи компьютера. Именно этот насос и подает инсулин в необходимом для лечения диабета количестве.
- Емкость для инсулина.
- Сменное устройство, необходимое для введения инсулина.
В современных помпах запаса лекарства – не менее, чем на три дня. Пациент самостоятельно программирует частоту введения гормона и его количество. Это делается в то время, когда здоровая поджелудочная железа синтезирует инсулин.
Для введения инсулина на животе устанавливается игла. Ее фиксируют с помощью лейкопластыря. Игла связана с помпой посредством катетера. Оборудование крепится на поясе. Для того чтобы вводился инсулин, необходимо провести все необходимые расчеты. Потом участие человека в таком введении не требуется, и оборудование вводит необходимую дозу в зависимости от работы программы. При этом вводится только ультракороткий инсулин.
Преимущества лечения диабета с помощью инсулиновых помп очевидны.
- Гормон усваивается в организме моментально, что полностью исключает потребность в продленном инсулине.
- Пользователь может добиться высочайшей точности введения гормона, чего не наблюдается при обычных инъекциях.
- Значительно реже происходит прокалывание кожи.
- Расчет болюса производится точно – для этого надо ввести только лишь индивидуальные параметры пациента.
- Больной может контролировать все показатели диабета, и это делается полноценно с помощью встроенной программы.
- Помпа хранит в памяти данные показателей, и их легко можно перенести на компьютер для обработки.
ul
Работаем с помпой правильно
Когда применяется одноразовый картридж, достаточно проверить его стерильность (закрыт, герметичен), открыть. Если же диабетик самостоятельно заполняет резервуар гормоном, который ему приписал эндокринолог, то он следует специальному алгоритму.
Алгоритм заполнения резервуара лекарством:
- Достать резервуар из помпы;
- Вытянуть поршень;
- Вставить иглу в емкость с гормоном;
- Ввести столько воздуха из резервуара, сколько мл лекарства будет набираться. Это препятствует возникновению вакуума в емкости и неправильному набору инсулина;
- Наполнить резервуар гормоном. Снять иглу;
- Выдавить пузырьки из резервуара, если попали. Вытянуть поршень;
- Соединить резервуар с инфузионной системой;
- Вставить резервуар в помпу, заправить инсулином трубки (прогнать лекарство по системе, выдавить пустоты). Вся система должна быть отключена от человека, чтобы инсулин не попал в организм бесконтрольно;
- Подсоединить комплект в место укола. Когда открывается новая канюля, то вставляется игла и заполняется.
Что собой представляет аппарат?
Аппарат для ввода инсулина представляет собой устройство, помещенное в компактный корпус, которое отвечает за инъекцию определенного количества препарата в человеческий организм. Необходимая дозировка лекарства и периодичность укола заносится в память прибора. Только вот проводить данные манипуляции должен производить лишь лечащий врач и никто более. Это связано с тем, что у каждого человека сугубо индивидуальные параметры.
Конструкция инсулиновой помпы от диабета состоит из нескольких составляющих:
- Помпы – это собственно насос, задача которого как раз и заключается в подаче инсулина.
- Компьютера – управляет всей работой устройства.
- Картриджа – это емкость, внутри которой находится лекарство.
- Инфузионного набора – это токая игла или канюля, с помощью которой препарат вводится под кожу. Также сюда относится и трубка, соединяющая картридж с канюлей. Каждые три дня набор следует менять.
- Батарейки.
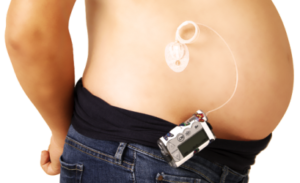
На том месте, куда, как правило, производится инъекция инсулина шприцем, закрепляется катетер с иглой. Обычно это область бедер, живота, плеч. Крепление самого прибора осуществляется на поясе одежды посредством специальной клипсы. А чтобы схема подачи препарата не нарушалась, картридж необходимо менять сразу же после его опустошения.
Прибор этот хорошо в отношении детей, поскольку дозировка нужна небольшая. К тому же здесь важна точность, ведь погрешность в расчетах дозировки приводит к нежелательным последствиям. А так как работой устройства заведует компьютер, то лишь он способен рассчитать нужное количество препарата с высокой степенью точности.
Производить настройки инсулиновой помпы – это тоже обязанность врача, который и пациента обучает, как им пользоваться. Самостоятельность в этом плане полностью исключается, ведь любая ошибка может закончиться диабетической комой. На время купания прибор снять можно, но только после процедуры необходимо замерить количество сахара в крови, чтобы удостовериться в нормальных показателях.
Показания и противопоказания
Переход на инсулинотерапию с использованием помпы может быть осуществлен в следующих случаях:
- по желанию диабетика;
- если отсутствует возможность получения удовлетворительной компенсации диабета;
- постоянные и существенные колебания показателей глюкозы в крови;
- частое формирование гипогликемии, в том числе в тяжелой форме, а также в период ночи;
- наличие «утренней зари».
 Помпа при сахарном диабете может применяться при различном воздействии препарата на пациента в разные дни. Рекомендуется использование данного приспособления во время планирования беременности, в процессе вынашивании ребенка, а также в момент родов и после них. Еще одним показанием является детский возраст.
Помпа при сахарном диабете может применяться при различном воздействии препарата на пациента в разные дни. Рекомендуется использование данного приспособления во время планирования беременности, в процессе вынашивании ребенка, а также в момент родов и после них. Еще одним показанием является детский возраст.
В то же время для диабетиков существуют и определенные противопоказания
Говоря об этом, специалисты обращают внимание на то, что помповая методика увеличивает вероятность развития гипергликемии. Ничуть не менее существенной является вероятность формирования диабетического кетоацидоза
Применение помпы является недопустимым в тех ситуациях, когда пациент не имеет желания или возможности прибегнуть к тактике интенсивной терапии диабета. Это актуально, например, для детей, когда у них отсутствуют навыки самостоятельного контроля сахара в крови. Также речь идет о ситуациях, когда человеку сложно самостоятельно подсчитать углеводы по системе ХЕ или при отсутствии физических нагрузок.
Важно учитывать, что инсулиновые помпы не используются у пациентов с психическими заболеваниями, потому что это может вызвать некорректное обращение с приспособлением. Если же у диабетика очень слабое зрение, то он не сможет распознать надписи на экране инсулиновой помпы, а потому это также можно считать противопоказанием
Виды инсулиновых помп
«Акку Чек Комбо Спирит»
Производитель – швейцарская компания Roche.
Характеристики: 4 варианта болюса, 5 программ базальной дозы, частота введения – 20 раз на протяжении часа.
Достоинства: маленький шаг базала, полный удаленный контроль сахара, полная водонепроницаемость, наличие пульта ДУ.
Недостатки: невозможен ввод данных с другого глюкометра.
Dana Diabecare IIS
Модель предназначена для детской помповой терапии. Это самая легкая и компактная система.
Характеристики: 24 базальных профиля на 12 часов, ЖК-дисплей.
Достоинства: длительная работа батареи (до 12 недель), полная водонепроницаемость.
Недостатки: расходные материалы можно приобрести только в специализированных аптеках.
Omnipod UST 400
Беструбочная и беспроводная помпа последнего поколения. Производитель – компания Omnipod (Израиль). Основное отличие от инсулиновых помп предыдущего поколения – лечебный препарат вводится без трубок. Подача гормона происходит через канюлю в аппарате.
Характеристики: встроенный глюкометр Freestyl, 7 программ базальных уровней, цветной экран управления, опции личной информации пациента.
Достоинства: не нужны расходные материалы.
Omnipod UST 200
Более бюджетная модель с похожими характеристиками. Отличается отсутствием некоторых опций и массой ПОДа (больше на 10 г).
Достоинства: прозрачная канюля.
Недостатки: персональные данные пациента не отображаются на экране.
Medtronic Paradigm ММТ-715
На экране инсулиновой помпы отображаются данные об уровне сахара в крови (в реальном времени). Это возможно благодаря специальному сенсору, который крепится к телу.
Характеристики: русскоязычное меню, автоматическая коррекция гликемии и расчет инсулина на еду.
Достоинства: дозированная подача гормона, компактность.
Недостатки: высокая стоимость расходных материалов.
Medtronic Paradigm ММТ-754
Более совершенная модель в сравнении с предыдущей. Оснащена системой мониторинга глюкозы.
Характеристики: шаг болюса – 0,1 ед, шаг базального инсулина – 0,025 ед, память – 25 дней, блокировка клавиш.
Достоинства: предупреждающий сигнал при снижении уровня глюкозы.
Недостатки: дискомфорт во время физической активности и сна.
- Как снизить уровень инсулина в крови?
- Причины повышенного инсулина
- Как выбрать шприц-ручку для инсулина
Правила использования
Терапия подразумевает знание правил, которые относятся к применению диабетической помпы. Если человек их не будет помнить, тогда из-за терапии может ухудшиться состояние здоровья. Рекомендации достаточно простые, но все они являются обязательными для пациента.
Каждый диабетик обязан дважды в сутки проверять настройки приспособления, а также его исправность. Хранить помпу допускается исключительно в том месте, которое защищено от детей и домашних животных. Блоки допускается менять только в утреннее время, при этом не следует выполнять данную задачу перед сном. Если человек вынужден использовать помпу летом, тогда ему придётся обрабатывать дерму особыми кремами против аллергии. Игла должна меняться исключительно стоя, при этом человек должен ориентироваться на инструкцию.
Болюс – виды, способы введения
Болюс – способ подачи лекарства, исходя из планируемой еды, напитков, плюс для компенсации гормона, который поднимается по другим причинам (стресс, физическая нагрузка, другое). Пациент самостоятельно подбирает профиль подачи болюса, чтобы выбрать для себя самый безобидный вариант (для каждого типа и объема пищи, различных ситуаций).
Виды болюса:
- Стандартный – просто быстро ввести нужную дозу. Такая инъекция подойдет, если будет прием продуктов или напитков с высоким содержанием углеводов и низким белка и жира.
- Квадратный – медленно, растянуто во времени ввести лекарство. Такой способ позволяет предотвратить резкое падение глюкозы в крови сразу после введения препарата. Этот метод пролонгирует эффект от инсулина в сравнении с предыдущим. Оптимальный для приема жирной и высокобелковой пищи, от которой сахар поднимется на несколько часов (это мясные, молочные и жирные блюда). Такой способ идеальный для тех, у кого пищеварение медленное (пациенты с гастропарезом).
- Многоволновый или двойной – комбинация предыдущих способов, когда сразу идет большая доза инсулина, а потом растянутый медленный ввод. Оптимальный режим для приема блюд с большим количеством жиров, углеводов (мучных изделий с кремом или соусом, пицца, выпечка с какао).
- Супер болюс – болюсный инсулин действует некоторое время после введения, на этот период можно отключить или уменьшить дозу базального гормона. Подача болюсной и базальной доз выполняется вместе, то есть подается то же количество, но сразу две порции, болюс плюс базальная, что приводит к более эффективному воздействию. Отлично показал себя при употреблении продуктов питания или напитков, после которых происходит скачок сахара в крови, например, после глазированных хлопьев, кукурузных палочек. Получается пик роста глюкозы и пик компенсации.