Хорионический гонадотропин
Содержание:
Показания к применению согласно дозировке
Инъекции делают внутримышечно. Самостоятельно уколы делать можно после назначения врача и при наличии определенных навыков.
Дозу препарата и продолжительность курса может установить только репродуктолог или андролог. Заниматься самолечением в таких ситуациях опасно и чревато усугублением имеющихся заболеваний.
С особой осторожностью стоит принимать препарат для набора мышечной массы. В бодибилдинге хорионический гонадотропин нашел применение из-за его анаболических свойств и потому, что из-за его влияния на гипоталамус происходит уменьшение подкожной жировой прослойки
Однако благодаря последним исследованиям стало известно, что наращивание мышечной массы путем уколов ХГЧ может быть крайне опасным для человека. Для того чтобы добиться желаемого результата, спортсменам приходится вводить себе такие большие дозы препарата, что у них начинаются проблемы с эрекцией.
Для беременных женщин
Перед тем как сделать укол гонадотропина, беременная должна сдать повторную серию анализов, которые подтвердили бы низкое содержание гормона в крови. Чтобы повысить уровень необходимого гормона для сохранения беременности и предотвращения угрозы выкидыша, будущим матерям назначают по 10000 МЕ в первый день и по 5000 дважды в неделю (в течение 1,5 месяца).
Для не беременных
Женщинам, страдающим от сбоев в менструальном цикле, отсутствия овуляции (ановуляции) и невозможности забеременеть, гинекологи назначают уколы ХГЧ в следующей дозировке:
- для возобновления овуляции – 5000 или 10000 МЕ (однократно);
- для активизации функций лютеинового желтого тела во время овуляции – 1500 или 5000 МЕ;
- перед забором яйцеклетки для ЭКО – 10000 МЕ (однократно).
Перед тем как назначать терапию, врач выясняет истинную причину ановуляции посредством проведения лабораторных и инструментальных исследования. В некоторых случаях изменить ситуацию в лучшую сторону может стабилизация психоэмоционального состояния пациентки, устранение дисбаланса гормонов щитовидной железы или сброс лишней массы тела.
Овуляция после укола гонадотропина наступает спустя сутки. Однако иногда это время может изменяться. Подтвердить процесс разрыва фолликула и выхода яйцеклетки может только УЗИ. Далее специалист может назначить пациентке уколы прогестерона для поддержания желтого тела и разработать план-схему сроков и частоты половых актов, необходимых для оплодотворения.
Для мужчин
При подозрении на гормональный дисбаланс у мужчин и признаках задержки полового развития у мальчиков проводится комплекс определенных диагностических процедур.
Чтобы анализ крови на содержание ХГЧ был верным, необходимо правильно к нему подготовиться:
- 10 часов не есть;
- несколько суток не употреблять алкоголь и не заниматься спортом;
- 4 часа не курить;
- сутки не заниматься сексом.
Стимуляция ХГЧ у мужчин может понадобиться при следующих патологических состояниях:
- недостаточности гонадотропной функции гипофиза, которая вызывает сбои в биологическом половом созревании;
- крипторхизме;
- недостатке тестостерона;
- нарушениях сперматогенеза;
- недоразвитости наружных половых органов;
- вероятности развития атрофии яичек, вызванной употреблением стероидов и анаболиков.
Необходимая доза гормонотерапии подбирается врачом для каждого пациента индивидуально. Стандартные дозировки:
- для стимулирования полового созревания у детей – 3000 – 5000 МЕ в неделю (в течение 3 месяцев);
- при задержке полового развития у взрослых – 500, 1500 или 2000 МЕ в сутки 3 раза в неделю (3 месяца);
- при неопущении или расположении тестикул вне мошонки (крипторхизме) до 6 лет – 500 или 1000 МЕ каждые 3 дня (6 недель);
- при крипторхизме после 6 лет – 1500 МЕ каждые 3 дня (6 недель).
Анализ на бета-ХГЧ
Если кровь на ХГЧ обычно сдают, чтобы установить факт наступления беременности. то бета-субъединица определяется для прогнозирования её течения. Синтез ХГЧ тесным образом связан с дифференциацией трофобласта. Он увеличивается при напряженности компенсаторных механизмов, которые включаются в случае возникновения проблем.
Определение свободного бета-ХГЧ используют для пренатального скрининга 1 триместра. В то время как начиная со 2 триместра может использоваться анализ на общий ХГЧ. Он будет столь же информативным.
Патологические отклонения в анализе крови на ХГЧ являются поводом заподозрить определенные патологии плода. Например:
- концентрация бета-субъединицы значительно выше при синдроме Дауна;
- она понижена при трисомии 18 и синдроме Эдвардса.
ХГЧ играет важную роль в предотвращении реакции отторжения эмбриона. Если уровень гормона намного ниже нормы, то риск задержки внутриутробного развития плода достигает 45%, а вероятность самопроизвольного аборта – 25%.
ХГЧ в программах ЭКО
Определение уровня ХГЧ в крови на 12-13 день всегда используется, чтобы констатировать беременность, наступившую в результате ЭКО. Анализ также позволяет спрогнозировать её течение.
Как правило, уровень ХГЧ в крови ниже у женщин, которые беременеют после ЭКО, чем у тех, кто сумел зачать ребенка естественным путем. По всей видимости, это связано с низким образованием гормона в хорионе по причине недостаточного кровоснабжения.
По концентрации ХГЧ можно заподозрить многоплодную беременность. В этом случае уровень гормона выше.
По результатам анализа можно констатировать неразвивающуюся беременность. Для этого гормон определяют в крови в динамике. О внутриутробной гибели плода говорит ХГЧ ниже нормы, а также слишком медленное нарастание уровня этого вещества в крови. Однозначным подтверждением аборта является снижение концентрации бета-ХГЧ.
- Другие причины снижения уровня гормона:
- внематочная беременность;
- фетоплацентарная недостаточность.
О преклиническом спонтанном аборте после ЭКО свидетельствует концентрация бета-ХГЧ менее 21 мЕд/мл спустя 14 дней после переноса.
ХГЧ при трофобластической болезни
Значительное повышение уровня ХГЧ в крови отмечается на фоне трофобластической болезни. Это группа патологий, которая объединяет в себе множество опасных заболеваний:
- пузырный занос (полный и частичный, инвазивный);
- хориокарциному;
- плацентарные трофобластические опухоли.
Эти патологии диагностируются в том числе с использованием анализа крови на ХГЧ.
Критериями диагноза пузырного заноса являются:
- увеличение бета-ХГ в анализах, проведенных три раза с перерывами в 1 неделю;
- повышенный ХГЧ спустя полгода после удаления пузырного заноса;
- результаты гистологического исследования.
Наиболее ранним признаком является именно возрастание бета-ХГ. Этот же анализ используют для оценки эффективности проводимого лечения: хирургического или химиотерапии. Исследование позволяет выявить резистентные к терапии формы патологии.
Самые частые причины резистентности:
- неадекватная химиотерапия 1 линии (недостаточные дозы препаратов, увеличение интервалов, сокращение курса);
- биологические особенности опухоли.
Критерием резистентности к лечению является последовательное увеличение уровня бета-ХГ в трех измерениях с интервалами в 10 дней. Об этом также свидетельствует возрастание уровня ХГЧ в течение 3 месяцев после последнего курса химиотерапии.
Анализ на ХГ позволяет врачу понять, прогрессирует ли болезнь. Иногда в ходе обследования выявляются новые метастатические очаги или опухоль увеличивается. При этом патология не считается прогрессирующей, если ХГЧ в крови не растет.
Анализ помогает врачу определиться с моментом, когда требуется провести хирургическое лечение пузырного заноса. Операцию делают, когда:
- наблюдается кровотечение из опухоли;
- отмечается резистентность к химиотерапии 1 и 2 линии;
- метастазы опухоли резистентны к химиотерапии.
ХГЧ – важный лабораторный показатель. Он используется для диагностики беременности, оценки её течения, прогнозирования исхода. С его помощью можно заподозрить внематочную, многоплодную или неразвивающуюся беременность. Определение свободной бета-субъединицы ХГЧ используют в качестве скринингового маркера 1 триместра. Изменение показателя часто говорит о хромосомных аномалиях у плода. Небольшие отклонения от нормы в сторону снижения свидетельствуют о риске недостаточности фето-плацентарного комплекса. Это может обернуться задержкой развития плода или самопроизвольным абортом.
Польза и вред
У гонадотропина, как и у любого лекарственного средства, существуют плюсы и минусы.
Основные преимущества этого гормона заключаются в минимизации отрицательного воздействия стероидных средств на мужчин, что проявляется гипогонадизмом.
Главные достоинства применения гонадотропина для человека:
- Размер парных мужских гонад достигает нормы.
- Тяжелоатлеты становятся более выносливыми.
- Нарастает мышечная масса, лишнего жира становится меньше.
- Больше вырабатывается спермы.
- Половые органы развиваются быстрее, если они недоразвиты.
- Защитит от бесплодия.
- Повысит либидо.
Недостатки связаны с применением для спортсменов синтезированного тестостеронового гормона.

Они характеризуются тем, что:
- Усиленно формируется волосяной покров.
- Человек становится агрессивен.
- В организме задерживается жидкость.
- Происходит раннее половое созревание, поэтому в бодибилдинге подростками не применяется.
Побочные действия
Побочные эффекты, общие для всех дозировок Гонадотропина Хорионического и одинаковые как для женщин, так и для мужчин:
- иммунная система: редко – генерализованная сыпь, лихорадка;
- прочие реакции и нарушения в месте инъекции: повышенная утомляемость; покраснение, боль, припухлость, кровоподтек и зуд в месте укола; местные аллергические реакции в виде сыпи и/или боли в месте введения.
Нежелательные побочные явления, которые могут возникать при применении дозировок Гонадотропина Хорионического 1000 МЕ, 500 МЕ и 1500 МЕ:
- женщины: головокружение, головная боль, тревожность, раздражительность, депрессия, отеки;
- мальчики и мужчины: угри, преждевременное половое созревание, гинекомастия, повышенная чувствительность грудных желез, гиперплазия простаты, увеличение яичек в паховом канале (у пациентов с крипторхизмом), увеличение полового члена.
Побочные реакции, которые могут появляться у женщин при лечении препаратом в дозировке 5000 МЕ:
- пищеварительная система: диспепсические расстройства (тошнота, диарея, боль в животе), обусловленные умеренным СГЯ; при тяжелом СГЯ – асцит;
- обмен веществ и питание: отеки, увеличение массы тела (признак тяжелого СГЯ);
- дыхательная система: гидроторакс (в случае тяжелого СГЯ);
- сердечно-сосудистая система: тромбоэмболические осложнения;
- нервная система и психика: головная боль, тревожность, раздражительность, депрессия;
- молочная железа и половые органы: СГЯ средней степени (диаметр яичников 5 см и более), тяжелая форма СГЯ (диаметр кист яичников 12 см и более, кисты склонны к разрыву), болезненность молочных желез.
Средняя и тяжелая форма СГЯ проявляется такими клиническими признаками, как чувство тяжести и распирающей боли в нижней части живота, диарея, одышка, тахикардия, олигурия, снижение кровяного давления, дыхательная недостаточность, нарушения гемостаза, внутрибрюшное кровотечение, острая почечная недостаточность, повышение активности ферментов печени.
У мужчин при применении Гонадотропина Хорионического дозировкой 5000 МЕ побочные эффекты аналогичны нежелательным реакциям в случае использования препарата в меньших дозировках.
Беременность после укола ХГЧ
Укол ХГЧ может стать причиной ложноположительного результата, если тест на беременность провести раньше, чем через 14 дней после овуляции. Это объясняется тем, что в основе данных тестов лежит определение уровня ХГЧ, являющегося индикатором наступившего зачатия, а искусственное введение данного гормона на некоторое время повышает его количество в крови. Более надежный способ – динамическое наблюдение за ХГЧ, уровень которого у беременных женщин до окончания первого семестра постоянно растет. В начале второго семестра происходит его постепенное снижение до определенного показателя, который остается неизменным до завершения беременности.
Процедура
Существуют стандартные дозировки для уколов гонадотропина хорионического:
- с целью стимуляции овуляции назначают однократно гонадотропин хорионический 5000 или 10000 МЕ;
- в случае стимулирования желтого тела применяют гонадотропин хорионический 1500 или 5000 МЕ;
- для стимуляции суперовуляции при проведении репродуктивных мероприятий назначают гонадотропин хорионический 10000 МЕ однократно. Спустя 34-36 часа отбирают яйцеклетку;
- при привычной невынашиваемости или угрозе выкидыша женщине для поддержания беременности назначают укол ХГЧ, начиная курс не позже 8-й недели беременности и продолжают вводить до 14-й недели включительно. При первой инъекции вводят гонадотропин хорионический 10000 МЕ. Дальше продолжают уколы препарата два раза в неделю в дозировке 5000 МЕ;
- данная процедура дает хорошие результаты в случае задержки полового развития у мальчиков. При лечении применяют инъекции гонадотропина хорионического в дозировке 3000-5000 МЕ в неделю на протяжении трех месяцев;
- при задержке полового развития у мужчин назначают уколы ХЧГ в дозировке 500, 1000, 1500 и 2000 МЕ в сутки на протяжении 1,5-3 месяцев;
- при гипогонадотропном гипогонадизме в качестве лечения используют гонадотропин хорионический 1500-6000 МЕ один раз в неделю в комплексе с менотропинами;
- в случае крипторхизма мальчикам младше 6-летнего возраста назначают гонадотропин хорионический 500-1000 МЕ на протяжении шести недель по два укола в неделю. Детям старше 6-ти лет колют препарат в дозировке 1500 МЕ.
Препараты вводят пациенту внутримышечно. Данную процедуру можно делать в специальных медицинских учреждениях, либо самостоятельно, если женщина имеет навыки делать внутримышечные инъекции правильно. Такая необходимость часто возникает у пациенток вследствие длительного курса лечения.
Дозы препарата врач определяет индивидуально для каждого пациента.
В аптеке можно найти препарат в таких дозировках:
- хорионический гонадотропин 500 единиц;
- ХГЧ 1000 ед.;
- ХГЧ 1500 ед.;
- ХГЧ 5000 ед.;
- ХГЧ 10000 ед.
Выпускают его в виде раствора для инъекций.
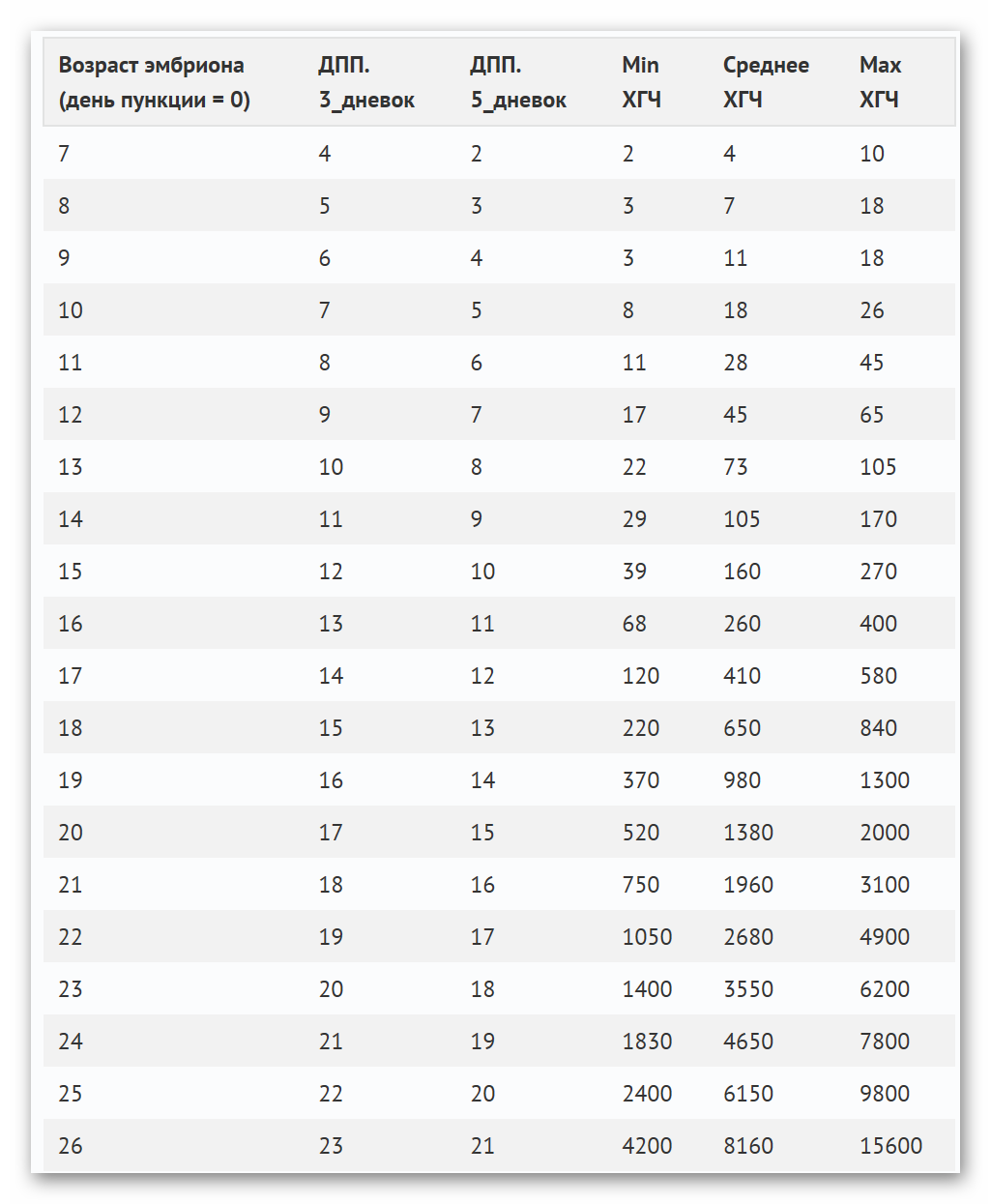
Какой ХГЧ на 3 неделе беременности является нормой?
ХГЧ начинает вырабатываться спустя 2-3 недели после зачатия, когда оплодотворенная яйцеклетка имплантируется на свое место в матке женщины. Организм будущей мамы воспринимает формирующийся эмбрион как чужеродное тело, так как половина генетических данных, содержащихся в нем, наследуется от отца и не является родным для женского организма. Чтобы нейтрализовать этот процесс и позволить плоду нормально развиваться в дальнейшем, и нужен гормон ХГЧ. Также этот гормон способствует росту и развитию плаценты, защищающей плод от негативных воздействий.
До начала 3 недели уровень этого элемента низкий, поэтому определить его довольно сложно. Начиная с 3 недели, содержание ХГЧ повышается и в норме составляет порядка чуть более 750 мЕд на 1 мл крови, и этого достаточно для того, чтобы выявить его при помощи лабораторных анализов и подтвердить наличие беременности. Со временем этот показатель увеличивается, уровень гормона растет в 2 раза через каждые 2-3 дня.
ХГЧ при беременности: какая норма по неделям?
В первые несколько суток после зачатия ХГЧ уже начинает вырабатываться в организме женщины, но уровень этого гормона еще слишком низок (16-150 мЕд). На 2 неделе показатели нормы составляют уже более 200 мЕд.
Начиная с 3 недели беременности уровень ХГЧ в организме будущей мамы уже достаточно высок для того, чтобы этот элемент можно было выявить при помощи лабораторных анализов или даже тест-полосок для домашнего использования. И вплоть до 13 недели эти показатели активно увеличиваются. Такая ситуация считается нормой, ведь в этот период происходит формирование плаценты, и для этого процесса необходим данный гормон.
Содержание ХГЧ на 4 неделе составляет 2500-82000 мЕд, к концу 5 недели – 150000 мЕд, а еще через 4 недели этот показатель увеличивается до 300000 мЕд. Именно в этот период происходит наиболее активное развитие плаценты и самого плода.
Начиная с 13 и вплоть до 22 недели содержание гормона ХГЧ немного падает, но это не повод для беспокойства, такая ситуация считается нормальной. Но во второй половине беременности уровень элемента снова начинает расти, и происходит это до самого начала родовой деятельности. Хотя темпы роста уровня ХГЧ уже не такие активные, как в самом начале беременности. К наступлению периода родов содержание белкового гормона беременности у женщины в норме составляет порядка 78000 мЕд.
Возможные причины отклонения от нормы
Повышенный уровень гормона наблюдается при:
- неправильном определении сроков беременности;
- многоплодной беременности;
- развитии гестоза, раннего токсикоза у будущей мамы;
- генетических отклонениях в развитии эмбриона (синдром Дауна, серьезные аномалии в формировании внутренних органов);
- наличии сахарного диабета у беременной;
- длительном употребление женщиной синтетических медикаментозных препаратов.
Отклонения содержания ХГЧ в меньшую сторону возможны при:
- заболеваниях репродуктивной системы женщины (например, если до наступления беременности у нее имелись значительные нарушения менструального цикла);
- угрозе прерывания беременности (в этом случае наблюдается значительное снижение содержания гормона, более чем вдвое от нормальных показателей);
- замершей беременности, когда развитие плода прекращается по тем или иным причинам, в результате чего женский организм перестает вырабатывать соответствующий гормон;
- внематочной беременности, при которой оплодотворенная яйцеклетка не может имплантироваться в полость матки и развивается за ее пределами;
- недостаточном развитии плаценты;
- задержках в развитии эмбриона;
- переношенной беременности (роды не наступают после 40 акушерской недели);
- внутриутробной гибели плода на ранних сроках после его гестации (в 1 триместре беременности).
Показатели нормы содержания ХГЧ колеблются в значительных пределах, конкретный уровень зависит от индивидуальных особенностей организма будущей мамы. Но, если имеются значительные отклонения и такая ситуация наблюдается на протяжении длительного периода времени, это говорит о серьезных проблемах в течении беременности. Поэтому уровень гормона рекомендуется контролировать на всем протяжении вынашивания ребенка.
Автор-эксперт: Екатерина Николаевна Мережко,
ведущая курсов для беременных женщин, готовящихся к родам
5 Нежелательные последствия для организма
При неправильной дозировке препараты вызывают ряд побочных действий со всех систем организма:
| Система организма | Побочные эффекты |
| Иммунная система | Сыпь по всему телу, лихорадка, ангионевротический отек |
| Нервная система | Раздражительность, головная боль, депрессивное настроение, головокружение |
| Место введения | Кровоподтек, боль, покраснение, небольшая опухоль |
| Обмен веществ | Увеличение веса |
| Эндокринная система | Преждевременное половое созревание |
| Кожный покров | Угри, гипергидроз |
| Половые органы и грудные железы | Увеличение молочных желез, предстательной железы, полового члена и яичек, повышение чувствительность сосков |
Побочные эффекты гонадропина
ОБРАЩАЮ ВАШЕ ВНИМАНИЕ!!! Никогда не используйте гонадотропин на ПКТ. Это лекарство воспринимается мозгом точно так же, как ваши собственные ЛГ и ФСГ – результатом будет неспособность дуги гипоталамус – гипофиз – яички восстанавливать нормальную деятельность
То есть гонада не только не восстанавливает вашу половую систему, а ОЧЕНЬ активно мешает её восстановлению. Это средство профилактики проблем с яйцами, но никак не средство после курсовой терапии. На ПКТ используются ТОЛЬКО селективные модуляторы эстрогенных рецепторов: тамоксифен, кломид и торимифен.
Что касается побочных эффектов гонадотропина, то это, в первую очередь, ароматизация. Проще говоря, гонада легко провоцирует гинекомастию, скопление жидкости под кожей и набор жира. Являясь гликопротеином – то есть пептидом, при чрезмерном увлечении этим лекарством к нему могут образовываться антитела. То есть гонада, в этом случае, перестаёт работать. Это касается тех, кто ставит этот препарат еженедельно вместе со стероидами.
Ну и в теории – злоупотребление гонадотропинами может спровоцировать опухоль половых желез. Повторю, что последние два пункта касаются ТОЛЬКО тех, кто вкалывает в себя избыточные количества этого вещества.
И напоследок. Хорионический гонадотропин стоит не в пример дешевле менопаузального и обычно его более чем достаточно, для простого любителя. Но иногда приходится сочетать его с менопаузальным гонадотропином. Как я говорил выше, это связано с расстройствами половой системы от прогестинов. Так что, если вы полюбили нандролоны или тренболоны – настоятельно рекомендую держать заначку, на случай необходимости приобрести менопаузальный гонадотропин.
- Обзор фирм-производителей стероидов
- Как использовать инсулин для набора массы?
- Что такое пептиды и их применение в бодибилдинге
- Нужно ли принимать стероиды в таблетках?
- Применение Дексаметазона в спорте: эффект, побочка, дозировки
КОММЕНТАРИИ
Что это за препарат и для чего он нужен
Гонадотропин применяется для женщин в профилактических и лечебных целях при бесплодии, также ХГТ необходим для стимуляции овуляции. Для мужчин хорионгонадотропин полезен тем, что нормализует сперматогенез.
Описание и краткая история появления
Что это такое? Хориогонин (ХГ) — это гликопротеиновый человеческий гормон (биогонадил), он синтезируется плацентой при беременности. Выведение ХГГ с мочой происходит в неизменном виде. Чтобы получить лекарство, этот гормон из мочи экстрагируют и очищают.
Синтез гормона происходит через 7 суток после того, как произошло оплодотворение. Достаточная концентрация хориогонадотропина указывает на то, что беременность протекает нормально.

В 1930 году выяснили, что вытяжка сыворотки у кобыл, ожидающих потомство, оказывает гонадотропную активность. В 1937 году ученые пытались лечить нарушенные половые функции женщин, но получить лекарственное средство исследователям удалось лишь через несколько лет. Сегодня средства на основе гормона широко используются во многих сферах: например, применяется гонадотропин в бодибилдинге.
Условия отпуска/продажи
Как отпускают гонадотропин — по рецепту или нет? Хорио-препарат в аптеке отпускается по рецепту, но в некоторых интернет-аптеках, точках продаж спортивного питания средство можно купить без рецепта.
Помните, что перед приемом консультация врача обязательна, не занимайтесь самоназначением.
Как действует на организм
Хориотропный gonadotropin по свойствам подобен лютеинизирующему гормону, который вырабатывается гипофизом. Это означает, что хориальный гонадотропин активизирует выработку половых гормонов в мужских гонадах, поэтому синтезируются и дозревают сперматозоиды, усиливаются вторичные половые признаки.
У женщины в яичниках стимулируется овуляция и выработка прогестерона, эстрадиола, нормально развивается плацента. Лютеинизирующий эффект более выражен, чем фолликулостимулирующий.
Доказано, что эффективность применения гонадотропина в таблетках отсутствует, поэтому перорально принимать средство не рекомендуется.
Фармакокинетика и фармакодинамика
После инъекции, введенной внутримышечно, всасывание средства происходит быстро.
Полувыведение составит 8 часов, полное выведение произойдет спустя 29 или 30 часов. Максимальный уровень в крови будет достигнут через 4 или 12 часов.
Выведение осуществляется почками, от 10 до 20% гормона обнаружится в моче в неизменном виде, остальная часть выведется фрагментами β-цепи.
При ежедневном введении гонадотропина происходит его накопление в организме.
Форма выпуска
Выпускаемая форма — лиофилизированный порошок, имеющий почти белый цвет, в стеклянных флаконах, к которым приложен хлористый натрий (1 мл) для растворения в ампулах. Картонная упаковка содержит 5 флаконов. Во флаконе объемом 5 мл содержится 500 или 1000 ЕД, 1500 либо 2000 ЕД, 5000 или 10000 ЕД активного компонента.
Состав
Главный активный компонент — хорионический гонадотропин. Дополнительно в состав препарата входит 20 мг маннитола.