Аневризма грудной аорты
Содержание:
Симптомы и клинические проявления
Первым проявлением аневризмы может быть тромбоэмболический эпизод — инсульт, ишемия нижних конечностей или кишечника, инфаркт почки, синдром «голубых пальцев» (острая ишемия пальцев стоп, вызванная эмболией мелкими тромбами из полости аневризмы).
Симптомы аневризмы грудной аорты: боль в грудной клетке и спине (у 25 % больных без расслоения; обычно постоянная, прошивающая, часто сильная), дисфагия (редко), охриплость, кашель, одышка (иногда зависимая от положения тела), кровохарканье и рецидивирующая пневмония, симптом Горнера. При аневризме восходящего отдела или дуги аорты могут появиться симптомы недостаточности аортального клапана (часто с симптомами сердечной недостаточности) или признаки синдрома верхней полой вены.
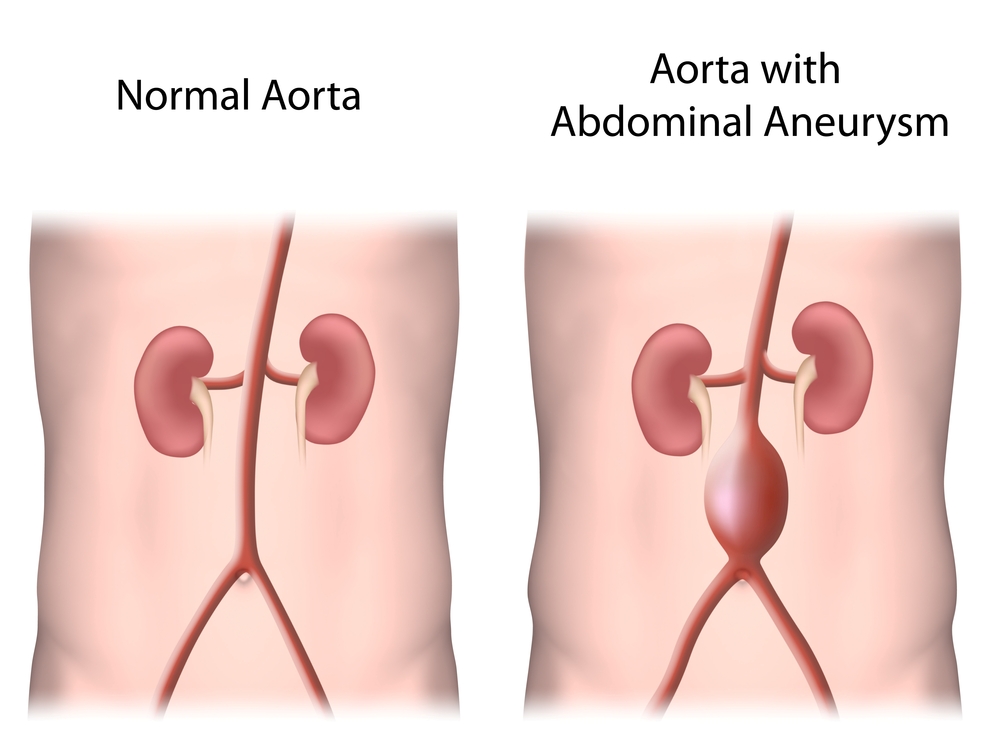
Симптомы аневризмы брюшной аорты: обычно отсутствуют; наиболее частый симптом — это постоянная, давящая боль в мезогастральной, гипогастральной или поясничной области, похожая на корешковую боль (движение не влияет на интенсивность боли; может уменьшаться в положении лёжа с ногами, согнутыми в коленях). Пальпаторно можно обнаружить аневризму диаметром ≥5 см; часто она чувствительна при пальпации, особенно при быстром увеличении. Могут прослушиваться шумы над брюшной аортой.
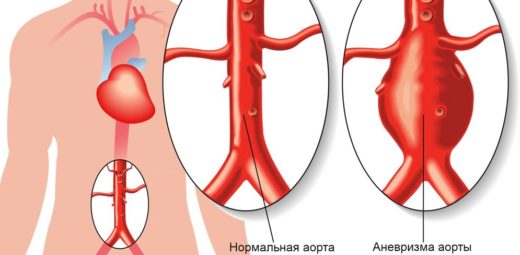
Естественное течение: аневризмам присуща тенденция к увеличению и разрыву. Риск разрыва аневризмы брюшной аорты в течение 5 лет составляет: 2 % при диаметре <40 мм, 20 % при диаметре >50 мм и 40 % при диаметре >60 мм. Увеличение диаметра аневризмы на 5 мм в течение 6 мес повышает риск разрыва в 2 раза. Аневризмы грудной аорты увеличиваются в ср. на 0,1 см/год (быстрее аневризмы нисходящей аорты, большие и при синдроме Марфана; при синдроме Лойса-Дитца даже быстрее, чем 1 см/год); риск разрыва при диаметре >60 мм составляет 7 %/год, а при <50 мм — 2 %/год. Все аневризмы аорты, особенно грудного отдела (редко брюшной аорты), склонны к расслоению.
| Вариант течения аневризмы | Как протекает и чем проявляется болезнь |
|---|---|
| Бессимптомный (безболевой) | Болезнь ничем не проявляет себя до возникновения опасных осложнений или случайного обнаружения (25–30% больных) |
| Болевой неосложненный и осложненный | Боль в животе |
| Наличие пульсирующей опухоли в животе | |
| Перепады артериального давления | |
| Симптомы нарушения кровоснабжения органов и нижних конечностей |
При болевом неосложненном течении симптомы есть, но они неспецифичны только для аневризмы и не нарушают общего состояния (25–30%).
При болевом осложненном течении симптомы резко нарушают общее состояние, свидетельствуют о разрыве аневризмы, угрожают жизни больного (40–50%).
Диагностика неосложненной аневризмы грудного отдела аорты
Диагноз заболевания может быть установлен еще на этапе опроса и осмотра пациента. Кроме анамнестических данных, врач оценивает наличие объективных признаков — ощущение пульсации при прощупывании яремной ямки над грудиной при аневризме дуги аорты, видимое на глаз пульсирующее образование под мечевидным отростком грудины, учащение пульса, бледность и цианоз кожного покрова.
Для подтверждения диагноза пациенту показаны дополнительные методы исследования:
- При проведении рентгенографии органов грудной клетки в прямой, боковой и косой проекциях определяются тени расширения аорты, а в ряде случаев — тени, создаваемые отложением кальция в стенке расширенной дуги аорты.
- Более достоверной методикой, позволяющей визуализировать сердце и аорту, является эхокардиоскопия с допплерографией. Они позволяют оценить размеры аневризматического мешка, наличие в нем тромботических наложений и характер гемодинамических нарушений в сердце и в аорте.
- Дуплексное сканирование аорты и отходящих от нее ветвей оказывает значительную помощь в диагностике нарушенного кровотока в указанных сосудах.
- Компьютерная томография позволяет уточнить локализацию аневризмы и расположение ее относительно смежных органов. Для сердца и грудной аорты предпочтительнее проведение мультиспиральной КТ (МСКТ).
Терапевтические методы
Лечение описываемой патологии представлено двумя основными способами. На начальном этапе развития болезни задействуется медикаментозная терапия, целью которой выступает купирование признаков, предотвращение или частичное снижение интенсивности развития аневризмы. Терапия основывается на приеме анальгетиков, устраняющих болевой синдром, использовании медикаментов, действие которых направлено на стабилизацию тонуса в сосудах, восстановление показателей АД. Часто аневризма в нисходящей грудной аорте провоцирует расстройство работы ЖКТ. В таком случае назначаются препараты, улучшающие работу кишечника.
Хирургическое вмешательство строго показано всем пациентам без исключения, если случился разрыв аневризмы. Операции проводятся даже при острой сердечной недостаточности, в период беременности, в детском возрасте. Речь идет о спасении жизни человека, который при внутреннем кровоизлиянии аорты может с большой вероятностью умереть.
Принято выделять несколько видов хирургического вмешательства, направленного на улучшение состояния пациента:
- Стентирование – процедура, практически не влекущая за собой осложнений. Выполняется через проделанный разрез небольших размеров. В поврежденную аорту помещается стент из металла, который необходим для укрепления стенок сосуда и предотвращения их последующего разрыва. Положительный результат стентирования ощущается пациентом практически сразу же после операции. Происходит планомерное выздоровление человека, восстанавливаются нарушенные функции организма с незначительными ограничениями.
- Эндоваскулярное лечение еще называется бесполосной операцией. Стандартная практика протезирования вен, артерий предполагает совершение брюшного разреза, в результате чего все манипуляции совершаются открытым способом. Что касается эндоваскулярного вмешательства, оно построено на введении в аорту стента-графта, который плотно прилегает к поврежденным стенкам. Таким образом полностью из кровотока исключается раздел аневризмы. Восстановление после подобного вмешательства составляет 3-5 дней, возвращение к нормальной жизнедеятельности наступает по истечению 1-2 месяцев.
С аневризмой грудной аорты шутить нельзя. Данное патологическое состояние может привести к летальному исходу
Вот почему так важно своевременно обнаружить изменения в сосудистой системе, пройти своевременное лечение, при необходимости устранить причину хирургическим путем
Причины возникновения аневризмы и повреждающие факторы
Важно понять, почему возникает такое заболевание, ведь количество летальных исходов катастрофически велико: 50-60% пациентов погибают через 1-2 года после обнаружения аневризмы брюшного отдела аорты. Причем мужчин такая патология поражает на порядок чаще, чем женщин
Причины, вызывающие деформацию сосудистой стенки, принято делить на воспалительные и невоспалительные.
- При отсутствии воспалительного процесса самая частая причина возникновения аневризмы (около 30% случаев) – атеросклероз. Мышечно-эластический каркас аорты становится неравномерным по толщине и прочности из-за образования атеросклеротических бляшек, изменения структуры выстилающего сосуд слоя и возможных очагов кальцификации. Ткань сосудистой стенки заменяется соединительной тканью, которая менее эластична и больше подвержена деформациям под действием давления крови на стенки артерии. Расширение аорты ускоряет артериальная гипертензия, которая также тесно связана с атеросклеротическими изменениями сосудов.
-
Реже встречается травматическая аневризма брюшного отдела аорты. Она может стать следствием закрытой травмы живота, груди или позвоночника. Иногда возникает после автомобильных аварий, например, когда пострадавший ударяется животом или грудью о руль. Серьезный риск возникновения аневризм также бывает после падения с высоты и вследствие проникающих ранений живота (осколочных, пулевых и т.п.). В таких случаях при разрушении всех слоев сосудистой стенки сначала возникает гематома в тканях самой аорты, потом стенка рубцуется, а уже впоследствии в месте соединительной ткани может произойти разрыв аневризмы брюшной аорты.
- К воспалительным в первую очередь относят сифилитические аневризмы. В этом случае сначала возникает воспалительный процесс в сосудах, снабжающих кровью аорту. Далее воспаление перекидывается на стенку самой аорты, нарушается ее структура, снижается эластичность, появляется участок соединительной ткани. Именно здесь и образуется сосудистый «мешок» – аневризма.
- К специфическим воспалительным аневризмам относятся и туберкулезные и ревматические. Здесь воспалительный процесс переходит на аорту от позвоночника или близлежащих очагов воспаления, что приводит к истончению и выпячиванию стенки артерии.
- Неспецифические аневризмы воспалительной природы возникают как осложнения при самых разных инфекциях. Возбудитель заносится в аорту по снабжающему ее кровеносному руслу и поражает не только саму аорту, но также отходящие от нее сосуды. Такую аневризму называют бактериально-эмболической. Инфекция может быть занесена из легких, почек, кишечника, может зацепить аорту при панкреатите.
Симптомы
Вся опасность аневризмы в том, что она длительное время абсолютно никак о себе не заявляет, развивается и прогрессирует без малейших признаков. Проявление симптоматики зависит от ряда факторов, в частности это место локализации, наличие расслоения сосудистой стенки, размеры новообразования. Клиническая картина аневризмы на аорте обусловлена давлением увеличившейся вены на грудную полость.
Проявляются такие признаки:
- Появление кашля и одышки при оказываемом давлении на дыхательные пути, трахею.
- Хрипота в голосе, вызванная передавливанием нервных окончаний, иннервирующих область гортани.
- Ухудшение глотательного рефлекса, явно ощущается дискомфорт из-да давления проблемного места на пищевод.
- Неестественная пульсация в грудной полости.
- Проявление синдрома Горнера, который развивается из-за давления на вегетативные нервные отростки, проходящие через грудную зону. Данный синдром выражен интенсивной потливостью, сужеными зрачками, при этом веки частично опущены.
При разрывании грудной аорты симптоматика выражается сразу и очень резко. Появляется острая, пронизывающая боль, которая из грудной клетки перетекает в шейную зону, на позвоночник, конечности, спускается в брюшину. Болевой синдром указывает на неполноценное кровоснабжение сердечной мышцы, в результате чего происходит сбой работы аортального клапана. Печально, но статистика показывает, что разрыв аневризмы, образовавшейся на грудной аорте, сопровождается шоковым состоянием, ведущим к летальному исходу.
Причины
В основе развития церебральной аневризмы лежат нарушения структуры стенки сосудов
В основе развития церебральной аневризмы лежат нарушения структуры стенки сосудов. Связывается это с различными причинами. Патологические факторы разрушающе действуют на эластичный слой. Сочетаясь с дефектами эластичных структур сосудистой оболочки, они формируют предпосылки, обуславливающие выпячивание интимы (внутренней оболочки сосуда).
Не до конца изучено, насколько сильно влияют те или иные факторы на развитие патологических образований в мозговых сосудистых участках. Многие специалисты придерживаются мнения, что различные факторы сочетаются и вместе оказывают негативное влияние на сосуды.
Большое влияние оказывают различные патологии в генах, которые связаны, например, с формированием анастомозов между венами и большими артериями. Врожденные дефекты могут приводить к образованию иных аномалий сосудов, из-за которых ослабляется сосудистая стенка и развивается аневризма. Приобретенные факторы отличаются разнообразием. Они способны образовываться под влиянием большого числа отрицательных факторов.
Приобретенная и врожденная аневризма человеческого мозга часто развиваются из-за генетической предрасположенности. Большое влияние могут оказать проблемы с синтезом коллагена и прочих типов соединительных волокон.
Можно выделить несколько конкретных причин, врожденных и приобретенных, которые могут привести к развитию внутричерепной аневризмы.
- Синдром Марфана — наследственное заболевание, связанное с поражением соединительной ткани с вовлечением глаз и скелетно-мышечной системы.
- Эластическая псевдоксантома – редкое заболевание, которое характеризуется дегенерацией эластических волокон. Проявляется поражением кожи, глазной сетчатки и сосудов.
- Туберозный склероз – редкая патология, при которой в разных органах и тканях образуются доброкачественные опухоли.
- Серповидноклеточная анемия – наследственная гемоглобинопатия, которая связана с нарушением строения белка гемоглобина, когда его строение становится кристаллическим.
- Артериальная гипертензия – стойкое повышение АД от 140/90 мм рт.ст. Длительное течение артериальной гипертензии приводит к изменениям в сосудах.
- Инфекции. В их очагах образуется воспаление с продукцией значительного числа разных веществ, изменяющих свойства стенки сосудов и вызывающих повреждения. Риск появления церебральной аневризмы становится больше при бактериальном эндокардите, менингите, грибковых инфекциях.
- Закрытые ЧМТ. Аневризмы, которые возникают из-за таких травм, в основном располагаются возле периферических корковых артериальных ветвей.
Нельзя не учитывать, что на состояние сосудов влияет образ жизни человека. Доказано, что к негативным факторам, из-за которых увеличивается риск развития новообразований, относится курение, злоупотребление некачественными спиртными напитками, наркомания. На состоянии сосудов плохо сказывается ожирение, радиация, частые стрессы.
Диагностика
Ультразвуковое продольное и поперечное В-сканирование брюшной аорты, производится в трех стандартных позициях; под диафрагмой, на уровне висцеральных ветвей и над бифуркацией. В зависимости от эхографической картины предложено выделять три степени расширения диаметра брюшной аорты (В. А. Сандриков с соавт., 1996):
I степень — расширение брюшной аорты (диффузное или локальное): под диафрагмой и на уровне висцеральных ветвей — до 3 см; над бифуркацией — до 2,5 см;
II степень — формирующаяся аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — до 4 см; над бифуркацией — до 3,5 см;
III степень — аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — от 4 см; над бифуркацией — от 3,5 см (в том числе аневризма малых размеров — до 5 см).
При аневризме расширение брюшной аорты визуализируется как образование округлой формы, имеющее четкий наружный контур, анэхогенную центральную часть и гипоэхогенные пристеночные наложения с неровным нечетким контуром. Скорость кровотока в области аневризмы снижена, а поток крови носит турбулентный характер.
Для ангиографической диагностики аневризм брюшной аорты чаще применяется аортография по Сельдингеру в двух проекциях. Однако у больных с окклюзией подвздошных артерий или при наличии данных о расположении верхнего уровня аневризмы показано выполнение транслюмбальной аортографии. В выявлении супраренальных аневризм целесообразна катетеризация аорты через подмышечную артерию. Основным ангиографическим признаком аневризмы является расширение просвета определенного сегмента аорты по сравнению с выше- или нижележащим ее участком. Исходя из рентгенологической картины, аневризмы диаметром до 3 — 5 см считаются малыми, до 5 — 7 см — средними, До 7 — 16 см — большими, более 16 см — гигантскими. Вместе с тем истинная величина аневризмы может не соответствовать ее размерам на аортограмме из-за наличия пристеночного тромбоза. Кроме того, в случае полного тромбирования аневризмы контрастируете я лишь центральная часть аневризматической полости, создавая иллюзию неизмененной аорты. Перед началом аневризмы аорта изгибается влево. У большинства аневризм отсутствует контрастирование поясничных артерий.
На обзорной рентгенограмме органов брюшной полости при аневризме брюшной аорты выявляются тень аневризматического мешка и кальциноз стенки. В отличие от кальциноза аорты при атеросклерозе обызвествленная стенка аневризмы визуализируется наподобие выпуклой по отношению к позвоночнику дугообразной линии. Нередко видна узурация веретенообразная аневризма брюшного отдела аорты.
При рентгеноконтрастном исследовании органов, желудочно-кишечного тракта определяется смещение желудка, двенадцатиперстной кишки в сторону от центра брюшной полости. Внутривенная урография у больных с аневризмами дает сведения об отклонениях в положении мочеточников, их компрессии извне, пиелоэктазиях.
При КТ аневризма брюшной аорты имеет вид округлого образования с ровным контуром и тонкой стенкой, нередко с очагами кальциноза. Вдоль внутренней поверхности стенки находятся пристеночные тромбы в форме полулунного или плоского образования, изменяющего правильность сечения аорты.
МРТ также информирует о структуре аневризмы, состоянии ее контуров и висцеральных ветвей брюшной аорты, наличии тромботических масс, зон расслоения.
{SOURCE}
Полезные сведения из анатомии
В связи с вышесказанным выражение «разрыв аорты или образовавшейся на ней аневризмы» звучит устрашающе. Поэтому неудивительно, если читателя заинтересует вопрос, где находится аорта, что она собой представляет, а также что такое аневризма и какие факторы могут спровоцировать ее разрыв.
Кровеносная система человека берет свое начало ритмично сокращающемся полом мышечном органе, действующем по принципу насоса. Этот орган был назван сердцем и его назначением является обеспечение беспрерывной циркуляции крови, которая доставляет кислород и питательные вещества ко всем органам человека.
Крупные кровеносные сосуды, сообщающиеся с сердцем, делятся на артерии и вены. Первые отводят кровь от сердца, вторые ответственны за подачу крови в центральный орган кровеносной системы. Самой крупной человеческой артерией считается аорта, входящая в состав большого круга кровообращения, который снабжает кровью весь организм, в то время как малый ответственен лишь за кровоснабжение легочной системы.
Аорту, выходящая из левого желудочка сердца и являющаяся своеобразным его продолжением, можно сравнить со шлангом насоса. Эта крупная артерия имеет большую длину и простирается вдоль всего тела человека.
Принято различать 3 основных отдела аорты:
- восходящий (берет свое начало в левом желудочке сердца и дебютирует с расширенной части, называемой луковицей),
- дуга аорты (начинается где-то на седьмом сантиметре сосуда, имеет выгнутую форму),
- нисходящий (в районе 4 грудного позвонка дуга переходит в прямую линию).
Восходящий отдел аорты спрятан за легочным стволом – артерией, начинающей малый (легочный) круг кровообращения, и покрыт околосердечной сумкой (перикардом). Диаметр артерии в этой части порядка 2,5-3 см.
В области соединения второго реберного хряща и грудины (основная кость грудной клетки) аорта сужается до 2 см и приобретает вид дуги, поворачивая немного влево и назад. Доходя до четвертого грудного позвонка она оббразует небольшой перешеек, после чего ее расположение становится практически вертикальным.
Нисходящая часть аорты в свою очередь делится на 2 отдела:
- грудной отдел, который расположен в грудной полости в заднем средостении,
- брюшной отдел, который считается продолжением грудного и начинается на уровне 12 грудного позвонка.
Начальный отдел грудной аорты находится в передне-левом расположении от пищевода. Далее в области 8 позвонка она огибает пищевод с левой стороны и устремляется вниз вдоль задней стенки пищевода.
Началом брюшного отдела считается аортальное отверстие диафрагмы. Ныряя в это отверстие аорта тянется до 4 поясничного позвонка.
По ходу пролегания аорты от нее отходят ветви различной величины – артерии. В восходящем отделе это правая и левая венечные артерии. В области дуги аорты берут свое начало:
- плечеголовый ствол, который в свою очередь делится на правые сонную и подключичную артерии,
- левые общая сонная и подключичная артерии.
Нисходящая часть делится на грудной отдел, в котором начинаются межреберные, трахеальные и многие другие виды артерий, и брюшной. Из брюшного отдела выходят:
- чревной ствол, который спустя пару сантиметров делится на левую желудочную, общую печеночную и селезеночную артерии,
- брыжеечные кровеносные сосуды, отвечающие за кровоснабжение кишечника и поджелудочной железы,
- низкая диафрагмальная артерия, питающую диафрагму и надпочечники,
- надпочечниковая артерия,
- поясничные артерии,
- почечная артерия.
В области 4-5 поясничного позвонка брюшная часть аорты делится на 2 части (происходит ее бифуркация): правую и левую общие подвздошные артерии, продолжением которых является бедренные артерии.
Ослабление стенок крупных кровеносных сосудов, испытывающих максимальное давление крови, может произойти на любом из участков аорты или отходящих от нее артерий. Перерастяжение стенок аорты приводит к тому, что в этом месте они становятся более слабыми и склонными к разрыву. Разрыв аневризмы аорты или отходящих от нее артерий опасен в любом случае. Но прогноз в этом случае зависит от множества факторов: расположения аневризмы, ее формы и размера, степени повреждения артериальных стенок.
Патогенез
Стенку аорты составляют три оболочки:
- Интима (внутренняя оболочка) состоит из покрытого гликокаликсом слоя эндотелия, и подэндотелиального слоя. От остальных слоев интиму отделяет внутренняя эластическая мембрана.
- Составляющая основную массу стенки аорты средняя оболочка (медия), которая состоит из связанных эластическими волокнами 40-50 эластических окончатых мембран, расположенных концентрически и образующих с другими оболочками единый эластический каркас. Между мембранами находятся гладкомышечные клетки и небольшое количество фибробластов. Две основные эластические пластины соединяются между собой расположенными поперечно тонкими эластическими волокнами.
- Относительно тонкая наружная оболочка, которую составляет рыхлая волокнистая соединительная ткань, содержащая большое количество толстых эластических и коллагеновых волокон. Не имеет наружной эластической мембраны.
Расслоению аорты всегда предшествует дегенерация средней оболочки аорты.
Формирование аневризмы аорты происходит при вовлечении в патологический процесс среднего слоя оболочки, который приводит к уменьшению количества эластических белков и гладкомышечных клеток, а также к увеличению активности расщепляющего внутренние связи белка протеолитического фермента эластазы. Возможно также увеличение активности протеолитического фермента коллагеназы и повышение уровня предвестника эластина.
На патогенез аневризмы и расслоения аорты (по современным представлениям) могут влиять:
- Генетические вариации (вызванное вариациями 16-й хромосомы повышение активности альфа-2-гаптаглобулина, которое увеличивает гидролиз нитей эластина эластазой).
- Протеолитические энзимы (ферменты). В стенке брюшной аорты при наличии аневризмы наблюдается высокая активность коллагеназ (наиболее высокий уровень фиксируется у больных с наличием разрыва).
- Редкие металлы. При дефекте Х-связанной хромосомы возникает ненормальный метаболизм меди, а при наличии аневризмы у больных при биопсии был выявлен дефект меди в печени и в коже. При дефиците медной лизил-оксидазы в стенке аорты может образоваться дефицит эластина и коллагена.
Средняя оболочка неоднородна по строению — основной компонент медии брюшной части аорты — гладкомышечные клетки, а в грудной части больше поддерживающих структур (коллаген и эластин). Кроме того, субинтимальный слой медии (1/4-1/5 часть этой оболочки), который отличается более рыхлым размещением волокон и гладкомышечных клеток и отсутствием их правильной ориентации, выражен сильнее в брюшном отделе аорты и в нижней трети грудного отдела.
При дегенеративных процессах в средней оболочке аортальной стенки увеличивается содержание коллагена и снижается количество эластина (разрушение эластина – самое распространенное морфологическое изменение при аневризме брюшной аорты).
Линейная скорость кровотока в образовавшемся аневризматическом мешке характеризуется резким замедлением и турбулентностью, поскольку основная масса крови устремляется по стенкам аневризматической полости, а продвижению центрального потока мешает возврат крови. Замедляет линейную скорость кровотока также содержание тромботических масс и бифуркация (расщепление на две ветви) аорты.
Если в сосудах отсутствуют изменения, разрыва при высоком давлении не происходит, так как стенка аорты защищена от дальнейшего растяжения наличием в ней ригидных и прочих элементов.
При неатеросклеротическом типе поражения у больных наблюдается генерализованная слабость аортальной стенки, поэтому риск разрывов аорты у данной группы более высокий.
Расслоение аорты приблизительно в 10% случаев возникает при спонтанном разрыве разветвляющихся в стенке аорты капилляров. Распространение в пределах медии образовавшейся при разрыве капилляров интрамуральной гематомы вызывает разрыв интимы (интрамуральная гематома без разрывов интимы наблюдается в 3-13% случаев).
Иногда провоцирующим расслоение фактором является пенетрация атеросклеротической язвы.
Лечение неосложненной аневризмы аорты
К сожалению, аневризма аорты является полностью необратимым анатомическим образованием, поэтому без хирургического лечения возможно прогрессирование ее роста с возрастающим риском развития осложнений. Наиболее часто этому подвержены аневризмы грудной аорты, достигающие в диаметре 5-6 см и более. В связи с этим хирургическому лечению подлежат аневризмы именно таких размеров, а аневризмы менее 5 см могут быть подвергнуты выжидательной тактике и консервативному лечению основного заболевания, если таковое возможно.
Так, например, лица с небольшими размерами аневризмы грудной аорты, без признаков компрессии близлежащих органов и с минимальным риском расслоения требуют лишь динамического наблюдения с осмотром кардиолога каждые полгода, с проведением эхокардиоскопии и МСКТ сердца раз в полгода-год. При наличии атеросклероза и гипертонии пациенту показан постоянный прием препаратов (гиполипидемических — статинов, гипотензивных, мочегонных и др).
При увеличении роста аневризмы, при получении данных по МСКТ или Эхо-КС, свидетельствующих в пользу расслоения стенки аорты, пациенту показана операция. Так, при увеличении диаметра аневризмы более, чем на полсантиметра за полгода или на сантиметр в год, является абсолютным показанием для операции. Но обычно динамика роста аневризмы составляет около одного миллиметра в год для восходящего и нисходящего отделов аорты.
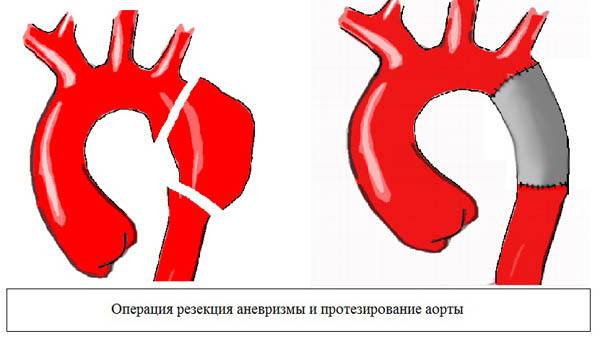
Хирургический метод лечения включает в себя две разновидности операции. Первая методика заключается в проведении операции на открытом сердце с применением аппарата искусственного кровообращения и выполняется посредством рассечения грудной стенки — торакотомии. Операция носит название резекции аневризмы аорты. После осуществления доступа к грудному отделу аорты осуществляется иссечение аневризматического мешка, а на разъединенные стенки аорты с помощью швов накладывается искусственный трансплантант. После кропотливого, тщательного накладывания анастомозов между восходящим отделом, дугой и грудной частью нисходящего отдела аорты осуществляется послойное ушивание раны.
пример протезирования части дуги и нисходящего отдела аорты
протез аорты из дакрона
В настоящее время для эндопротезирования аорты применяются трансплантанты из материала, называемого дакроном. Протез может быть установлен в любой отдел грудной аорты — в восходящий, в дугу или в нисходящий. Для лучшего приживления трансплантанта его покрывают коллагеном и антибактериальными препаратами. Это позволяет избежать воспаления и пристеночного тромбообразования в просвете протезированной аорты.
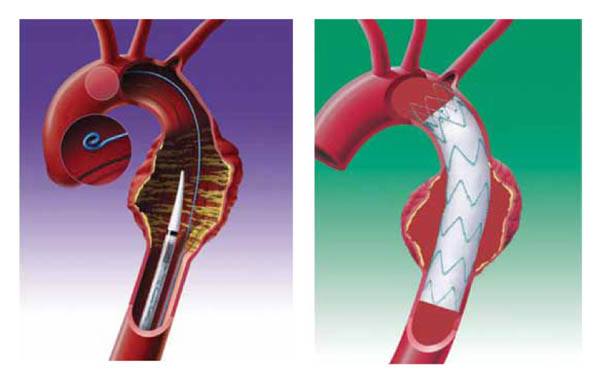
Вторая методика по устранению аневризмы заключается в том, что пациенту через артерии к месту аневризмы подводится зонд с эндопротезом на конце, который фиксируется выше и ниже аневризматического мешка. Таким образом, аневризма «выключается» из кровотока, что препятствует развитию осложнений.
эндопротезирование аорты
В связи с тем, что в настоящее время эндоваскулярные методики только начинают приобретать массовое применение, чаще всего используется резекция аневризмы открытым доступом с использованием аппарата искусственного кровообращения. Разумеется, риск от применения этого аппарата более серьезен, чем от эндоваскулярного вмешательства, поэтому кардиохирург может предложить совместное использование этих двух методик у одного пациента.
Какой из методов применить у конкретного пациента, и когда, решается врачом при динамическом наблюдении за больным. Поэтому пациенты с впервые выявленными жалобами, а также с уже установленным диагнозом аневризмы грудного отдела аорты должны своевременно обращаться к кардиологу и к кардиохирургу, а впоследствии посещать их раз в полгода с соблюдением всех врачебных рекомендаций.
Это интересно: Свойства масок с желатином
Существуют ли противопоказания для операции?
В связи с тем, что аневризма грудного отдела аорты является крайне опасным заболеванием, абсолютных противопоказаний для проведения операции, особенно проводящейся по жизненным показаниям, не существует. Из относительных противопоказаний можно отметить острые инфекционные, острые кардиологические и неврологические заболевания, а также обострение тяжелой хронической патологии. Но в том случае, если предполагается плановое вмешательство на аорте, и нет риска для жизни из-за отсроченности операции, ее можно перенести на более благоприятный период, после стабилизации состояния пациента. В особую группу риска входят пациенты пожилого возраста (старше 70-ти лет), особенно с тяжелой хронической сердечной недостаточностью. В данном случае вопрос о целесообразности операции решается строго индивидуально.