Может ли капсульная эндоскопия заменить традиционную процедуру фгдс? подготовка и возможные осложнения
Содержание:
- Как проводится эндоскопия желудка
- Как подготовиться к исследованию
- Что такое эндоскопия или метод эндоскопического исследования
- Как проводится фиброгастродуоденоскопия?
- Противопоказания
- Эндоскопическое удаление опухоли желудка
- Как готовиться к гастроскопии желудка взрослому
- Может ли капсула застрять внутри?
- Как подготовиться к ФГДС желудка
- Подготовка к исследованию
- Показания и противопоказания
- Возможные осложнения
Как проводится эндоскопия желудка
Процедура обычно проводится под общим или местным наркозом. Её длительность зависит от типа выбранной анестезии и необходимых манипуляций. Если предполагается локальный осмотр определённого участка, эндоскопия занимает не более 10 минут. Если необходима биопсия тканей, процедура продлится 20-30 минут.
Как правило, гастроскопия проводится по следующему алгоритму.
- Общий или местный наркоз.
- Пациента укладывают на левый бок и подводят колени максимально близко к животу.
- В ротовую полость вкладывают загубник и устанавливают эндоскоп.
- Поступательными движениями продвигают эндоскоп вглубь пищеварительного тракта до тонкого кишечника.
- Нахождение трубки эндоскопа контролируют по компьютеру.
- Осуществляют забор материала из отделов желудочно-кишечного тракта.
- Постепенно извлекают эндоскоп из ЖКТ.
После процедуры пациент должен находиться в горизонтальном положении не менее получаса. После эндоскопии многие отмечают спастические боли в верхней части живота, которые могут быть обусловлены скоплением воздуха в желудке. Симптомы проходят самостоятельно через несколько дней.
Эндоскопическое удаление опухоли желудка
Удаление опухоли методом эндоскопии имеет ряд преимуществ по сравнению с другими инструментальными методами, которые на данный момент применяются в хирургической практике.
Основными преимуществами являются:
- минимальная доза наркоза,
- практически полное отсутствие болевых ощущений,
- минимальное количество побочных реакций после операции,
- быстрый период реабилитации.
Метод является уникальным, однако цена подобной процедуры в несколько раз превышает стоимость обычной хирургической операции.
Эндоскопическое удаление опухоли проводится в несколько этапов.
- Обезболивание.
- В месте образования опухоли делаются минимальные надрезы, в которые вводятся полые тонкие трубки. Вместе с ними в полость опускаются необходимые инструменты.
- Вся манипуляция контролируется современным высокотехнологичным оборудованием.
- Наложение швов.
После окончания операции пациент некоторое время остаётся под наблюдением медицинского персонала.
Особенности выполнения процедуры под наркозом
Эндоскопия под наркозом имеет ряд особенностей, о которых необходимо знать. К ним можно отнести следующее.
- Если процедура проводится под общим наркозом, проводится интубация дыхательных путей. Для этого в отверстие устанавливается специальная трубка, через которую пациент дышит во время операции.
- Процедура длится не более получаса. За это время специалист может взять материал на обследование, удалить опухоль, прижечь язву.
- Весь процесс исследования можно записать в режиме реального времени на съёмный носитель. Такая услуга поможет получить консультацию у нескольких специалистов одновременно, не проводя повторного исследования.
Иногда эндоскопия позволяет удостовериться, что лечение эффективно.
Как делают эндоскопию желудка у детей
Гастроскопия у детей технически не отличается от взрослой. Чаще всего в детском возрасте назначают ультратонкую эндоскопию, так как трубки эндоскопа при стандартном исследовании гораздо шире, чем в данном методе. Для того чтобы подготовиться к процедуре, совершают те же самые действия, что и у взрослых людей
Кроме этого, важно психологически подготовить ребёнка к обследованию
Если эндоскопия невозможна, назначают рентгенологическое исследование брюшной полости.
Возможные осложнения
Как и любое вмешательство в организм человека, эндоскопия может вызвать ряд осложнений. Они фиксируются в следующих случаях:
- недостаточный опыт лечащего врача, который проводит процедуру,
- нарушение режима питания и питья пациентами,
- индивидуальные особенности пациента,
- недостоверность данных, полученных от больного.
В случаях, когда пациент проигнорировал специальный режим питания, возможно развитие инфекционного поражения лёгких. Кроме этого, можно назвать следующие негативные эффекты:
- нарушение целостности сосудов и, как следствие, развитие кровотечения,
- поражение слизистой при неправильном изъятии эндоскопа,
- боль в области горла и гортани.
Как подготовиться к исследованию
Правильность выполнения эндоУЗИ желудка, тщательная подготовка позволяют составить точную картину состояния органа. Сначала врач проводит опрос человека, убеждается, что у него нет противопоказаний к проведению ЭУС (эндоскопической ультразвуковой сонографии).
Перед проведением эндоскопического ультразвукового исследования человек сдает анализ мочи, крови для определения острых инфекций, болезней внутренних органов. Обычно такие заболевания протекают бессимптомно.
Этапы подготовки:
- За неделю до диагностики из рациона питания исключаются продукты, которые способствуют вздутию живота: капуста, мучное, бобовые.
- За 8 часов до процедуры запрещается есть и пить любую жидкость, так как в процессе эндоУЗИ иногда возникает рвота.
- В день исследования не курят, чтобы исключить обильное слюноотделение.
Что такое эндоскопия или метод эндоскопического исследования
Целая группа инструментальных манипуляций, позволяющих изучить конкретный орган, относится к эндоскопическим исследованиям. Эндоскопия выполняется при помощи специальных приборов — эндоскопов (жесткого металлического или гибкого пластикового).
К тому же современная эндоскопия имеет инвазивные и неинвазивные методы. К последним относится капсульная диагностика. Для ее осуществления пациенту достаточно проглотить миниатюрную видеокамеру. Когда капсула проходит по тонкому кишечнику возможно тщательно исследовать этот отдел, а классическому исследованию это не под силу.
Инструментальные и эндоскопические методы используются для исследования, а также в терапевтических целях:
- Диагностические. Осматривают полости внутренних органов с целью обнаружения патологии или присутствия инородных тел.
- Терапевтические. Позволяют вводить медикаменты, останавливать кровотечения, удалять опухоли и извлекать чужеродные предметы.
Кроме того, появляются новые эндоскопические методы, такие как виртуальная эндоскопия. Специальное компьютерное оборудование воссоздает изображение исследуемого органа на экране монитора, позволяя виртуально перемещаться внутри него, придавая методу сходство с классической эндоскопией.
Виртуальная эндоскопия позволяет исследовать не только состояние желудка или кишечника, но также крупные сосуды, бронхи. Но все же она не может полностью заменить традиционное обследование, поскольку не оправдывает себя при подозрениях на начальные формы рака.
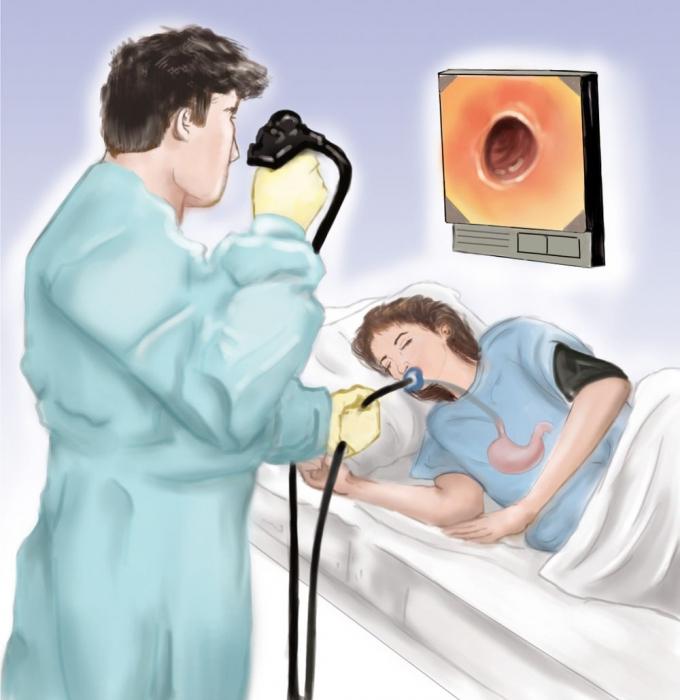
Как проводится фиброгастродуоденоскопия?
Эта процедура выполняется в специальном диагностическом кабинете. Она проводится планово или в экстренном порядке. Перед ФГДС доктор или медсестра орошает глотку пациентам спреем с анестезирующим действием. Чаще для этого используется Лидокаин. Перед тем как выбрать тот или иной препарат с замораживающим действием врач сделает пробу, позволяющую выявить, нет ли аллергии на применяемое лекарственное средство.
Фиброгастродуоденоскопия – алгоритм
После обработки гортани антисептиком и анестезирующим средством доктор приступает к самой процедуре. Ее алгоритм таков:
- Пациент ложится на кушетку на левый бок.
- Под голову ему укладывают подушку, которую застилают полотенцем (на него будет стекать слюна во время процедуры).
- Пациенту дают пластиковое кольцо (его нужно зажать зубами).
- Сквозь отверстие вводят эндоскоп, после чего доктор просит сделать глотающее движение, во время которого зонд перемещается по пищеварительному тракту.
- После того как камера достигает желудка, в этот отдел ЖКТ нагнетают воздух. На этом этапе расправляются стенки данного пищеварительного органа.
- Электроотсосом из желудка откачивают лишнюю жидкость (слизь, желчь и так далее).
- Начинается обследование пищеварительного тракта. Доктор осматривает слизистые оболочки и берет ткани для последующего гистологического исследования.
- После ФГДС быстро извлекается зонд.
- Пациента сопровождают к палате.
Вся процедура длится не больше 5 минут. После нее остается видеозапись обследования, которую при необходимости доктор может подробно исследовать. Однако после процедуры могут возникнуть неприятные последствия
Пациенту важно знать не только ФГДС – что это вообще такое, но и какие возможны осложнения. Чаще возникают такие последствия:
- Боли в животе – они провоцируются тем, что во время процедуры в желудок закачивался воздух. Неприятное ощущение пройдет само по себе через пару дней после манипуляции.
- Повреждение челюсти – это осложнение возникает, когда у пациента шатаются зубы.
- Чувство сдавливания в гортани – такие неприятные ощущения наблюдаются после того, как в полость вводится эндоскоп.
ФГДС под наркозом
Во время процедуры может использоваться как местная, так и общая анестезия. Фиброгастродуоденоскопия под наркозом помогает справиться с рвотным рефлексом. При местном обезболивании корень языка опрыскивают анестетиком. Замораживающий эффект наступает мгновенно и длится до 20 минут. Преимущество местного обезболивания в том, что при его применении не используется специальное дорогостоящее оборудование. К тому же такая анестезия считается более безопасной для пациента.
Общая анестезия подразумевает использование легких седативных препаратов, которые вводятся внутримышечно, или сильнодействующих медикаментозных средств, доставляемых в организм внутривенно. При этом методе обезболивания во время процедуры доктор использует специальное оборудование, контролирующие дыхание и сердечный ритм пациента. В отличие от местного общий наркоз является более тяжелым для организма, поэтому применяется нечасто.
ФГДС – больно ли это?
Поскольку используется анестезия, ощущения вполне сносны. По этой причине, ФГДС – больно ли, пациентам не стоит себя слишком накручивать и надумывать лишнее. Свести к минимуму неприятные ощущения можно, слушая рекомендации доктора:
- лежать ровно;
- дышать спокойно;
- не делать резких движений.
Противопоказания
Эндоскопические методы исследования ЖКТ имеют ряд противопоказаний. Процедура не проводится, если у пациента:
- Заболевания пищевода (рак, язва, сужение) из-за вероятности перфорации стенки.
- Легочная и/или сердечная недостаточность первой-второй степени.
- Варикозное расширение внутренних вен.
- Психическое расстройство.
- Инфаркт, инсульт, атеросклероз.
- Геморрагический диатез.
- Ожирение.
- Ярко выраженная общая слабость.
Гастроскопию не проводят при категорическом отказе больного от обследования. Не назначают эндоскопию, если больной находится при смерти. Перед эндоскопией обязательно проводится комплексная медикаментозная корректировка
С осторожностью по показаниям эндоскопию верхних отделов ЖКТ проводят пациентам, страдающим:
- язвой желудка в стадии сильного обострения с угрозой перфорации;
- хронической астмой;
- воспалениями миндалин, глотки, гортани;
- гипертонической болезнью третьей-четвертой степени, стенокардией.
Эндоскопическое удаление опухоли желудка
Перерождение эпителия желудка с формированием опухоли — тяжелое заболевание, которое требует пристального внимания специалистов. Одной из разновидностей является неоплазия из диффузных нейроэндокринных клеток, которая называется карциноидом.
Патология характеризуется длительным бессимптомным течением с периодическими обострениями, которые клинически напоминают гастрит. При выявлении заболевания выполняют эндоскопическое удаление карциноида желудка. Такой малоинвазивный метод позволяет быстро избавиться от опухоли без негативных последствий.
Эндоскопия верхних отделов желудочно-кишечного тракта — высокоинформативное обследование, которое позволяет успешно проводить сложные диагностические и малоинвазивные процедуры.
Как готовиться к гастроскопии желудка взрослому
Гастроэнтеролог назначает взрослым обследование согласно показаниям. Предварительно определяет, как будет проходить процедура: с биопсией или без нее, с наркозом или под местной анестезией. После этого рассказывает пациенту, как правильно подготовиться к гастроскопии желудка. Рекомендации зависят от времени выполнения процедуры, наличия вредных привычек, необходимости приема лекарств. Учитывают риск возникновения осложнений, предупреждают о появлении дискомфорта после обследования.
Питание перед обследованием
Один из главных вопросов: что можно кушать накануне диагностики. Чаще всего процедуру назначают в первой половине дня. Поэтому последний прием пищи должен быть вечером. Рекомендуют воздержаться от трапез после 19 часов. Питание перед гастроскопией желудка имеет особенности, представленные в таблице 1.
Таблица 1. Разрешенные и запрещенные продукты перед гастроскопией
| Можно | Нельзя |
| Картофельное пюре, каши (геркулесовую, гречневую) | Жирное мясо, рыбу |
| Супы на овощном отваре | Маринованные овощи, копчености, консервы |
| Паровые мясные котлеты из нежирных сортов мяса и рыбы | Блюда из грибов |
| Отвары фруктовые | Приправы, острые соусы, майонез |
| Яйца отварные всмятку | Цельное молоко, жирный творог |
| Хлеб подсушенный белый | Макароны, дрожжевой хлеб и сдобу |
| Печеные овощи, овощное рагу | Цитрусовые, помидоры, бобовые |
Важно!
Диету следует соблюдать на протяжении 48 часов.
Можно ли пить воду перед гастроскопией желудка
Специалисты советуют за сутки до исследования употреблять напитки комнатной температуры или теплые. Исключают газированную воду, крепкий чай, кофе, соки, потому что они влияют на кислотность желудочного сока. Категорически нельзя принимать алкоголь, учитывая его раздражающее действие на слизистую и повышение рвотного рефлекса. Прекращают пить воду за 3 часа до гастроскопии.
Можно ли курить
Табачный дым оказывает раздражающее действие на верхние отделы пищеварительного тракта. Накануне нельзя курить, потому что такой негативный фактор может вызвать затруднение проведения процедуры и неверную интерпретацию данных гастроскопии. Рекомендуют воздержаться от вредной привычки за 3-4 часа до диагностики.
Подготовка к гастроскопии желудка в первой половине дня
Более комфортным вариантом считают проведение обследования в первой половине дня. Если прием в 10 утра или раньше, то подготовка заключается в следующих пунктах:
- не принимать пищу после пробуждения с утра;
- пить перед гастроскопией желудка утром только за 2-3 часа перед началом манипуляций в количестве не более 100 мл жидкости;
- ограничить пероральный прием медикаментов;
- предварительно можно чистить зубы.
Важно!
Пить таблетки непосредственно перед исследованием запрещено. С врачом обсуждают заранее, какие лекарственные средства следует временно ограничить.
Если имеет место метеоризм (вздутие кишечника), перед диагностикой назначают сорбенты и пеногасители (Эспумизан, Инфакол).
Подготовка к исследованию во второй половине дня
В некоторых клиниках прием пациентов для проведения эндоскопической диагностики проводят вечером (до 18.00). Поэтому рассмотрим, как подготовиться к гастроскопии во второй половине дня и сколько нельзя есть по времени до диагностики. Учитывая функциональные особенности желудка, переваривание пищи может занимать от 1,5 до 3 часов. Поэтому существуют рекомендации по питанию и питьевому режиму (таблица 2).
Таблица 2. Рекомендации по подготовке к гастроскопии во второй половине дня
| Время выполнения исследования | Рекомендации |
| Прием в 14.00 | Лучше воздержаться от приема пищи. При необходимости соблюдения режима питания, можно съесть легкий завтрак до 7.00. Пить воду до 12.00 |
| Прием в 16.00 | Последний прием пищи до 8.00. Воду пьют до 14.00 |
| Прием в 18.00 | Разрешают позавтракать утром с 9.00 до 10.00. Пить воду после обеда можно до 16.00 |
Что взять с собой на обследование
Следует заранее записаться на исследование. Накануне процедуры врач, который будет проводить гастроскопию, рассказывает, что нужно взять с собой.
Стандартные требования — с собой пациент должен принести:
- лекарственные препараты для плановой терапии (таблетки, которые принимает пациент);
- направление на исследование, где указаны данные больного, предварительный диагноз, подтвержденные печатью учреждения и подписью врача;
- предыдущие заключения ФГДС для сравнения результатов и контроля терапии;
- карту амбулаторную;
- полотенце или одноразовую простынь;
- бахилы или сменную обувь.
С собой можно взять лекарства для снижения давления, успокоительные средства.
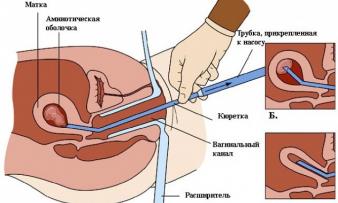
Может ли капсула застрять внутри?
Если капсула не вышла из кишечника в течение двух суток (48 часов), то говорят о ее застревании. Это происходит нечасто, задержка эндоскопической капсулы требует пристального внимания со стороны медицинского персонала. Частота возникновения задержки капсулы в отделах ЖКТ зависит от имеющейся патологии: у здоровых людей она выходит наружу всегда, в 5% случаев застревает у больных с подозрением на болезнь Крона. При кишечной непроходимости капсула у больного задерживается в 21% случаев.
Важно
При застревании капсулы нужно принимать меры по ее удалению из организма. Она может перекрыть просвет кишечника, тем самым спровоцировав развитие острой непроходимости.. Эту ситуацию пускать на самотек нельзя, есть несколько методов для ее извлечения наружу:
Эту ситуацию пускать на самотек нельзя, есть несколько методов для ее извлечения наружу:
- Капсула может выйти сама, просто для этого требуется чуть больше времени. Желательно находиться под присмотром врача для предупреждения развития осложнений.
- Медикаментозная терапия – пациенту назначаются средства, которые снимают воспалительный процесс в кишечнике, улучшают моторику. В результате расширяется просвет кишки, капсула удаляется.
- Эндоскопический метод – используется при неэффективности предыдущих методов, также зависит от причины задержки капсулы. Ее извлекают с помощью колоно- или энтероскопа. Преимуществом этого метода является то, что одновременно можно произвести терапию заболевания, которое повлекло за собой застревание капсулы.
- Оперативное вмешательство – предпочтение отдается лапароскопической методике: пациент быстрее восстанавливается, меньше риск возникновения осложнений. Одновременно можно устранить причину задержки капсулы.
Как подготовиться к ФГДС желудка
Подготовка к ФГДС желудка разделяется на общую и местную. Подготовкой больного занимается врач-эндоскопист, который будет выполнять ФГДС. Также дополнительную консультацию может дать врач, направивший пациента на обследование (гастроэнтеролог, хирург, онколог).
Общая подготовка включает три этапа:
- Проведение психологической подготовки пациента. Врач объясняет пациенту цели и задачи предстоящего исследования, аргументирует необходимость проведения именно ФГДС желудка, объясняет, почему это исследование будет информативнее других методик. Также врач рассказывает, как будет проводиться процедура. Больным с повышенной эмоциональной лабильностью могут быть назначены легкие седативные средства, снотворные или транквилизаторы.
- Выявление и коррекция нарушений свертывания крови, заболеваний сердца, сосудов и органов дыхания. Этот этап особенно важен, поскольку такие заболевания как стенокардия, БА, аритмия, тяжелая дыхательная недостаточность, сердечная недостаточность, артериальная гипертензия требуют специальной медикаментозной коррекции за несколько дней до исследования.
- Выявление заболеваний, которые могут повлиять на выбор препаратов, используемых при подготовке к ФГДС желудка. Данный этап включает выявление индивидуальной непереносимости лекарственных средств, применяемых при эндоскопических исследованиях (непереносимость некоторых местных анестетиков), наличие глаукомы (таким пациентам противопоказан атропин), камней в желчном пузыре (пациентам противопоказаны солевые слабительные). У женщин также необходимо исключить беременность, так как беременным противопоказано большинство препаратов.
Местная подготовка включает два основных этапа:
- Диагностику и лечение патологий кожи и слизистых, которые могут помешать введению и продвижению эндоскопа. Исследование временно откладывается при наличии у пациента ОРЗ, тонзиллитов, трещин в уголках рта, заедов, гайморита.
- Проведение очищения полых органов. Недостаточное очищение желудка и кишечника от содержимого значительно затрудняет проведение ФГДС. При наличии остатков пищи в желудке и двенадцатиперстной кишке невозможно полноценно осмотреть и оценить характер и протяженность патологического очага. Наличие содержимого в ЖКТ делает невозможным взятие биопсии. В связи с этим, ФГДС желудка всегда проводят натощак. Плановая ФГДС проводится в первой половине дня. При необходимости проведения экстренной ФГДС может быть выполнено промывание желудка или его опорожнение через зонд.
Базовая подготовка
При плановой ФГДС последний прием пищи должен быть за 12-14 часов перед процедурой. Ужин должен быть легкоусвояемым. За 3-4 дня до процедуры необходимо придерживаться диеты. Рекомендовано исключить прием газообразующих продуктов (черный хлеб, свежая сдоба, сладости, газировки, молоко, свежие фрукты и овощи в большом количестве), острой, жирной и жареной пищи. За два дня до процедуры следует отказаться от употребления спиртных напитков.
Курить перед ФГДС желудка нельзя минимум за 3-4 часа до начала процедуры. После также не рекомендовано курить около 2-3 часов.
Все препараты, принимаемые пациентом, должны быть согласованы с врачом. Самостоятельно пить какие-либо лекарственные средства перед процедурой недопустимо.
Можно ли пить перед ФГДС желудка
Воду перед ФГДС желудка можно пить за 3-4 часа до начала процедуры. При этом не рекомендовано пить более 100-150 миллилитров жидкости.
Пить перед ФГДС можно только негазированную воду. Перед процедурой нельзя пить кофе, чай, молоко, спиртные напитки, газировки, соки.
Прием дополнительных лекарственных средств
При необходимости врач может назначить лекарственные средства, облегчающие подготовку к ФГДС желудка. Для уменьшения газообразования может использоваться Эспумизан.
Пациентам с повышенной эмоциональной лабильностью и высоким уровнем тревожности могут назначать седативные препараты или транквилизаторы.
Непосредственно перед процедурой врач обрабатывает горло пациента спреем с лидокаином (также может перорально даваться раствор лидокаина или дикаина). При необходимости, незадолго до процедуры внутримышечно вводят седативное средство.
Подготовка к исследованию
Как правило, эндоскопическое исследование не нуждается в сложной и длительной подготовке пациента. Зачастую одной из рекомендаций является воздержание от приема пищи не менее 10-12 часов, потому как проводится, к примеру, ЭФГДС или гастроскопия натощак. А вот людям, которым необходимо обследовать кишечник при помощи колоноскопии, придется потрудиться.
Для них подготовка будет сопряжена с тщательным очищением толстой кишки, которая заключается в специальной диете и постановке клизм. Впрочем, последний весьма неудобный для многих способ, можно заменить приемом современных препаратов для очищения, подразумевающих питье большого количества жидкости с растворенным в ней средством.
https://youtube.com/watch?v=pU4X9DfPaSk
Их принцип действия основан на том, что попадая в кишечник, жидкость не усваивается, а многократно выходит естественным путем, в результате чего промывные воды становятся практически светлыми, и не содержат в себе остатки каловых масс. Подготовиться таким способом не сложно, и по времени на это уйдет не более 4-5 часов, зато кишечник пациента будет хорошо очищен и доступен к осмотру.
Колоноскопию зачастую считают неприятным и болезненным обследованием. В большей степени это связано с тем, что для расправления стенок кишечника используется прибор – инсуффлятор, который нагнетает в брюшную полость углекислый газ (СО2). По желанию пациента процедуру можно пройти под медикаментозным сном, в результате чего не только не будет больно, но и снизятся все неприятные ощущения.
Показания и противопоказания
Эндоскопическое исследование входит в протокол обследования при гастроэнтерологической патологии. Инструментальный метод помогает поставить правильный диагноз при подозрении на:
- воспалительные процессы в области пищевода, желудка и двенадцатиперстной кишки острого и хронического характера;
- язву верхних отделов пищеварительного тракта;
- эрозивный гастрита и эрозии желудка;
- доброкачественное и злокачественное новообразование;
- расширение вен пищевода;
- полипозные образования;
- безоары, инородные тела в просвете пищевода и желудка.
Может проводится с целью:
- цитологического исследования;
- удаления опухоли;
- динамического наблюдения на фоне лечения.
Некоторым пациентам противопоказано инструментальное обследование. Существуют такие ограничения для эндоскопии:
- острый инфаркт и инсульт в анамнезе;
- тяжелые деформации позвоночника 4 степени;
- образования в области средостения, которые изменяют анатомическое расположение органов — опухоли, аневризматическое расширение сосудов;
- заболевания крови, которые характеризуются нарушением свертываемости;
- психические расстройства;
- эпилепсия, которая плохо корригируется препаратами;
- стриктуры пищевода;
- гипертоническая болезнь;
- отказ пациента от процедуры.
Возможные осложнения
 По данным медицинской литературы угрожающие жизни осложнения после процедуры в виде перфорации (нарушения целостности) стенки пищевода встречаются редко (0,05 % случаев).
По данным медицинской литературы угрожающие жизни осложнения после процедуры в виде перфорации (нарушения целостности) стенки пищевода встречаются редко (0,05 % случаев).
Такое возможно при попытке проведения эндоскопа через опухоль, сужающую его просвет или грубую рубцовую стриктуру.
В остальных случаях процент осложнений такой же, что и при обычных диагностических эндоскопиях верхних отделов пищеварительной системы. Нередко после исследования пациента беспокоят неприятные ощущения, боль в горле или по ходу пищевода. Обычно это проходит через пару часов. Но, если жалобы сохраняются и на следующий день, нарастает интенсивность боли, нужно срочно обратиться к врачу.
Важно
Если пациенту во время эндосонографии выполнялась биопсия, то в первые сутки после этого существует риск кровотечения. Для того, чтобы его предупредить рекомендуется однократное внутримышечное введение викасола.. В целом осложнения после исследования встречаются нечасто
Соблюдение всех правил эндоскопии, тщательное взвешивание необходимости ее проведения, исключение противопоказаний позволяет минимизировать риск нежелательных последствий
В целом осложнения после исследования встречаются нечасто. Соблюдение всех правил эндоскопии, тщательное взвешивание необходимости ее проведения, исключение противопоказаний позволяет минимизировать риск нежелательных последствий.

Пациенты после процедуры быстро возвращаются к привычному образу жизни. Приём пищи и жидкости разрешается через 1-1,5 часа после исследования.
После процедуры, выполняемой под наркозом, в течение первого часа может ощущаться сонливость, вялость. Не рекомендуется в таком состоянии садиться за руль автомобиля или заниматься работой, требующей концентрации внимания.