Беременность на ранних сроках
Содержание:
- Роды
- Второстепенные признаки беременности
- Кровотечения. Выделения
- Народные методы определения беременности
- Как выбрать роддом?
- Факторы риска
- Какие препараты принимать?
- Планирование беременности – с чего начать женщине
- Насколько безопасны горячие ванны и сауна при беременности?
- Оптимальный возраст
- Развитие ребенка в период беременности
- Эмбриональный период
- Если предстоит кесарево сечение
- Как изменится образ жизни
- Первый триместр беременности — признаки
Роды
Примерно с 28–30 недели первой беременности, когда живот еще маленький, женщину начинают беспокоить тренировочные схватки – схватки Брекстона-Хитса. Они не такие сильные, как настоящие родовые, а также не имеют четкой периодичности. Обычно тренировочные схватки начинаются вечером после каких-либо физических нагрузок.
Беременность считается доношенной начиная с 37 недель. После этого срока ребенок жизнеспособен и не требует медицинской помощи. Первые роды по статистике начинаются у женщин после 40 недель. Около 30% первородящих дохаживают до 41–42 недель.
Если роды не начинаются на этом сроке, целесообразно искусственно запустить процесс. Истинное перехаживание беременности чревато рождением крупного плода, что может привести к глубоким разрывам родовых путей.
В большинстве случаев первые роды проходят через естественные половые пути. Только 20–23% родов происходят посредством операции кесарево сечение.
Показания к проведению оперативного родоразрешения могут плановыми и срочными.
Плановые:
- предлежание плаценты;
- анатомический узкий таз;
- наличие миомы в области шейки матки;
- преэклампсия и эклампсия (тяжелый гестоз);
- поперечное положение плода и другие.
Экстренные:
- клинический узкий таз;
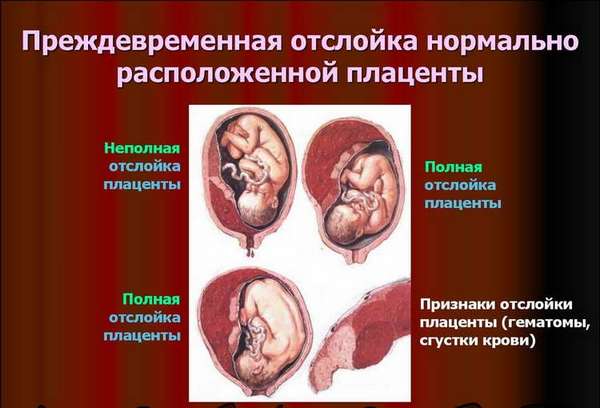
- преждевременная отслойка плаценты;
- слабость родовой деятельности;
- состояние острой недостаточности кислорода плоду и другие.
Решение о плановой операции принимается на консилиуме при участии лечащего врача и заведующего поликлиникой, где наблюдается беременная женщина. Решение о необходимости экстренного кесарева принимает врач, ведущий роды, совместно с заведующим родовым отделением.
С каждой новой неделей при первой беременности в организме будущей мамы происходят различные изменения. Они также могут стать виновниками неприятных ощущений
Важно быть готовой к любым переменам и воспринимать их спокойно
Второстепенные признаки беременности
К менее вероятным признакам можно отнести множество симптомов, которые могут наблюдаться уже в первые дни:
- Повышение показателей базальной температуры. Когда женщина регулярно отслеживает свой менструальный цикл, то она может столкнуться с увеличением показателей базальной температуры до 37 °C. Изменению этого показателя способствует высокий уровень прогестерона. Подробнее о базальной температуре во время беременности →
- Чувство тяжести в тазовой области. В случае зачатия происходят изменения в кровоснабжении органов малого таза. На фоне этого женщина может ощущать чувство тяжести и сдавливания.
- Бессонница. Чувство усталости нередко сменяется повышенной нервной возбудимостью и бессонницей.
- Боль внизу живота. Данный симптом может проявляться при формировании внематочной имплантации или выкидыша. Если наступившая беременность самопроизвольно прервалась, то в комбинации с болевым синдромом внизу живота появляются кровянистые выделения из влагалища.
- Боль в пояснице. При наступившем зачатии может ощущаться тянущая боль в области поясницы. Кроме того, этот симптом может указывать на болезни почек.
- Головные боли. Смена гормонального фона сопровождается неврологической симптоматикой. У женщины в положении может появиться спонтанная головная боль.
- Повышение аппетита. Ускорение обменных процессов на фоне беременности становиться причиной усиления аппетита.
- Усиленное обоняние и вкус. Если раньше женщина не обращала внимания на некоторые запахи, то с момента наступления беременности она может испытывать к ним отвращение. То же самое касается вкусовых параметров некоторых продуктов.
- Раздражительность, смена настроения. Многие беременные женщины предъявляют жалобы на эмоциональную лабильность и резкие перепады настроения.
- Имплантационное кровотечение. Один из признаков беременности на 1 неделе, который свидетельствует об имплантации оплодотворенной яйцеклетки в маточную стенку. Подробнее об имплантационном кровотечении →
- Расстройства пищеварения. В качестве второстепенных признаков может появляться рвота, запоры или диарея, отрыжка.
- Изменение веса. Когда беременный организм стремится обеспечить развивающийся плод необходимыми питательными веществами, женщина может отметить увеличение массы тела.
- Беспокойный сон. Гормональная перестройка оказывает влияние на эмоциональный фон женщины. Будущие мамы могут испытывать трудности при засыпании.
- Покалывание в матке. Этот симптом возникает достаточно редко, так как его может распознать не каждая женщина. Местные изменения в полости матки могут спровоцировать ощущение покалывания.
- Чувство жара и озноба. Данный признак не имеет ничего общего с нарушением терморегуляции организма. Такие реакции возникают на фоне гормонального дисбаланса.
- Дискомфорт в сидячем положении. Этот признак обусловлен усилением кровоснабжения в малом тазу.
- Отечность лица, рук и ног. Для беременности характерна задержка жидкости в организме.
- Угревая сыпь. Если ранее женщина не испытывала проблем с кожей, то при беременности может проявиться угревая сыпь в области лица. Это случается из-за изменений в гормональном фоне.
- Вздутие живота. Нарастание уровня гормонов способствует расслаблению кишечной мускулатуры. Результатом становиться метеоризм.
- Усиление венозного рисунка на груди. С момента оплодотворения яйцеклетки женский организм начинает подготовку к вскармливанию ребенка. Характерный венозный рисунок говорит о подготовке молочных желез к лактации.
- Потемнение кожи вокруг сосков. Еще один симптом подготовки к лактации.
- Покраснение кожи лица. Смена гормонального фона влияет на тонус капилляров, которые становятся склонными к расширению.
- Изменение пигментации белой линии живота. У беременных женщин появляется характерная пигментная «дорожка», идущая от пупка до верхнего края лобковой кости.
- Обострение геморроя. Если женщина страдала геморроем до зачатия, то с ее наступлением может произойти обострение болезни.
- Судороги икроножных мышц. Еще один второстепенный признак, свидетельствующий об изменении обмена веществ.
- Пониженное или повышенное давление. Чаще всего будущие мамы склонны к повышению артериального давления, однако, снижение этого параметра может также указывать на успешное зачатие.
- Сниженный иммунитет. Для того чтобы беременность протекала без особенностей, в женском организме происходит угнетение иммунитета. Частые случаи простуды и ОРВИ могут также послужить симптомами беременности.
- Молочница. Такое грибковое заболевание возникает при снижении местного иммунитета.
Кровотечения. Выделения
1 неделя беременности, пожалуй, единственная из 40 последующих, когда кровотечения являются нормой.
Допускаются даже небольшие сгустки крови, ведь выделения представляют собою выход неоплодотворённого материала из вашего организма. Такое кровотечение длится от 3 до 5 дней.
- Вас должны насторожить зуд и ощущение жжения во время месячных, это может быть, как аллергическая реакция на средства гигиены, так и развитие молочницы (смотрите полезную статью по теме Молочница при беременности>>>);
- Продолжительные обильные выделения – это опасный знак, нужно показаться специалисту. Возможно маточное кровотечение;
- Если до или после месячных вы замечаете на белье или гигиенической прокладке мажущие коричневые, скорее шоколадного оттенка выделения, есть опасность диагностирования эндометриоза.
Помните, что он может препятствовать процессу оплодотворению и развития плода (читайте актуальную статью Как забеременеть с первого раза>>>).
Народные методы определения беременности
Народный метод определение беременности йодом
Вам следует собрать мочу в пластиковый стакан. Далее в нее следует добавить две капли йода. Если же йод в равных количествах распределился, а именно растворился, то беременности не наблюдается. А вот если состав находится полностью на поверхности, то беременность есть. Существует и второй метод определения беременности с помощью йода. Бумагу необходимо смочить мочой, а затем капнуть два раза йодом. Если бумага окрасилась в фиолетовый цвет или в синий цвет, и реакция произошла, то беременность есть. А если реакция не произошла, то беременности нет.
Народный тест на беременность с содой
В данном способе определения беременности вам поможет сода. Вам также необходимо собрать мочу в пластиковый стакан и добавить туда чайную ложечку соды. Если произошла реакция и прямо на поверхности появились пузыри, то с точностью можно сказать, что беременности нет. Если же сода ушла на дно, то беременность есть.
О данном способе определения беременности ведется много разговоров и очень многие сомневаются в его надежности. На различных сайтах в Интернете девушки приводили огромное количество опровержений результатов данного способа.
Как определить беременность народными средствами?
Последний способ является самым приятным, ведь с мочой больше никаких махинаций проводить не нужно. Для определения беременности вам нужно использовать ваш волос и обручальное кольцо. Необходимо на волос подвязать кольцо и подвесить его над левой рукой или же над животом. Если колечко будет двигаться, то это означает, что внутри вас ребенок, если же кольцо не двигается, то вы не беременны.
По тому, как движется кольцо, вы сможете определить пол вашего будущего ребенка. Если кольцо двигается по сторонам – у вас будет мальчик, если по кругу — у вас будет девочка.
Если у вас нет обручального кольца и у вас очень короткие волосы, то вы можете воспользоваться ниткой (светлых цветов) и иголкой.
Как определить беременность на ранних сроках?
Стоит отметить, что при наступлении беременности прекращается менструация
Поэтому обратите внимание на менструальный цикл. Его задержка может быть явным признаком интересного положения
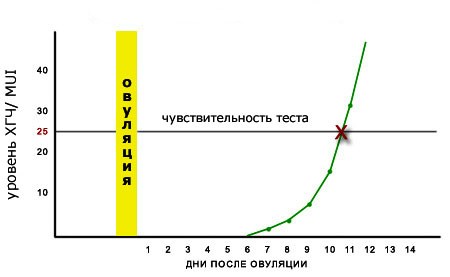
Однако, не единственным. Для определения беременности рекомендуется пройти тест (не дает 100% результата) на беременность в домашних условиях, как указано на аппарате. После всей процедуры необходимо положить тест на сухую поверхность. По результату аппарата можно судить о беременности. Если вы хотите определить у себя беременность на раннем сроке, то лучше всего сдать анализ на ХГЧ. Во время которого выявляется специальный гормон при обработке плодного яйца. Гинекологический осмотр тоже покажет точный результат. 100% результат выдает диагностика УЗИ, после чего можно узнать весь прогноз течения беременности.
Поэтому, как поступить лучше, решать только вам.
Как выбрать роддом?
Раньше права выбора у женщин не было, роженицу госпитализировали либо в роддом по месту жительства, либо в дежурный роддом, если доставляли на «скорой помощи». С 2006 года за каждой беременной законодательно закреплено право самостоятельно выбрать роддом или перинатальный центр, в котором ей хочется рожать своего ребенка. Такое право подкрепляется родовым сертификатом. Его выдают в женской консультации, где наблюдается беременная вместе с больничным листом при уходе в декретный отпуск.
Если роды планируются на платной основе, то в родовом сертификате нет необходимости. Женщина сможет оговорить условия с руководством выбранного родильного дома самостоятельно – контракт на платные медицинские услуги обычно подразумевает присутствие на родах определенного доктора или акушера, палату повышенной комфортности до и после родов, применение эпидуральной анестезии не по показаниям, а по собственному желанию родильницы, присутствие на родах партнера, свободное посещение родильницы в отдельном боксе родственниками.
Те же услуги, кроме свободного посещения родственниками и вип-палаты, можно получить и бесплатно, но при условии, что акушер будет дежурить в день, когда начнутся роды, а присутствие партнера будет разрешено руководством роддома. При выборе роддома женщина может руководствоваться собственными предпочтениями, отзывами других беременных и родильниц.
Не помешает также посетить выбранное родовспомогательное учреждение и уточнить следующие вопросы:
- условия дородового и послеродового пребывания – какие палаты, на сколько мест, где расположен санузел, есть ли душ;
- условия пребывания детей – совместное с мамами или отдельное;
- квалификация врачей и акушеров, квалификация детских врачей, анестезиологов;
- оборудование и оснащение – есть ли в роддоме необходимое оборудование для оказания помощи детям и мамам в случае непредвиденных опасных осложнений.
Следует учитывать удаленность роддома от места проживания – подумайте о родственниках, ведь им вас навещать практически ежедневно.
Факторы риска
Беременность — это период, наполненный не только волнительными и приятными событиями. Во время ожидания малыша у женщины могут возникнуть и осложнения, которые серьёзнейшим образом могут подорвать здоровье не только будущей мамы, но и ребёнка. Существуют определённые факторы, которые могут спровоцировать эти осложнения:
Возраст. Как говорится, всё должно происходить вовремя и рождение ребёнка, в том числе. Женскому организму выделятся не так много времени, чтобы выносить и родить здорового кроху. Девочки до 15 лет и женщины после 35 попадают в группу риска по невынашиванию ребёнка, рождению малыша с хромосомными аномалиями, а их течение беременности и родов часто сопровождается патологией.
Хронические заболевания. Если женщина страдает заболеваниями почек, сердца, печени, то такой будущей маме следует обязательно «держать руку на пульсе», так как во время беременности на организм женщины идёт повышенная нагрузка и все хронические заболевания «вылазят» наружу
Такой беременной нужно дополнительное внимание узких специалистов.
Избыточный вес. Женщине с лишним весом бывает очень трудно выносить малыша, так как у таких будущих мамочек развивается целый букет болезней: диабет, гипертония, токсикоз на поздних сроках, варикозное расширение вен
Да и сам ребёнок может страдать от недостатка поступления питательных веществ и кислорода.
Хирургические вмешательства. Если женщине ранее проводились операции, особенно на матке, то она нуждается в особом контроле при родах. Часто родоразрешение таких женщин производят при помощи кесарева сечения, так как у них наблюдается слабая родовая деятельность и существует риск разрыва матки по рубцу.
Сахарный диабет. Женщины, болеющие сахарным диабетом должны особо тщательно готовиться к рождению малыша, так как вероятность выкидыша, нарушения развития ребёнка, а также внутриутробная смерть плода у таких женщин повышена.
Но даже женщины, которые находятся в группе риска, могут рожать здоровых детей. Для этого необходимо планировать беременность, слушать рекомендации врачей и выбрать родильное отделение, где есть квалифицированный персонал и профессиональное оборудование на случай экстренной медицинской помощи.
Какие препараты принимать?
Некоторые врачи уверены, что во время планирования беременности не нужно принимать поливитаминные комплексы. Даже в холодное время года и при скудном рационе, эмбриону хватит витаминов и других полезных веществ для формирования и роста.
Но прием некоторых микроэлементов все же будет полезен. Рассмотрим их подробнее.
Фолиевая кислота
Для полноценного синтеза ДНК-структур и деления клеток эмбриона в организме будущей мамы должно хватать водорастворимого микроэлемента – фолиевой кислоты. При ее дефиците у плода могут возникнуть аномалии развития нервной трубки, пороки развития позвоночника, расщелина верхней губы и пр.
Ни в одном продукте питания фолиевая кислота не содержится в нужном количестве. Поэтому врачи рекомендуют начать прием синтезированной фолиевой кислоты минимум за один месяц до предполагаемого зачатия. После наступления беременности препарат принимают еще 4 месяца. Приобрести фолиевую кислоту можно в аптеке.
Калия йодид
Калия йодид также важен для здоровья будущего ребенка. Он содержится в таких препаратах, как Йодомарин, Йод Актив и др. До зачатия и после него рекомендуется принимать 200 мкг йода в сутки. Также врач может посоветовать заменить обычную соль на йодированную.
Этот микроэлемент обладает лечебно-профилактическим эффектом. Прием калия йодида улучшает состояние женской репродуктивной системы, тем самым повышая вероятность зачатия. Кроме того, он предотвращает патологии психического и умственного развития у будущего ребенка, появляющиеся при хроническом дефиците йода в организме матери.
Витамин Е
Витамин Е или токоферол предупреждает осложнения беременности, в том числе и ранний самопроизвольный выкидыш. Также витамин Е положительно влияет на работу женского организма, способствуя созреванию здоровых яйцеклеток.
У мужчин токоферол положительно влияет на состав семенной жидкости. Для появления эффекта принимать его нужно минимум за 3 месяца до возможного зачатия.
Иноферт
Иногда для зачатия малыша приема одних только витаминов недостаточно. В некоторых случаях женщине, если она в течение долгого времени не может забеременеть, требуется нормализация менструального цикла и коррекция гормонального фона.
Одним из применяемых в такой ситуации средств является Иноферт. Это негормональный препарат, регулирующий менструальный цикл женщины. Он нормализует выработку пролактина, лютеотропина и тестостерона, необходимых для нормального созревания яйцеклетки.
Если этого для нормализации состояния и наступления беременности оказалось недостаточно, используются гормоносодержащие препараты: Дюфастон, Утрожестан и другие. Их назначением, подбором схемы приема и оптимальной дозировки должен заниматься лечащий врач.
Планирование беременности – с чего начать женщине
Планирование беременности для женщины с целью рождения здорового ребенка начинается с похода к акушеру-гинекологу.
Будущая мама может обратиться самостоятельно или с партнером в женскую консультацию по месту жительства. Также существуют центры планирования семьи, куда паре стоит обращаться совместно.
К каким врачам обращаться при планировании беременности
Прежде всего, женщине необходимо обследоваться у врача-гинеколога и врачей смежных профилей, сдать ряд анализов и пройти инструментальные исследования.
Примерный перечень врачей, которых стоит посетить выглядит следующим образом:
- Акушер-гинеколог – отвечает за здоровье женской половой системы и координирует все дальнейшие действия;
- Терапевт – выявляет возможную патологию внутренних органов, а также противопоказания к вынашиванию ребенка, готовит прививочную карту и ФЛГ;
- Стоматолог – проверяет здоровье зубочелюстной системы, проводит санацию ротовой полости при необходимости;
- Оториноларинголог – обследует ЛОР-органы на предмет хронических очагов инфекции, также проводит санацию при необходимости;
- Окулист – выявляет возможные противопоказания к вынашиванию ребенка.
Перечисленные пять специальностей врачей – это обязательный список. Начинать следует с гинеколога, а дальше можно двигаться в произвольном порядке. Главное, чтобы к моменту зачатия ребенка организм женщины был здоровым и подготовленным к вынашиванию плода. Кроме того, в некоторых случаях следует посетить и других специалистов. Например, эндокринолога, маммолога, генетика, диетолога – в тех случаях, если есть особые показания. Направление на прием к смежным специалистам дает акушер-гинеколог или участковый терапевт.
Анализы при планировании беременности
Что касается сдачи анализов, существует ряд обязательных исследований. к ним относятся:
- Клинический анализ крови;
- Биохимия крови с исследованием белкового, липидного и углеводного обмена, витаминов, особенно фолиевой кислоты, и основных микроэлементов крови;
- Уточнение агглютиногенов и агглютининов по системе АВ0 и резус;
- Исследование бактериального и клеточного состава женских половых путей;
- TORCH-инфекции (выявление антител или полимеразная цепная реакция для выявления возбудителей, способных проходить через плацентарный барьер или прерывать беременность);
- Антитела к ВИЧ, при необходимости – ПЦР;
- Исследование гормонального фона: половые гормоны и их регуляторы, а также гормоны щитовидной железы.
Следует помнить, что каждый анализ выполняется при определенных условиях, например, натощак, в определенный день цикла, перед использованием антибиотиков.
Инструментальные исследования
Перед проведением исследования следует уточнить нюансы у врача, его назначающего.
Инструментальные методы исследования включают в себя, прежде всего, ультразвуковое исследование органов малого таза женщины. Это необходимо для того, чтобы убедиться в правильном строении и расположении органов репродуктивной системы, а также отсутствии воспалительных процессов и новообразований. Кроме того, необходимо выполнить флюорографию или, что лучше, рентгенографию органов грудной клетки. Это обязательное исследование для всех без исключения людей, которое проводится с целью раннего выявления туберкулеза.
Однако стоит учитывать, что беременной женщине рентгеновское облучение строго противопоказано. Поэтому ФЛГ или рентген следует сделать до беременности и после родов.
Кроме того, по показаниям могут назначаться другие инструментальные исследования. Например, УЗИ сердца в том случае, если у женщины есть подозрения на патологию сердечно-сосудистой системы.
Также гинекологи иногда проводят сальпингографию, если не уверены в достаточной проходимости маточных труб. ЛОР-врач может назначить рентген носовых пазух в том случае, если подозревает хронический воспалительный процесс.
В каждом конкретном случае дополнительное исследование назначает специалист, который ведет пациентку.
Фолиевая кислота при планировании беременности
Фолиевая кислота – это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты Planning for Pregnancy каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например, при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
Насколько безопасны горячие ванны и сауна при беременности?
Ванна поможет вам отдохнуть и снять мышечное напряжение без всякого вреда для здоровья. Но слишком горячая ванна опасна, и сауны тоже следует избегать. 10 и более минут в горячей ванне повысят температуру тела и вызовут состояние, называемое перегревом. Некоторые исследования обнаружили увеличение опасности выкидыша и дефектов развития нервной трубки, если женщины подвергались воздействию высоких температур в первые 4-6 недель беременности. Воздействие жары в любой период беременности вызывает перегрев и снижает кровяное давление, что ухудшает снабжение плода кислородом, а у вас может вызвать головокружение.
Если вы все-таки хотите принять горячую ванну, соблюдайте следующие предосторожности:
- Не сидите в ванне больше 10 минут.
- Не садитесь близко к отверстию, откуда поступает горячая вода.
- Выбирайтесь из ванны сразу же, как только начали потеть или ощутили хоть какой-то дискомфорт.
Оптимальный возраст
Планирующие беременность нередко задаются вопросом, в каком возрасте лучше всего рожать первого ребёнка? Специалисты утверждают, что оптимальным временем для первой беременности считается промежуток от 20 до 25 лет. В этом возрасте организм женщины уже полностью сформирован и готов выносить и родить здорового ребёнка. При этом будущая мама, как правило, ещё не успела заполучить букет хронических заболеваний, существенно осложняющих течение беременности.
Первые роды после 30 лет далеко не всегда проходят гладко для женщины. В этом возрасте связки уже теряют свою эластичность, и рождение малыша сопровождается различными аномалиями родовой деятельности. Беременность часто протекает на фоне гестоза и повышенного артериального давления. Впрочем, у беременности после 30 лет есть и свои плюсы. В этом возрасте женщины куда как серьезнее подходят к вопросу воспитания детей и готовы нести ответственность не только за себя, но и за маленького человечка, который скоро появится на свет.
Бывает так, что женщина только после 40 лет решается на рождение малыша. В современной медицине этот возраст считается поздним для первой беременности. После 40 лет репродуктивные функции женского организма постепенно угасают. Выносить и родить здорового ребёнка без дополнительной гормональной поддержки будет довольно сложно. Кроме того, после 35 лет резко повышается вероятность рождения детей с генетическими дефектами. Увеличивается и период восстановления после родов, которые далеко не всегда проходят также легко, как у более молодых мам. Женщина, решившаяся рожать ребенка после 40 лет, должна тщательно взвесить все «за» и «против» и в полной мере осознавать последствия своего решения.
Первая беременность – это событие, которое запомнится навсегда. Помните, что радость от встречи с малышом не сравнится ни с чем. Этот момент затмит собой все страхи и тревоги и будет лучшей наградой за все долгие девять месяцев ожидания.
Развитие ребенка в период беременности
На шестой неделе развития первоначально бесполый зародыш, в
результате законченной дифференцировки органов, превращается в
зародыш мужского или женского пола. Тревоги и опасения матери по
поводу пола ее будущего ребенка, желание иметь ребенка строго
определенного пола по хорошо налаженному каналу гормональной
связи передаются в формирующийся мозг плода и на всю жизнь
оставляют в нем следы, способные стать источником серьезных
психологических проблем ребенка в будущем.
С третьего до начала седьмого месяца беременности происходит
развитие функций и систем, которые позволяют плоду выжить к
моменту рождения. В этот период плод наиболее уязвим для вредных
влияний: инфекционные заболевания матери, прием сильнодействующих
лекарств, алкоголя, стрессовые ситуации, нежеланность ребенка
— все это предвестники будущих психических и психологических
проблем малыша.
К началу седьмого месяца плод приобретает способность к выживанию в
воздушной среде — с этого момента его нередко называют уже
ребенком. К этому моменту ребенок, находящийся внутри материнского
организма, уже слышит все, что происходит за его пределами. Если
у матери на чей-то голос выделяется гормон
беспокойства (адреналин), учащается сердцебиение, то есть, появляются
гормональные и физиологические признаки страха, все это вместе с
ней испытывает и плод. Тревога и страх матери, передавшись
младенцу, формируют у еще не появившегося на свет ребенка страх
перед тем миром, в который ему придется выйти.
И наоборот, спокойствие и уверенность матери в себе, общение с
любящими родственниками и друзьями, обращающими к будущему члену
семьи теплые и ласковые слова, вызывают у еще не родившегося
ребенка ощущение безопасности того мира, который скоро станет для
него родным.
До сих пор не существует однозначного ответа на вопрос, какие
механизмы «запускают» процесс родов. Но то, в какие сроки, в какой
форме произойдут роды, какими они будут по скорости и т.д., имеет
большое значение для будущего психического развития человека.
Но это — тема отдельного разговора.
Эмбриональный период
Малыш, закрепившись на стенке матки, получает статус эмбриона. Весит он половину грамма и ростом не превышает половины миллиметра. Но уже в таких крошечных масштабах происходят события вселенского значения:
- после имплантации формируются зародышевые лепестки, которые станут кожей, органами ребенка;
- еще до задержки мамы у ребенка начинает формироваться сердце, и в 5 недель беременности (через неделю после начала задержки) оно начинает биться;
- на 6 неделе формируется нервная трубка и иммунная система;
- нервная система начинает формироваться на 7 неделе беременности и продолжает это делать до самых родов и после них;
- органы зрения начинают закладываться на 7 неделе, в это же время формируются органы пищеварения.
- половые клетки формируются на 6 неделе беременности;
- токсикоз наиболее часто стартует у женщин тогда, когда появляется первичная плацента — на 7 неделе;
- все органы сформированы к 9 неделе беременности.
На этом эмбриональный период заканчивается. Малыш переходит в фетальный период, становится плодом. Теперь его будет защищать плацента, и мамина ангина и грипп, ветрянка и герпес ему будут менее страшны, чем в первые девять недель. В конце первого триместра женщина сможет принимать лекарства, которые раньше были запрещены, естественно, по согласованию с врачом. Органы и системы будут расти и налаживать свое функциональное взаимодействие на протяжении оставшихся недель беременности.
в первом триместре — 2-3, 6-7, 8-9. Причины, которые могут повлиять на развитие плода на первых неделях, многочисленны:
- хронические болезни матери;
- контакт с красками, лаками, гипсовой пылью, радиоактивными веществами;
- курение и прием алкоголя, наркотических веществ;
- хронический стресс и недосып;
- прием лекарств с тератогенным действием.
Если предстоит кесарево сечение
К госпитализации перед плановой операцией, если она показана, нужно подойти серьезно. Направление в роддом нужно оформить на 38 неделе беременности, ведь саму операцию проводят после 39 недель.
К списку вещей для женщины, которая отправляется на плановую операцию, обязательно нужно добавить одноразовый бритвенный станок, одноразовые пеленки и компрессионные чулки второй степени компрессии. По желанию женщина также может приобрести и взять с собой послеродовой послеоперационный бандаж, который облегчит процесс восстановления после родоразрешающего хирургического вмешательства.
Как изменится образ жизни
Каждая беременность уникальна и ее благополучное протекание зависит от многих факторов
Важно все – как ведет себя мама, чем она питается, и какой образ жизни она ведет
Питание
От того, как питается будущая мама, зависит рост и развитие плода. Основные рекомендации по питанию:
- Разнообразная пища – в меню беременной должны присутствовать мясо, фрукты, овощи, злаки, молочные продукты.
- Питаться нужно дробно – 5–6 раз в день небольшими порциями.
- Ограничивать сладкое и мучное.
- Исключить крепкие кофе и чай – они могут быть причиной спазма сосудов пуповины.
- Соблюдать гигиену питания – употреблять только хорошо проваренное мясо, вымытые овощи и фрукты, пользоваться чистой посудой – это исключит риск инфекционных заболеваний.
Соблюдая эти рекомендации, женщина будет получать достаточное количество витаминов и минералов для построения новых клеток и тканей малыша.
Отдых
Так как в первом триместре из-за изменений гормонального фона постоянно хочется спать и отдыхать, не стоит себя в этом ограничивать. Если позволяет распорядок дня и режим работы, то можно прилечь отдохнуть днем.
На животе становится спать невозможно из-за роста малыша. А вот лежа на спине можно передавить важные сосуды, идущие к ребенку.
Из-за возможности застоя крови в нижней половине туловища, а также риска перегиба мочеточников, начиная с 20 недели беременности нельзя длительное время находиться в сидячем положении.
Если у женщины сидячая работа, то рекомендуется вставать разминаться каждый час по 5–10 минут.
Физическая активность
Регулярные умеренные физические нагрузки могут помочь будущей маме справиться с:
- лишним весом, когда еженедельная его прибавка выше нормы;
- функциональными расстройствами кишечника – спорт помогает предупредить возникновение запоров;
- отеками ног, особенно во второй половине беременности;
- болями в спине, связанными со смещением центра тяжести вперед из-за растущего живота;
- родовыми проблемами – работа с мышцами тазового дна поможет в будущем более легко перенести роды.
Популярны сейчас и полезны направления для беременных: гимнастика, аэробика, аквааэробика, йога. Все они помогут поддерживать организм в тонусе. Но перед первым посещением необходимо проконсультироваться со своим лечащим врачом, чтобы исключить наличие противопоказаний к чрезмерным нагрузкам.
Секс
Сексуальные отношения с партнером важны для благополучия семейных отношений. И если в первом триместре получению удовольствия может помешать токсикоз, то во втором происходит расцвет женской сексуальности. Повышается кровенаполнение органов малого таза, соответственно повышается их чувствительность.
Однако сексом во время беременности можно заниматься, только когда нет прямых противопоказаний к этому. Поэтому уже в первом триместре стоит проконсультироваться по этому поводу со своим врачом.
Противопоказания для интимной близости:
- угроза прерывания беременности;
- предлежание плаценты;
- кровотечения;
- несостоятельность шейки матки;
- инфекционные заболевания половых путей;
- подтекание околоплодных вод.
Также в качестве профилактики врач может запретить половые отношения, если ранее у женщины были выкидыши или преждевременные роды.
Гигиена
Особых правил в гигиене беременных женщин нет. Рекомендуется принимать ежедневный душ, подмываться желательно без использования мыльных средств.
В некоторых случаях, при наличии противопоказаний (например, кровотечения), врач может запретить принимать горячую ванну.
Одежда
На полках магазинов сейчас имеется огромное разнообразие одежды для беременных. Уже с первого триместра можно подобрать себе предметы гардероба, которые подчеркнут положение и не навредят малышу. Основное, что стоит помнить – одежда должна быть просторной, нигде не пережимать и не давить. Желательно использовать натуральные ткани, чтобы избежать повышенной потливости и дискомфорта.
Что касается обуви, обычно уже ко второму триместру женщины, до этого носившие только высокие каблуки, понемногу перебираются на обувь с более низкой посадкой. Рекомендуется носить ортопедическую, не стесняющую движения обувь, которая будет удобна будущей маме.
Первый триместр беременности — признаки
Каждая беременность отличается, и некоторые женщины не имеют никаких признаков беременности вообще. Наиболее распространенные признаки беременности:
Усталость: женщина может чувствовать себя более уставшей, чем обычно, причем некоторые женщины имеют сильное моральное истощение.
Тошнота: одна из самых распространенных признаков беременности
Если тошнота вызывает частую рвоту или делает невозможным прием пищи, важно обратиться к врачу.
Боли: некоторые женщины имеют головные или мышечные боли.
Изменения груди: Грудь может казаться более полной или измениться ее внешний вид. Некоторые женщины замечают повышенную чувствительность сосков.
Изменения в настроении: беременность представляет собой огромное изменение в жизни женщины, и она может испытывать много разных эмоций по этому поводу
Гормоны беременности и физиологические неудобства беременности также могут влиять на настроение.
Головокружение: некоторые женщины чувствуют сильное головокружение, особенно когда они голодны, хотят пить или слишком быстро встают.
Заложенность носа: изменения в кровотоке в организме могут вызвать повышенную заложенность пазух носа или давление. У некоторых женщин бывает носовое кровотечение.
Изменения вагинальных выделений: обычный характер выделений может измениться, и они могут иметь другую текстуру. Это ненормально, когда влагалище болит и зудит, поэтому если женщина отмечает эти симптомы, то необходимо обратиться к врачу.
Кровянистые выделения: некоторые женщины имеют легкое кровотечение, особенно в начале первого триместра. Женщина должна вызвать врача, если кровотечение сильное или имеет темно-красный цвет.