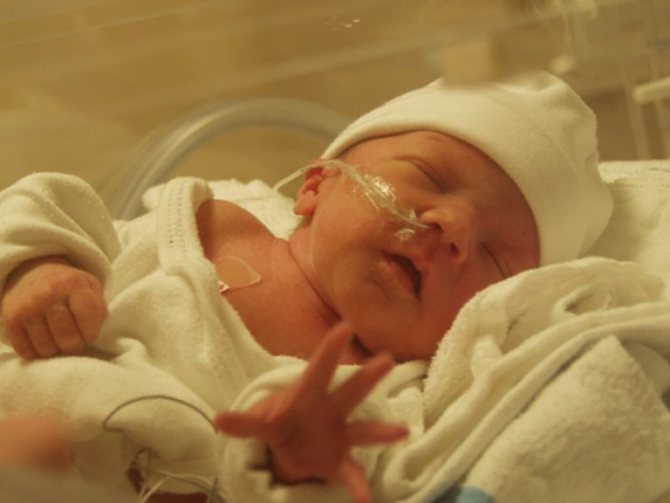
Степени и последствия асфиксии новорожденных
Содержание:
Лечение и помощь при асфиксии
Новорожденные в асфиксическом состоянии, не обходятся без помощи реанимации. Эффективность реанимационной помощи заключается в своевременном начале лечения. Мероприятия по реанимации и помощь новорожденным с асфиксией начинают проводить в зале для рожениц. Должен соблюдаться контроль основных параметров человеческой жизнедеятельности: дыхательных возможностей и их частоты, показателей артериального давления, гематокрита и кислотно-основных состояний.
Незамедлительно после рождения ребенка врач при помощи мягкого катетера и электроотсоса аккуратно убирает все излишки с верхних дыхательных путей (используются тройники, создающие прерывистое разрежение воздуха), пуповина отсекается незамедлительно. Ребенка помещают под источники тепла на реанимационном столе. Аспирируются повторно здесь же носовые ходы, ротоглотка, содержимое желудка. При диагнозе асфиксия легкой степени ребенка укладывают в коленно-локтевое положение, ему назначается ингаляция 60% кислородно-воздушной смеси, в пуповинную вену вводится кокарбоксилаза (8 мг/кг) и 10-15 мл 10% раствор глюкозы. При асфиксии средней степени тяжести новорожденному показана искусственная вентиляция легких при помощи маски, чтобы нормализовать дыхательные возможности. По мере возникновения восстановленного регулярного дыхания и окраски кожных покровов в розовый цвет (длительность 2-3 минуты), кислородная терапия продолжается путем ингаляционных мероприятий. Любой метод кислородной терапии предусматривает увлажненный и подогретый кислород. В пуповинную вену кокарбоксилаза вводится в той же дозе, которая назначена при легкой степени асфиксии.
При тяжелой степени асфиксии после того, как отсечена пуповина и удалено содержимое верхних дыхательных путей новорожденного, начинают проводить мероприятия интубации трахеи с контролем прямой ларингоскопии и искусственной вентиляции легких до полного восстановления регулярного дыхания (реанимационные мероприятия прекращаются после 15-20 минут жизни ребенка без единого вдоха и при наличии сердцебиения).
После восстановления дыхания ребенок переводится в палату в отделение для новорожденных (интенсивная терапия).
Уход за таким новорожденным имеет особое значение. Покой обеспечивается незамедлительно, головка укладывается на возвышенность. При диагнозе легкой асфиксии ребенок помещается в кислородную палатку. В кувезе находятся дети с диагнозами средней и тяжелой степени асфиксии. Зачастую проводится повторное удаление остатков слизи с ротоглотки и из желудка. У ребенка отслеживается температура, диурез, функционирование кишечника. По истечении 12-18 часов ребенку назначают первое кормление сцеженным грудным молоком (диагноз легкой и средней степени асфиксии). При тяжелой степени асфиксии новорожденных кормление происходит через сутки при помощи зонда.
Причины недуга
Асфиксию относят не к самостоятельным заболеваниям, она лишь проявление различного типа осложнений беременности, родов, заболеваний женщины или самого плода. Все возможные причины делятся на несколько групп:
- Плодовые факторы;
- Материнские факторы;
- Нарушения внутриутробного развития;
- Заболевания новорожденного провоцирующие вторичную асфиксию.
Каждая группа делится еще на несколько причин, поэтому попытаемся разобраться в них вместе. Итак, начинаем.
Плодовые факторы:
- Черепно-мозговые травмы, полученные ребенком при родах;
- Различия в резус факторах матери и ребенка;
- Аномальное развитие бронхолегочной системы плода;
- Инфекции, полученные плодом во внутриутробный период;
- Недоношенность;
- Плод во внутриутробном периоде плохо рос;
- Во время родов произошла закупорка дыхательных путей ребенка естественными жидкостями или пуповиной;
- У плода обнаружились пороки развития мозга и сердца.
Факторы материнские:
- У женщиныво время беременности наблюдалось высокое давление на фоне ярко выраженных отеков;
- Беременная страдала заболеваниями сердца и легких;
- Выраженная анемия;
- Заболевания эндокринного характера;
- Процесс родов стал шоком для женщины;
- Экологические проблемы;
- Злоупотребление вредными привычками;
- Будущая мать во время беременности недостаточно и неполноценно питалась. Обычно это женщины помешанные на своей фигуре и все время сидящие на жесткой диете;
- Женщина во время беременности употребляет лекарства, которые в этот период запрещены;
- Женщина во время беременности переболела инфекционными заболеваниями.
Нарушения развития во внутриутробном периоде:
- Беременность является переношенной;
- Старение плаценты произошло раньше положенного времени;
- Плацента отслоилась раньше;
- Патология пуповины, на ней образовались узлы (ложные и истинные) или она обвилась вокруг плода;
- Угроза прерывания беременности;
- Кровотечения плаценты;
- Беременность с большим количеством плодов;
- Нехватка или избыток околоплодных вод;
- Введение наркотических средств менее чем за 4 часа до окончания родов;
- Роды проводятся под общим наркозом;
- Женщине сделали кесарево;
- Произошел разрыв матки.
Причины вторичной асфиксии:
- Из-за повреждения мозга и легких во время родов нарушается мозговое кровообращение ребенка;
- Пороки сердца, которые не смогли своевременно выявить или же они проявились несколько позднее;
- Новорожденному плохо очистили желудок от содержимого или же в его желудке произошло свертывание молока или смеси;
- Патологии легких.
Симптомы асфиксии
Основным проявлением патологии является отсутствие дыхания при рождении. Из-за не поступления кислорода у ребенка нарушается кровообращение, снижается тонус мышц и пропадают базовые рефлексы.
Степень асфиксии у ребенка фиксируется сразу после рождения по шкале Апгар.
Максимальная оценка составляет 10 баллов. Физиологической нормой считается оценка ребенка от 8 до 10 баллов. Состояние от 5 до 7 свидетельствует о незначительной гипоксии плода, при показателе 4-5 баллов ребенок находится в состоянии тяжелой гипоксии, а при оценке от 1 до 3 ставят диагноз асфиксии или удушья. Клиническая смерть регистрируется при нулевой оценке и требует проведения срочных реанимационных мероприятий.
Дети с асфиксией рождаются синюшными или бледными. При этом у них нет сердцебиения или оно прослушивается очень слабо. Также отсутствует первый вдох, крик, базовые рефлексы, самостоятельные движения и ослаблен мышечный тонус.
Ребенок не реагирует на раздражители, а пуповина не пульсирует. При появлении вышеописанных симптомов требуется немедленное проведение реанимационных мероприятий для восстановления дыхания.
При отсутствии удушья, но наличии кислородной недостаточности у ребенка может наблюдаться частичная синюшность, слабое сердцебиение, единичное движения конечностями, а крик возникает после оказания первой помощи и очистки путей от слизи.
Асфиксия может пройти бесследно, если ребенка удалось вывести из нее в течение 5 минут.
Независимо от причины, вызвавшей асфиксию, у ребенка происходят определенные патогенетические изменения в организме. Они приводят к респираторно-метаболическому ацидозу, нарушению электролитного баланса в сторону увеличения азотистых соединений и уменьшения концентрации глюкозы.
При острой асфиксии наблюдается увеличение объема циркулирующей крови, так как организм включает компенсаторные механизмы и повышает выработку эритроцитов.
Хроническая асфиксия, которая часто возникает при наличии инфекционных заболеваний у матери, характеризуется, наоборот, уменьшением объема циркулирующей крови. Это негативно отражается на ее реологических свойствах и приводит к ухудшению микроциркуляторного кровообращения. Затрудненный ток крови только ухудшает состояние гипоксии, провоцирует отечность и кровоизлияние в различных органах, особенно в головном мозге. Следствием становится нарушение не только периферической, но и центральной гемодинамики, что проявляется уменьшением ударного объема сердца и падением артериального давления. Обследования, которые проводят при асфиксии
Для диагностики состояния ребенка достаточно оценки внешнего вида и жизнедеятельности малыша по шкале Апгар. Дополнительно может определяться газовый состав крови для выявления концентрации кислорода и углекислого газа. Неонатолог выслушивает также сердечные тоны и дыхание с помощью стетоскопа. Важным является определение рефлексов и реакция ребенка на проведение первой помощи или реанимационных мероприятий. После проведения необходимых мер состояние ребенка должно улучшаться, что станет заметно по изменению цвета кожи и улучшению двигательной активности.
После устранения критического состояния ребенка необходимо обследовать для выявления последствий асфиксии. В процессе участвует несколько врачей – невролог, кардиолог, неонатолог и другие. Ребенку проводят ультразвуковое исследование головки через родничок, исследуют состояние внутренних органов, при необходимости проводят рентген грудной клетки, чтобы осмотреть легкие.
Основной опасностью асфиксии является вероятность гибели плода или появление тяжелых нарушений со стороны любого органа, что повлияет на качество всей дальнейшей жизни малыша.
Даже при незначительных степенях гипоксии возможны негативные последствия со стороны нервной системы. У детей будут наблюдаться неврологические расстройства, задержка физического или психического развития, появление кисты или функциональных нарушений из-за кровоизлияния в мозг.
Причины асфиксии новорожденных
В момент родов насыщение кислородом крови, поступающей в организм ребенка, понижено, так что испытать недостаток кислорода приходится практически каждому новорожденному. У некоторых младенцев ритмичное дыхание вовремя не начинается и вследствие недостаточного альвеолярного газообмена стабилизация основных постоянных крови задерживается.
По данным разных авторов, асфиксия диагностируется у 5 — 9% младенцев.
Этиология асфиксии
Возникает или внутриутробно при недостаточном поступлении кислорода к плоду, или при рождении в результате расстройства дыхания, т. е. в том и другом случае при остро или под-остро протекающей гипоксии и гиперкапнии. Ведущее значение в развитии гипоксии плода имеют осложнения течения беременности и родов (токсикозы, угроза прерывания, преждевременное излитие околоплодных вод, отслойка плаценты и др.), которые обусловлены различными заболеваниями матери, а также воздействием на нее неблагоприятных экзогенных факторов. Так, экстрагенитальные заболевания (сердечно-сосудистые, легочные, почечная недостаточность, тяжелая анемия), как правило, сопровождаются гипоксемией беременной и недостаточным поступлением кислорода к плоду.
При вегето-сосудистых дистониях беременных, проявляющихся артериальной гипо- или гипертонией, при стрессовых ситуациях (экзамены, семейные конфликты) нарушается кровоснабжение плода и развивается антенатальная гипоксия. Гормональные дисфункции у матери и предшествующие медицинские аборты, а также острые и хронические инфекционные заболевания приводят к плацентарной недостаточности и неполноценному снабжению плода кислородом. Отрицательными факторами являются и такие, как курение, употребление алкоголя во время беременности, возраст первородящей (моложе 20 и старше 30 лет).
Асфиксия дыхательных путей может возникнуть при пороках развития плода (патология органов дыхания, сердечно-сосудистой и нервной систем), а также вследствие угнетения функции дыхательного центра при медикаментозном обезболивании родов.
Патогенез асфиксии новорожденных
Хроническая и острая гипоксия плода и младенца сопровождается существенными изменениями газового состава крови. Падает парциальное давление кислорода (Р0 ниже 18 — 20 мм рт. ст.), повышается РСОз (более 50 мм рт. ст.) Анаэробный гликолиз приводит к накоплению кислых продуктов и развитию наряду с дыхательным метаболического ацидоза. Значение рН крови ниже 7,2, дефицит оснований составляет более 11 ммоль/л.
Развивается гипогликемия, снижается синтез аденозинтрифосфорной кислоты (АТФ). В крови определяется гиперкалиемия, а в эритроцитах — гипокалиемия. В плазме снижается уровень натрия, развивается внутриклеточный отек. Биохимические исследования свидетельствуют о глубоких метаболических сдвигах в тканях. Указанные нарушения могут привести к задержке созревания, прежде всего, мозговых структур, в том числе центров жизненно важных систем (дыхания и кровообращения).
В этих условиях для пострадавшего плода родовой акт может оказаться чрезмерной нагрузкой и вызвать срыв адаптационных механизмов, в результате чего ребенок не может сделать первого вдоха и рождается в состоянии удушья или приступы ее возникают в раннем неонатальном периоде (вторичная асфиксия дыхательных путей).
В ответ на внутриутробную гипоксию у плода учащается сердцебиение, расслабляется сфинктер заднего прохода (околоплодные воды окрашиваются меконием). Происходит раздражение дыхательного центра, и появляются преждевременные дыхательные движения; возможны аспирация околоплодных вод, затруднение первого вдоха и удушье.
Под влиянием гипоксии возникают гемодинамические нарушения, прежде всего, в микроциркуляторном русле. Сосуды утрачивают тонус и переполняются кровью, повышается их проницаемость. Жидкая часть крови выходит в окружающие ткани, развиваются отек и дистрофические изменения в клетках всех органов и систем.
Патоморфология асфиксии новорожденных
У детей, умерших в результате острого удушья, патоморфологические изменения характеризуются диффузным расстройством гемодинамики и аноксией. Выявляются венозное полнокровие всех тканей и органов, отек мозга и мозговых оболочек, а также мелкие диапедезные кровоизлияния. У детей, родившихся с удушьем и проживших 2-3 дня, обнаруживаются дегенеративные изменения в тканях, прежде всего в мозговой ткани. Тяжелое степень приводит к гибели большого числа нервных клеток.
Степени асфиксии новорожденных
Асфиксия классифицируется по нескольким факторам — длительности и форме кислородного голодания, степени поражения нервных тканей и внутренних органов в результате нарушения питания.
- Острая асфиксия новорожденных (интранатальная) — резкое удушье, при котором происходит крайне быстрое увеличение количества крови, главным образом за счет красных кровяных телец.
- Хроническая асфиксия (антенатальная) — постепенный процесс недостаточности дыхания, что характеризуется уменьшением объема крови и ухудшением микроциркуляторного кровообращения.
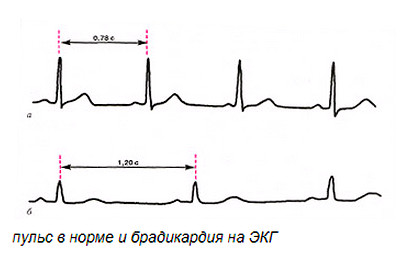
Нарушение микроциркуляции в свою очередь ведет к скоплению жидкости в тканях внутренних органов, ишемическим патологиям, кровоизлияниям во внутренние органы (наиболее уязвимые — печень, почки и сердце), но самые опасные последствия имеет внутричерепное кровоизлияние. В процессе патологических изменений развиваются нарушения циркуляции крови в периферических и центральных сосудах, до опасных показателей снижается артериальное давление, слабеет и резко снижается работа миокарда, что приводит к брадикардии.
Определение наличия и степени асфиксии новорожденных проводится по шкале Апгар. Первичные симптомы удушья врачи определяют сразу после рождения по ряду характерных факторов. Критериями оценки выступают несколько определяющих признаков — ритмичность и частота дыхания, цвет кожного покрова, сердечный ритм, мышечный тонус и показатели рефлекторной возбудимости. Тест на степень асфиксии новорожденных проводится в первые минуты жизни младенца.
Тестирование по шкале Апгар проводится в два этапа — на первой и пятой минуте жизни новорожденного младенца. Если на пятой минуте оценка состояния ребенка 7 и ниже баллов, то повторные тесты проводятся на десятой, пятнадцатой и двадцатой минутах после рождения. Наиболее значимым показателем для составления прогноза дальнейшего развития младенца считается тестирование на 5-й минуте жизни.
Одного тестирования и оценки по шкале Апгар для диагностики асфиксии новорожденных недостаточно. Чувствительность данного оценивания составляет чуть больше 50%. Для точного установления степени удушья и состояния новорожденного необходимо проведение дополнительных исследований.
По степени тяжести асфиксия новорожденных по шкале Апгар подразделяется на такие формы:
- Легкая асфиксия новорожденного. Характерно совершение вдоха на первой минуте жизни (возможно с некоторой задержкой), легкое снижение тонуса мышц, естественный цвет кожи тела с посинением носогубного треугольника, немного ослабленное, но регулярное дыхание, немного ослабленный, но четкий сердечный ритм. При асфиксии новорожденных 1 степени младенец получает при тестировании 6-7 баллов по шкале Апгар.
- Умеренная асфиксия у новорожденных. Заметно ослабленное дыхание и сниженный сердечный ритм, ослабленный крик, стон или писк, естественный цвет кожи туловища с посинением конечностей, пульсация сосудов пуповины, слабые движения и сниженный тонус мышц. При асфиксия средней тяжести новорожденный получает оценку 4-5 баллов по шкале Апгар.
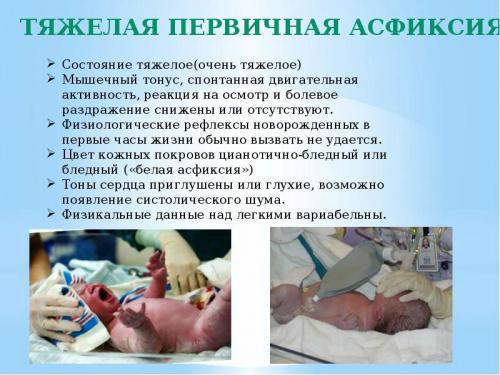
- Тяжелая асфиксия новорожденных. Отсутствие, остановка или прерывистое нерегулярное дыхание, отсутствие первородного крика, сильно замедленный слабый сердечный ритм, гипотония или полная атония мышц, бледность и синева всего кожного покрова, отсутствие рефлекторного ответа на раздражители, нет пульсации пуповины. Тяжелая степень асфиксии — оценка всего 1-3 балла по шкале Апгар.
При асфиксии новорожденного необходимы экстренные меры по реанимации, направленные на скорейшее восстановление дыхательного процесса.
Последствия
Асфиксия новорожденных редко проходит без последствий. В той или иной степени недостаток кислорода у ребенка во время и после родов сказывается на всех жизненно важных органах и системах. Особенно опасна тяжелая асфиксия, которая всегда протекает с полиорганной недостаточностью. Прогноз для жизни малыша зависит от степени оценки по Апгар. В случае увеличения оценки на пятой минуте жизни прогноз для ребенка благоприятный. Кроме того, тяжесть и частота развития последствий зависят от адекватности и своевременности оказания реанимационных мероприятий и дальнейшей терапии, а также от степени выраженности асфиксии.
Частота осложнений после перенесенной гипоксической энцефалопатии:
- при I степень энцефалопатии после гипоксии/асфиксии новорожденных – развитие ребенка не отличается от развития здорового новорожденного;
- при II степени гипоксической энцефалопатии – 25 – 30% детей в дальнейшем имеют неврологические нарушения;
- при III степени гипоксической энцефалопатии половина детей гибнет в течение первой недели жизни, а у остальных в 75 – 100% появляются тяжелые неврологические осложнения с судорогами и повышенным мышечным тонусом (позднее задержка умственного развития).
После перенесенной асфиксии при родах последствия могут быть ранними и поздними.
Ранние осложнения
О ранних осложнениях говорят, когда они появились на протяжении первых 24 часов жизни малыша и, по сути, являются проявлениями тяжелого течения родов:
- отек головного мозга;
- кровоизлияния в мозг;
- судороги;
- повышение внутричерепного давления и тремор рук (сначала мелкий, затем крупный);
- приступы апноэ (остановки дыхания);
- синдром аспирации мекония и вследствие этого формирование ателектазов;
- транзиторная легочная гипертензия;
- за счет развития гиповолемического шока и сгущения крови формирование полицитемического синдрома (большое количество эритроцитов);
- тромбозы (нарушение свертываемости крови, сниженный тонус сосудов);
- гипогликемия;
- расстройства сердечного ритма, развитие постгипоксической кардиопатии;
- расстройства мочевыделительной системы (олигурия, тромбоз почечных сосудов, отек интерстиция почек);
- желудочно-кишечные расстройства (энтероколиты и парез кишечника, дисфункция пищеварительного тракта).
Поздние осложнения
Поздние осложнения диагностируют после трех суток жизни ребенка и позднее. Поздние осложнения могут быть инфекционного и неврологического генеза. К неврологическим последствиям, которые появились вследствие перенесенной гипоксии головного мозга и постгипоксической энцефалопатии относятся:
Синдром гипервозбудимости
У ребенка имеются признаки повышенной возбудимости, ярковыраженные рефлексы (гиперрефлексия), зрачки расширенные, тахикардия. Судороги отсутствуют.
Синдром сниженной возбудимости
Рефлексы плохо выражены, ребенок вялый и адинамичный, тонус мышц понижен, расширенные зрачки, склонность к летаргии, присутствует симптом «кукольных» глаз, периодически замедляется и останавливается дыхание (брадипноэ, чередующееся с апноэ), редкий пульс, слабый сосательный рефлекс.
Судорожный синдром
Характерны тонические (напряжение и ригидность мышц тела и конечностей) и клонические (ритмичные сокращения в виде подергиваний отдельных мышц рук и ног, лица и глаз) судороги. Также появляются оперкулярные пароксизмы в виде гримас, спазма взгляда, приступов немотивированного сосания, жевания и высовывания языка, плавающие глазные яблоки. Возможны приступы цианоза с апноэ, редкий пульс, усиленное слюнотечение и внезапная бледность.
Гипертензийно-гидроцефальный синдром
Ребенок запрокидывает голову, роднички выбухают, черепные швы расходятся, увеличивается окружность головы, постоянная судорожная готовность, выпадение функций черепных нервов (отмечается косоглазие и нистагм, сглаженность носогубных складок и прочее).
Синдром вегето-висцеральных нарушений
Характерна рвота и постоянные срыгивания, расстройства моторной функции кишечника (запоры и диареи), мраморность кожи (спазм кровеносных сосудов), брадикардия и редкое дыхание.
Синдром двигательных расстройств
Характерны остаточные неврологические нарушения (парезы и параличи, дистония мышц).
- Субарахноидальное кровоизлияние
- Внутрижелудочковые кровоизлияния и кровоизлияния вокруг желудочков.
Возможные инфекционные осложнения (вследствие ослабленного иммунитета после перенесенной полиорганной недостаточности):
- развитие пневмонии;
- поражение твердой мозговой оболочки (менингит);
- развитие сепсиса;
- инфекционное поражение кишечника (некротический колит).
Асфиксия плода и новорожденного
Асфиксия плода (синоним внутриутробная ас фиксия) — патологическое состояние, возникающее в ответ на ограничение поступления кислорода и проявляющееся нарушением ритма сердечных тонов плода. Асфиксия новорожденного — патологическое состояние новорожденного, при котором в течение первой минуты после рождения при наличии сердечной деятельности дыхание не появляется или выражено в отдельных, нерегулярных дыхательных движениях.
Под термином «асфиксия» подразумевают обычно удушение. Асфиксия плода и новорожденного — понятие условное; под ним подразумевается комплекс биохимических, гемодинамических и клинических изменений в организме плода и новорожденного, происходящих под влиянием кислородной недостаточности и последующего ацидоза.
Внутриутробно плод не имеет внешнего (легочного) дыхания. Дыхание тканей и клеток его организма осуществляется исключительно за счет притекающей к ним через плаценту оксигенизированной крови.
Асфиксия плода отличается от асфиксии новорожденного не только временем наступления, но и патогенетически: в основе первой лежат расстройства кровообращения, в основе второй — расстройства дыхания.
Плод, имевший признаки внутриутробной асфиксии, не всегда рождается с наличием асфиксии. По данным М. М. Шашина, из 9152 родившихся детей признаки внутриутробной асфиксии наблюдались у 1000 (10,9%) и из них 598 (59,8%) родились без явлений асфиксии.
Из общего числа родившихся, по статистике различных авторов, асфиксия наблюдается у 4—6% новорожденных. По данным Л. С. Персианинова (1961), из 36 533 новорожденных 1927 (5,3%) родились в асфиксии.
Этиология и патогенез
Многочисленные патогенные факторы во время беременности и родов, приводящие к нарушению маточно-плацентарного кровообращения или системного кровообращения плода, нарушают газообмен у плода. Это в свою очередь приводит к кислородному голоданию и нарушению кислотно-щелочного равновесия с нарастанием метаболического ацидоза. Выраженной асфиксии предшествует фаза раздражения дыхательного центра, вызванная недостатком кислорода и избытком углекислого газа и крови плода. В результате этого появляются истинные дыхательные движения, приводящие к аспирации околоплодных вод, слизи, крови и мекония из родовых путей, что усиливает асфиксию.
В крови плода накапливаются продукты неполного окисления, избыток которых нарушает ферментативные и другие биохимические процессы в клетках организма плода, вызывая резкое угнетение их функций. Возникает тканевая гипоксия, клетки организма теряют способность использовать кислород. Нарушения электролитного равновесия сопровождаются развитием гиперкалиемии, которая в сочетании с гипоксией и ацидозом, по-видимому, оказывает неблагоприятное влияние на функцию миокарда. Развивается брадикардия. Кислородное голодание и особенно нарастающий ацидоз вызывают характерное расстройство кровообращения: расширение сосудов и переполнение их кровью, венозный застой, местами стаз и кровоизлияния в различные органы и области тела.
Под влиянием ацидоза увеличивается проницаемость сосудистых стенок, развивается отек головного мозга и расстройство кровообращения в нем. Тканевая гипоксия, возникшая при патологическом ацидозе, сопровождается поражением мозга, резко нарушая функции организма. На характере и выраженности гемодинамических нарушений при асфиксии и в последующие дни после ее ликвидации может сказаться недостаточность функции коры надпочечников, развивающаяся, по-видимому, в результате тяжелой асфиксии с нарастающим ацидозом.
Патогенез.
Независимо от причин кислородной недостаточности в организме новорожденного происходит перестройка обменных процессов, гемодинамики и микроциркуляции. Степень выраженности их зависит от интенсивности и длительности гипоксии.
Развивается метаболический или респираторно-метаболический ацидоз, сопровождающийся гипогликемией, азотемией и гиперкалиемией, сменяющейся дефицитом калия. Дисбаланс электролитов и метаболический ацидоз приводят к клеточной гипергидратации.
При острой гипоксии возрастает объем циркулирующей крови в основном за счет увеличения объема циркулирующих эритроцитов. А. н., развившаяся на фоне хронической гипоксии плода, сопровождается гиповолемией. Происходит сгущение крови, увеличивается ее вязкость, повышается агрегационная способность эритроцитов и тромбоцитов. В головном мозге, сердце, почках, надпочечниках и печени новорожденных в результате микроциркуляторных расстройств возникают отек, кровоизлияния и участки ишемии, развивается тканевая гипоксия. Нарушаются центральная и периферическая гемодинамика, что проявляется снижением ударного и минутного объема сердца и падением АД. Расстройства метаболизма, гемодинамики и микроциркуляции нарушают мочевыделительную функцию почек.