Увеличение селезенки: причины и лечение
Содержание:
Симптоматика
Есть ряд признаков, на которые не стоит закрывать глаза. Поэтому обратиться к врачу нужно при:
- Постоянных болевых ощущениях или покалываниях под левым ребром при вдохе. При этом боль может отдавать в плечо, левую руку или нижнюю часть живота.
- Появлении язвочек на кожных покровах, при их побледнении или пожелтении. Как правило, поражаются внутренние части щек, стопы и язык.
- Быстрой утомляемости.
- Появлении гематом, легких ушибов и синяков даже при несильном нажатии на ту или иную часть тела.
- Образовании мелких кровотечений без каких-либо причин для их появления.
- Чрезмерной потливости.
- Пониженном давлении и уровне гемоглобина.
- Появлении очень неприятного запаха изо рта.
- Тошноте и рвоте.
- Повышенной температуре тела.
- Постоянном дискомфорте в области желудка и кишечника. Пациенты жалуются на вздутие живота и ощущение «переполненности». Чтобы насытиться, человеку требуется намного меньше пищи.
- Повышенной потливости, особенно в ночное время.
Рассматривая причины и симптомы увеличения селезенки, очень сложно соотнести данные признаки именно с развитием спленомегалии. Изменение, даже незначительное, этого органа может свидетельствовать о десятках недугов, определить которые сможет только специалист.
Стоит учитывать, что недуг может развиться на фоне часто повторяющихся вирусных, грибковых и других заболеваний. Поэтому, говоря про причины увеличения селезенки у взрослых, нужно учитывать, что при ослаблении иммунитета есть большой риск заполучить это неприятное заболевание
Поэтому важно придерживаться здорового образа жизни. Тем, у кого защитные функции ослаблены, не лишним будет пройти курс приема иммуномодуляторов
О том, что селезенка увеличена, многие больные долго не догадываются: симптоматика заболевания неоднозначна, и каких-либо признаков может не наблюдаться. В зависимости от формы спленомегалии можно выделить некоторые признаки болезни:
- Воспалительная форма характеризуется болью в левой части брюшины, высокой температурой, ощущением тяжести в желудке (даже при незначительном количестве съеденной пищи), интоксикацией и тошнотой (редко рвотой). У больного появляются синяки под глазами, снижается масса тела, кожные покровы бледнеют.
- Невоспалительная форма проявляется редкими болями в левом боку, температура остается нормальной (максимум повышается до 38 градусов). Так как признаки невоспалительной формы спленомегалии схожи с симптомами обычной простуды, то больные часто за квалифицированной помощью не обращаются, и заболевание принимает более тяжелые формы.

Клинические симптомы увеличения селезенки чаще всего наблюдаются, когда орган значительно превышает максимально допустимые размеры. Прочими типичными проявлениями спленомегалии у взрослых являются:
- запор;
- изжога;
- боль в левом подреберье, которая может отдавать в плечо.
Основными симптомами спленомегалии – увеличения селезенки – есть такое проявление, как боли в левом подреберье, как острые режущие, так и ноющие, периодически усиливающиеся и стихающие. При значительном увеличении, может оказываться давление на желудок, тем самым у пациента наблюдается снижение или полное отсутствие аппетита, изжога.
Симптомами увеличения селезенки, так же могут быть чрезмерная утомляемость, обильное потоотделение, лихорадка, повышенная температура тела. Касательно повышения температуры, стоит понимать, что ее повышения напрямую зависит от степени заболевания. На начальных стадиях болезней печени температура может повышаться до отметки 37 – 37,4 градуса Цельсия.
Стоит отметить тот факт что селезенка, сама по себе редко «болеет в одиночестве», то есть, на селезенку оказывают негативное влияние другие неправильно работающие внутренние органы, вследствие чего, симптомами спленомегалии, могут быть симптомы связанные, например, с заболеванием поджелудочной железы, печени и другие.
Прогноз и профилактика
Курс болезни и прогноз спленомегалии сильно зависят от основного заболевания. Без лечения причины селезенка может разорваться. В зависимости от тяжести разрыва может потребоваться хирургическое вмешательство. Если кровотечение невозможно остановить, необходимо немедленно полностью удалить селезенку.
Важной частью профилактической терапии являются регулярные визиты к врачу и плановые обследования. Врач использует те же процедуры, что и во время диагностики болезни: как лабораторные тесты, так и методы визуализации
При подозрении на другие заболевания могут потребоваться дополнительные обследования.
С помощью микроскопических анализов крови врач может проверить, меняется ли количество и форма клеток крови с течением времени. Результаты анализа крови могут быть использованы для того, чтобы сделать выводы о ходе заболевания и успехе лечения. При необходимости терапия может быть изменена.
Временные интервалы, в которых проводятся анализы крови, зависят от формы и индивидуального течения заболевания. В начале терапии рекомендуется ежемесячно проводить лабораторные исследования. После того как заболевание достигнет стабильной фазы, обычно необходимо проводить обследования ежеквартально или раз в полгода.
Если в анализе крови наблюдаются колебания уровня различных клеток, это не повод для беспокойства. Такие различия часто не являются признаком рецидива увеличения селезенки или других расстройств.
Признаки и формы спленомегалии у человека
Спленомегалия, как было отмечено выше, является не болезнью, а возможным симптомом патологии. Основные причины спленомегалии – это инфекции, аутоиммунные состояния, заболевания крови и органов кроветворения, нарушения кровообращения, обмена веществ, абсцессы, инфаркты органа и новообразования в нем.
Инфекции, приводящие к увеличению селезенки, могут быть вызваны возбудителями различной природы:
Инфекции
Причиной спленомегалии может стать бактериальная инфекция, протекающие в острой или хронической форме. Увеличение селезенки наблюдается при таких острых состояниях:
- сепсис;
- милиарный туберкулез;
- заболевания из группы тифо-паратифозных, возбудителями которых являются микроорганизмы Salmonella.
Кроме того, спленомегалия отмечается при хроническом течении сифилиса, бруцеллеза, туберкулеза селезенки. В последнем случае преимущественное поражение наблюдается только в конкретном органе, тогда как при сифилисе и бруцеллезе страдают и иные структуры.
Вирусы
Говоря о вирусных инфекциях, приводящих к увеличению селезенки, следует упомянуть корь, гепатит, краснуху и инфекционный мононуклеоз. При кори и краснухе тело покрывает сыпь, патологические изменения наблюдаются дополнительно в лимфоузлах.
Вирусы гепатита поражают преимущественно печень, селезенка страдает вторично. Она, являясь иммунным органом, обеспечивает усиленную борьбу с возбудителем и увеличивается при гепатите в хронической форме.
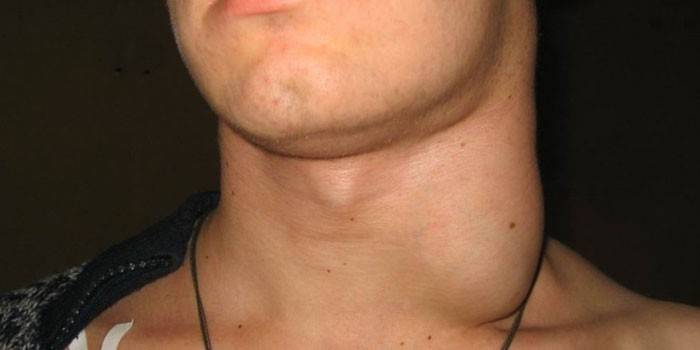
Развитие инфекционного мононуклеоза, вызываемого вирусом Эпштейна-Барр, связано с поражением не только селезенки, но и печени, лимфоузлов на шее.
Простейшие
Протозойные инфекции наиболее распространены в тропических странах. Чаще всего спленомегалию вызывают малярия и лейшманиоз. В первом случае патологические процессы затрагивают не только селезенку, но и прочие органы.
При лейшманиозе страдает также печень, возможно тяжелое поражение кожи. Еще одним протозойным заболеванием, распространенным не только в южных широтах, является токсоплазмоз — при этой патологии страдает нервная система. Часто токсоплазмоз протекает бессимптомно.
Спленомегалия регистрируется при острой форме инфекции.
Паразиты и грибки
Наиболее опасные, с точки зрения поражения селезенки, паразиты (гельминтозы) – это эхинококкоз и шистосомоз. Из грибковых заболеваний, являющихся причинами спленомегалии, стоит отметить гистоплазмоз (он сопровождается дополнительным поражением легких) и бластомикоз (страдает также кожа).
Инфекции, глистные инвазии, а также абсцессы и участки инфаркта в органе вызывают воспалительное увеличение селезенки. В таком случае признаки спленомегалии следующие:
- высокая температура тела (39-40˚С, иногда вплоть до 42˚С при тифе, малярии, лейшманиозе, гистоплазмозе, бластомикозе, эхинококкозе);
- рвота, тошнота;
- иногда диарея;
- боль в левом подреберье;
- болезненная пальпация селезенки.
Впрочем, помимо воспалительного, увеличение селезенки может быть и невоспалительным. Для него характерна такая клиническая картина:
- нормальные показатели температуры тела или незначительное ее повышение (не выше 37,5˚С);
- невыраженная, слабая боль при пальпации селезенки;
- тянущие дискомфортные ощущения в левом подреберье;
- быстрое наступление насыщения во время еды, поскольку селезенка сдавливает желудок.
Невоспалительная спленомегалия наблюдается при разных видах анемии, нарушениях обмена веществ врожденного или приобретенного характера, портальной гипертензии, циррозе Пика (захватывающем, помимо печени, сердце и легкие), лейкозах, лимфомах, миелофиброзе и аутоиммунных процессах (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
Поскольку клиническая картина при невоспалительной спленомегалии неспецифична и достаточно смазана, для выявления патологии-причины требуется полная комплексная диагностика, включающая как лабораторные, так и инструментальные методы исследования.
Сердечно-сосудистые заболевания
К болезням сердца и сосудов, вызывающим спленомегалию, относятся:
- сердечная недостаточность;
- инфекционный эндокардит.
Сердечная недостаточность
Сердечная недостаточность (СН) — это состояние, вызванное ослаблением насосной функции сердечной мышцы. При этом кровь начинает застаиваться во внутренних органах, нарушается их функция, развивается их полнокровие.
Увеличение внутренних органов происходит при длительном течении сердечной недостаточности.
Сердечная недостаточность — это конечная стадия различных заболеваний сердца, таких как:
- артериальная гипертензия;
- пороки сердца;
- ишемическая болезнь сердца;
- инфаркт миокарда;
- кардиомиопатия.
Симптомы:
- общая слабость;
- одышка;
- отеки ног;
- умеренное увеличение печени и селезенки;
- набухание шейных вен;
- снижение температуры конечностей.
Основным диагностическим методом является эхокардиография (УЗИ сердца), позволяющая оценить сократительную функцию сердечной мышцы.
Лечение включает применение следующих препаратов:
- ингибиторы АПФ — периндоприл (Престариум), рамиприл (Хартил);
- бета-блокаторы — бисопролол (Конкор), метопролол (Эгилок);
- диуретики — спиронолактон (Верошпирон).
Инфекционный эндокардит
Инфекционный эндокардит — тяжелое заболевание, поражающее клапаны сердца. Основной причиной являются бактерии (стрептококки, стафилококки, энтерококки).
Факторы, которые могут привести к инфекционному эндокардиту:
- внутривенное введение лекарств или наркотиков без предварительной дезинфекции кожи;
- стоматологические операции — удаление зуба
- наличие протезированного клапана;
- врожденный порок сердца;
- сахарный диабет;
- ВИЧ-инфекция;
- пожилой возраст.
При проникновении в кровь бактерии прикрепляются к клапанам и размножаются, вызывая нагноение и тромбообразование. При этом может произойти полное разрушение клапанов с развитием острой сердечной недостаточности.
Симптомы
- лихорадка — от субфебрильной до очень высоких цифр;
- озноб, потеря аппетита;
- диарея;
- снижение веса;
- боли в суставах;
- мелкие линейные кровоизлияния у оснований ногтей;
- симптом Лукина- Либмана — мелкие кровоизлияния на конъюнктиве и слизистой рта;
- пятна Дженуэя — геморрагические пятна на ладонях и стопах;
- «барабанные палочки» — утолщение фаланг пальцев и ногтей на руках;
- увеличение селезенки.
Диагностика включает:
- УЗИ сердца;
- бактериальный посев крови.
Основу лечения составляет длительная антибактериальная терапия:
- амоксициллин + гентамицин;
- оксациллин + неомицин;
- ванкомицин (Эдицин);
- линезолид (Зивокс).
Тромбоз селезеночной вены
Тромбоз селезеночной вены — это закупорка вены селезенки образовавшимся тромбом. Основными причинами тромбообразования являются панкреатит, опухоли поджелудочной железы и тромбофилии.
Симптомы:
- сильная боль в левом подреберье;
- увеличение селезенки;
- уменьшение уровня тромбоцитов в крови;
- кровотечения — чаще всего из желудка и пищевода.
Диагностируется тромбоз селезеночной вены с помощью дуплексного ультразвукового сканирования.
Основным лечением является хирургическое удаление селезенки — спленэктомия.
Лечение увеличенной селезенки

После проведения диагностики и установления причины увеличенной селезенки, врач определит индивидуальный подход в лечении. Лечение заключается в устранении основного заболевания, которые привело к спленомегалии. В зависимости от сопутствующей болезни и тяжести состояния органа может быть назначена операция по удалению селезенки. После это нужно будет строго соблюдать режим и другие назначения доктора.
При умеренной боли в селезенке, которая была вызвана лимфомой или инфекционными заболеваниями можно использовать антибиотики, анестетические и противовоспалительные препараты, химиотерапию. Если боль паренхиматозного органа может устраняться препаратами, то их следует принимать на протяжении курса лечения основной болезни. Для пациентов, у которых ранее уже была удалена селезенка, врачи настоятельно рекомендуют провести вакцинацию против бактерий, вызвавших данную патологию.
Симптоматика и диагностика
Магнитно-резонансная томография (МРТ) – позволяет определить точные размеры селезенки при спленомегалии у детей
Как уже упоминалось, обнаружить детскую спленомегалию при пальпации и перкуссии (простукивании пальцами) брюшной полости удается не всегда. При аускультации (выслушивании фонендоскопом) можно уловить характерный звук трения увеличенной селезенки о ребра. Иногда фиксируется небольшое выпячивание под ребрами с левой стороны, а также незначительное увеличение размеров печени.
Болевые ощущения в брюшной полости при спленомегалии возникают в области левого подреберья, однако на ранних стадиях развития патологии их может вовсе не быть.
Среди других внешних симптомов можно отметить:
- бледность (слабую синюшность) кожи ребенка;
- периодически возникающую тошноту, заканчивающуюся приступами рвоты;
- явления дисбактериоза – чаще диарея, реже запоры, метеоризм;
- незначительную, но устойчивую гипертермию (повышение температуры тела) – до 37 – 37,3 градусов;
- повышенную потливость, особенно во время ночного сна;
- слабость, вялость, быструю утомляемость ребенка;
- изжогу, снижение аппетита и потерю веса.
Эти симптомы появляются при значительном увеличении селезенки как следствие сдавливания ею соседних органов. Однако подобная симптоматика характерна не только для спленомегалии, но и для довольно большого количества других недугов. Поэтому с точностью диагностировать патологию, а тем более разобраться в ее причинах без специального обследования невозможно.
До трехлетнего возраста еще удается наощупь определить размеры, плотность и характер структуры органа. Если после такого осмотра врач говорит, что у ребенка увеличена селезенка, родителям не стоит впадать в панику: пока органы брюшной полости не сформировались окончательно, умеренная спленомегалия является частью нормы.
У новорожденного размер селезенки может превышать средний показатель на 30%, к шести месяцам эта цифра уменьшается до 15%, а к трем годам достигает уровня в 3%. При сохранении симптома в более позднем возрасте для постановки точного диагноза ребенок должен пройти тщательное обследование. Оно поможет не только выявить параметры патологического увеличения селезенки, но и определить его причины.
Обращаться с этой проблемой следует прежде всего к детскому врачу, а уже он, исходя из результатов осмотра и предполагаемых причин симптоматики, дает направление к узкопрофильным специалистам. Травмы селезенки диагностирует хирург; при подозрении на инфекционную этиологию нужен инфекционист соответствующего профиля; проблемы с кровью входят в компетенцию гематолога; при слабости защитной системы организма помочь может иммунолог. Также консультантами при спленомегалии могут стать онколог, ревматолог, эндокринолог и другие врачи.
Анализ крови обязателен при подозрении на детскую спленомегалию
В комплекс диагностических методик входит два основных вида обследования – лабораторное и инструментальное. Первое включает:
- Общий анализ крови с максимальной развернутостью и исследованием кровяного мазка под микроскопом.
- Биохимический анализ крови, позволяющий определить количество и соотношение пищеварительных ферментов.
- Общий анализ мочи.
- Копрограмма (анализ кала).
- При подозрении на патологию онкологической природы – иммуноферментный анализ крови на онкомаркеры.
Инструментальная диагностика спленомегалии подразумевает такие процедуры, как:
- рентгенологическое исследование брюшной полости с контрастным веществом;
- абдоминальное (имеющее отношение к органам брюшной полости) ультразвуковое исследование;
- компьютерная томография этих органов с использованием контрастного вещества;
- магнитно-резонансная томография – позволяет определить точные размеры селезенки.
Это поможет подтвердить либо опровергнуть предполагаемую спленомегалию, дифференцировать ее от других заболеваний со сходной симптоматикой, а при ее наличии установить точные причины увеличения органа. От того, каковы эти причины, будет зависеть характер и состав терапевтических мероприятий, направленных на излечение ребенка.
Заболевания селезенки у малышей: увеличение, киста и разрыв
У детишек размеры селезенки полностью зависят от их возраста. В первые дни жизни, если увеличена селезенка у ребенка, это считается нормальным показателем. В дальнейшем орган постепенно растет. Проводя исследование размеров, специалисты всегда проводят сопоставление возраста, роста и веса ребенка и выводят нормы селезенки по узи.
Таблица размеров селезенки у детей в норме выглядит так:
| 1 год | 50 – 65 | 17 – 25 |
| 2 года | 56 – 72 | 24 – 34 |
| 3 года | 61 – 79 | 27 – 37 |
| 4 года | 64 – 84 | 27 – 39 |
| 5 лет | 68 – 88 | 27 – 39 |
| 6 лет | 71 – 91 | 27 – 41 |
| 7 лет | 74 – 96 | 27 – 41 |
| 8 лет | 76 – 100 | 29 – 43 |
| 9 лет | 78 – 102 | 29 – 43 |
| 10 лет | 79 – 103 | 30 – 44 |
| 11 лет | 80 – 108 | 30 – 44 |
| 12 лет | 85 – 113 | 31 – 45 |
| 13 лет | 88 – 118 | 32 – 46 |
| 14 лет | 90 – 120 | 33 – 48 |
| 15 лет | 90 – 120 | 34 – 49 |
| 16 лет | 91 – 121 | 35 – 51 |
Ультразвуковое исследование позволяет определить размеры органа, его структуру и форму.
При помощи пальпации данную часть тела обнаружить не возможно. Возможны обнаружения органа при пальпировании, когда он значительно увеличен. Селезенка обладает способностью к выполнению нескольких функций:
- для борьбы с различными инфекциями – вырабатывает антитела;
- очищает и фильтрует кровь;
- регулирует процессы кроветворения;
- активно участвует в синтезе белков.
Причины, вызывающие увеличение органа
Увеличение внутреннего органа у ребенка специалисты называют спленомегалией. Патологическое увеличение органа не является самостоятельным заболеванием, чаще это признак других более агрессивных болезней. Причины увеличения селезенки у ребенка таковы:
- Острые бактериальные инфекции: сепсис, брюшной тиф.
- Заболевания крови: лейкемия, анемия, лимфогранулематоз.
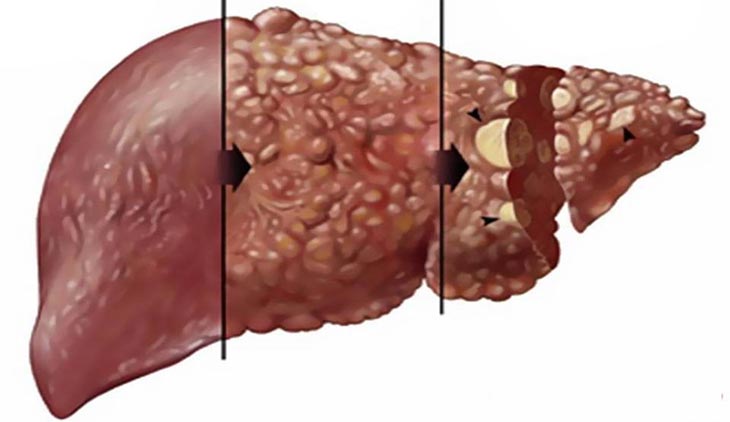
- Болезни печени: цирроз, муковисцидоз.
- Бактериальные инфекции хронической этиологии: бруцеллез, туберкулез, сифилис.
- Заболевания, связанные с нарушением в организме обменных процессов: болезнь Гоше.
- Пороки сердца.
- Саркома.
- Гемангиома, киста.
Специалисты назначают все возможные обследования, в процессе проведения которых и находятся истинные причины увеличения селезенки у детей.
Признаки, указывающие на увеличение органа
Характерными признаками увеличения являются:
- боль под ребром слева;
- бледность кожных покровов;
- чувство тяжести и переполнения желудка;
- вялость и повышенная утомляемость;
- повышенное потоотделение;
- повышение температуры.
Увеличенная «парочка»
В большинстве случаев одновременно происходит увеличение печени, селезенки и лимфатических узлов, поскольку данные органы находятся в непосредственной взаимосвязи.
Увеличена печень и селезенка – это первый признак болезней кроветворных органов и крови. В некоторых случаях данный симптом свидетельствует о наличии инфекционного мононуклеоза.
Гепатолиенальный синдром признак хронического лимфолейкоза на последней стадии.
https://youtube.com/watch?v=GvaLof3aZ9o
Определяют причину одновременного увеличения специалисты при помощи медицинского обследования: биохимия крови, рентгенологические исследования, КТ, сканирование, УЗИ, МРТ.
Данные исследования позволяют досконально обследовать площадь селезенки у детей. Специального лечения увеличенных органов не существует. Причины и лечение между собой тесно связаны.
Ведь, чтобы успешно провести лечение, необходимо правильно диагностировать причины данного состояния.
Киста на органе: что делать, как помочь при разрыве
Киста селезенки у ребенка обычно выявляется совершенно случайно, во время проведения УЗИ. Метод лечения данной патологии зависит от размеров образования. В случае обнаружения кисты малых размеров, за ребенком наблюдают специалисты, контрольное обследование делают 2 – 3 раза в год.
В случае обнаружения кисты большого или среднего размера, воспаленной или при ее разрыве, проводится оперативное вмешательство. При этом киста удаляется, а в некоторых случаях удаляется полностью орган.
Увеличение селезенки у ребенка влечет за собой разрушение клеточек крови. В свою очередь такое состояние может спровоцировать разрыв увеличенного органа. Как определить патологию и что могло послужить причиной? Достаточно серьезное заболевание требует срочной медицинской помощи.
Причины
Слева — селезенка нормального размера, справа — увеличенная.
Увеличение селезенки при инфекционных и токсических процессах
При попадании в организм антигенов из внешней среды или под действием внутренних токсических факторов развивается интенсивный иммунный процесс. Селезенка активно участвует в нем, при этом усиливается ее кровенаполнение и масса содержащихся в ней клеток. Увеличение селезенки характерно для многих воспалительных, некротических процессов в организме. Оно встречается при острых инфекциях (инфекционный мононуклеоз, гепатит, тиф, туляремия, сепсис, инфекционный эндокардит). Спленомегалия характерна для таких хронических инфекций, как саркоидоз, туберкулез, сифилис, малярия. Она встречается при токсоплазмозе, цитомегаловирусной инфекции.
Увеличение селезенки при повышенном распаде клеток крови
В селезенке происходит физиологический процесс разрушения отживших свой срок клеток крови (эритроцитов, тромбоцитов, лейкоцитов). При болезнях крови, сопровождающихся повышенным разрушением этих форменных элементов, происходит закономерное увеличение размеров селезенки. Такой механизм спленомегалии характерен для ряда анемий, сопровождающихся распадом эритроцитов (так называемые гемолитические анемии). К ним относятся врожденный сфероцитоз, аутоиммунная гемолитическая анемия, серповидно-клеточная анемия. Аутоиммунные заболевания с разрушением лейкоцитов (нейтропения) и тромбоцитов (тромбоцитопения) также могут иногда сопровождаться увеличением селезенки. При хроническом гемодиализе развивается нестабильность мембран клеток крови, они легко разрушаются. Поэтому при гемодиализе также возможно развитие спленомегалии.
Застой венозной крови в селезенке
В селезенке хорошо развита венозная сеть. Поэтому при нарушении оттока из нее венозной крови происходит ее увеличение. При скоплении крови в этом органе начинается рост сосудистой ткани, увеличивается количество эритроцитов. Развивается так называемая болезнь Банти. Застой крови в селезенке может возникнуть при разных процессах, приводящих к повышению давления в системе воротной, селезеночной, печеночной вен. Эти крупные вены могут сдавливаться, например, опухолью брюшной полости. Их просвет может перекрываться тромбом. К повышению венозного давления приводит цирроз печени. Тяжелые случаи сердечной недостаточности с выраженными отеками также сопровождаются застоем крови в селезенке и ее увеличением.
Увеличение селезенки при болезнях крови
В эмбриональном периоде селезенка является кроветворным органом. Поэтому в ней при болезнях крови могут появляться новые очаги кроветворения и метастазы. Иногда возникают первичные опухоли селезенки. Спленомегалией сопровождаются такие серьезные заболевания, как сублейкемический миелоз, хронический миелолейкоз, хронический лимфолейкоз, лимфогранулематоз, лимфобластный лейкоз, миеломная болезнь, истинная полицитемия, эссенциальная тромбоцитемия и др.
Увеличение селезенки смешанного происхождения
Спленомегалия характерна для так называемых болезней накопления, при которых в органах накапливаются различные вещества, что приводит к их увеличению и нарушению функций. К таким заболеваниям относятся амилоидоз, болезнь Гоше, гистиоцитоз Х. К увеличению селезенки могут привести ее кисты (например, паразитарные), нарушение функции щитовидной железы с развитием тиреотоксикоза, разрыв селезенки под капсулой с кровоизлиянием в ее толщу. Спленомегалия может быть одним из признаков системной красной волчанки.
Причины спленомегалии у детей
Острые инфекции (сепсис, брюшной тиф) могут стать причиной детской спленомегалии
Селезенка – легкоуязвимый орган, отзывающийся практически на все патологические процессы, возникающие в организме. При этом специфические заболевания, поражающие эту лимфоидную железу саму по себе, в детском возрасте крайне редки. К ним можно отнести:
- Инфаркт селезенки – в результате закупорки (тромбоза) селезеночной артерии, снабжающей орган кровью, нарушается нормальное питание тканей и развивается их полное или частичное отмирание (некроз).
- Злокачественные или доброкачественные опухоли.
- Возникновение абсцессов (гнойников) на поверхности селезенки.
- Развитие острого воспалительного процесса в ткани органа.
Как правило, спленомегалия у детей является своеобразной содружественной реакцией организма на заболевания других органов и патологии общего характера
Увеличение селезенки вызывается возникающей в этих случаях повышенной нагрузкой на иммунную систему, важной частью которой является этот орган. Ее могут спровоцировать:
- Острые инфекции, имеющие бактериальную этиологию, как распространенные, так и такие редкие и тяжелые, как сепсис или брюшной тиф.
- Острые воспалительные процессы в брюшной области независимо от этиологии, в том числе патологии «поджелудки»: исследования показывают, что при спленомегалии у ребенка зачастую увеличена и поджелудочная железа.
- Вялотекущие хронические инфекционные заболевания – туберкулез, малярия, ВИЧ-инфекция.
- Болезни, вызывающие нарушения метаболических процессов (обмена веществ).
- Гематологические нарушения – гемоглобинопатия, анемия.
- Тяжелые сердечно-сосудистые патологии – врожденные пороки сердца.
- Кисты и опухолевые новообразования различной этиологии, развивающиеся в тканях самой селезенки, а также онкопатологии крови (лимфома Ходжкина, лейкемия).
- Травмирование органа при ушибах живота.
- Патологии печени – гепатит, гепатоз, цирроз.
Поводом к развитию спленомегалии могут стать грибковые поражения – гистоплазмоз, бластомикоз; гельминтозы – аскаридоз, эхинококкоз, трихинеллез; аутоиммунные патологии, при которых организм уничтожает собственные клетки, принимая их за чужеродные, – красная волчанка, ревматоидный артрит. Спленомегалия входит и в число симптомов тяжелых форм рахита, которые в наши дни встречаются редко.
Но наиболее частой причиной того, что у ребенка увеличена селезенка, становятся инфекции, которые принято называть детскими, потому что болеют ими чаще всего дети. Это корь, краснуха, свинка, ветрянка и другие инфекционные патологии вирусной или бактериальной природы.
Также детскую спленомегалию способен спровоцировать вирус герпеса. Еще одна возможная причина подобной симптоматики у детей – глистные инвазии.
Увеличение селезенки у новорожденных и грудничков обычно связано с билирубиновой желтухой и анемией, причиной которых может стать, в том числе, несовместимость резус-фактора крови у матери и ребенка. Еще один фактор, способствующий младенческой спленомегалии, – недоношенность. В подростковом возрасте умеренная спленомегалия является свидетельством аутоиммунных процессов в организме.
Диагностика источника
Увеличение печени и селезенки (гепатоспленомегалию) опытный врач сможет обнаружить уже по результатам первичного осмотра и пальпации органов. Проводят перкуссию – выстукивание, которая дифференцирует истинное увеличение печени и селезенки от их опущения.
Дифференциальный анализ гепатомегалии и спленомегалии проводят с такими патологиями:
- опухолевидными новообразованиями в толстом кишечнике;
- эмфиземой легкого;
- поддиафрагмальным абсцессом;
- правосторонним и левосторонним плевритом;
- кистой в поджелудочной железе.
В первое посещение врач собирает анамнез и выясняет, как давно возникает неприятная симптоматика (болевой синдром, недомогание и др.), каков ее характер и интенсивность, имеются в анамнезе невоспалительные и воспалительной этиологии патологии печени (селезенки), травмы органов.
Для подтверждения источника увеличения печени и селезенки назначают инструментальную диагностику. Изначально проводят ультразвуковой анализ. Если исследование органов в брюшном отделе неинформативно, требуется проведение магнитно-резонансной и компьютерной томографии.
В тяжелом случае назначают пункционную биопсию. Предварительно вводят обезболивающее вещество, далее делают прокол с помощью тонкой иглы, берут образец биологического материала, который направляют на гистологический анализ.
Может понадобиться ангиография – исследование с применением контрастного вещества, которое вводится в сосуд. Метод диагностики позволяет оценить портальный кровоток. Если есть подозрение на присутствие гематологической патологии, требуется пункция костного мозга и биопсия лимфоузлов.
Проводится и лабораторная диагностика, например, общий и биохимический анализы крови, анализ на уровень печеночных ферментов.