После прививки от гриппа поднялась температура
Содержание:
- Как избежать жара
- Нужно ли прививать детей от гриппа
- Астено-невротический синдром
- Типы вакцин
- Противопоказания
- Зачем нужна вакцинация
- Высокая температура после прививки, как повод для беспокойства
- Прививки, вызывающие повышение температуры
- Реакция на прививку от гриппа: побочные эффекты и осложнения после вакцинации
- Почему повышается температура после прививки
- Когда встречается температура у ребенка после прививки? Что при этом делать?
- Вакцины против гриппа
- Вывод
Как избежать жара
Избежать повышения температуры после вакцинации можно, если соблюдать несколько рекомендаций:
- За 3 дня до вакцинации начать прием антигистаминных средств (Фенкарола, Зодака и др.), особенно если ранее температура после вакцины уже поднималась. Лекарства на основе Димедрола нельзя давать детям младше 3 лет.
- Начать принимать жаропонижающие средства в день прививки, продолжать терапию в течение 2 дней.
- Избегать чрезмерных физических или эмоциональных нагрузок. Особенно это касается детей, которые не могут усидеть на месте. Родители должны создать в доме спокойную обстановку, отменить все развивающие занятия.
- Регулярно проветривать помещение, чтобы воздух в нем был прохладным (до 22°C) и влажным.
- Отказаться от употребления сладкой, кислой и трудно усваиваемой пищи. Не вносить изменений в привычный рацион.
Соблюдение перечисленных рекомендаций в течение 3 суток поможет организму подготовиться к введению препарата и сконцентрироваться на борьбе с чужеродными антигенами. Результатом станет отсутствие жара и других нежелательных реакций.
Можно ли делать прививку при температуре
Делать прививку при температуре не рекомендуется. Борьба с инфекциями нагружает иммунную систему, поэтому организм не может правильно отреагировать на введение вакцины.
Если ввести препарат при лихорадке, возможно снижение иммунитета и развитие осложнений. Поэтому врачи советуют дождаться полного выздоровления и восстановления организма.
Нужно ли прививать детей от гриппа
Грипп – это вирусное заболевание, которое даёт осложнения. Причём не столько «страшен» острый период болезни, сколько постгриппозные осложнения. Вирус вызывает острое инфекционное поражение, воспаление, существенно ослабляет иммунитет. В результате организм становится уязвим к прочим инфекциям, не способен бороться даже с теми нарушениями, с которыми в здоровом состоянии справляется легко. Иногда осложнения приводят к госпитализации больного, а в особо тяжелых случаях – даже к смерти. Самые частые постгриппозные явления:
- воспаление лёгких – следствие бактериального заражения ослабленного организма;
- многочисленные заболевания ЛОР-органов – отиты (воспаления наружного, среднего или внутреннего уха), синуситы (воспаление придаточных носовых пазух) и другие;
- патологии сердечно-сосудистой системы – миокардит (воспаление сердечной мышцы), вызванная ним сердечная недостаточность и другие;
- поражение серого вещества (энцефалит) и оболочек (менингит) головного мозга;
- при молниеносном развитии болезни возможен летальный исход.
Любая инфекция, в том числе грипп, у ребёнка протекает сложнее и прогрессирует быстрее, чем у взрослого. Его иммунитет ещё несовершенен. Кроме перечисленных, малышам и подросткам в возрасте от 4 до 12 лет характерно особо страшное осложнение под названием синдром Рея («белая печёночная болезнь»). Его признаки проявляются в виде рвоты, потери сознания, комы. Именно поэтому несовершеннолетних нужно прививать от гриппа. Прививка не даёт гарантию, что вирусного заражения можно избежать, но она значительно снижает риск инфицирования. Если все-таки привитый «подхватит» вирус, то организму будет легче справиться с ним, симптомы будут менее интенсивными, а осложнения сведутся к минимуму.
Специалисты советуют прививаться всем людям, это поможет сдерживать волну заражения и снизит активность распространения болезни. Введение вакцин в массы во многих странах приостановило повальное заражение вирусом гриппа. Прививка важна и в 1 год для малыша, и в 10 лет для школьника, и в 40 лет для взрослого. Но особенно рекомендуется прививать следующие категории людей, потому что именно они подвержены самым тяжёлым осложнениям вируса:
- дети дошкольного возраста;
- беременные женщины;
- люди с хроническими заболеваниями;
- пожилые люди от 65 лет.
Если говорить о несовершеннолетних пациентах, то противогриппозная иммунизация в первую очередь показана:
- малышам по достижении 6 месяцев. Примерно в этом возрасте прекращает действовать материнский иммунитет, полученный младенцем ещё внутриутробно. А собственная иммунная система ещё настолько неразвита, что риск подхватить любую инфекцию слишком велик;
- детям, подверженным частым респираторным заболеваниям, с хроническими патологиями дыхательной системы;
- лицам с ослабленным иммунитетом, включая пациентов с ВИЧ-статусом;
- больным с хроническими патологиями сердечно-сосудистой, эндокринной и мочевыводящей систем.
Каждый человек должен изучить плюсы и минусы вакцинации против гриппа, чтобы принять важное решение о постановке прививки себе и своему ребёнку
С какого возраста можно делать прививку от гриппа ребёнку
Вакцинация против гриппа проводится для детей старше 6 месяцев. Для защиты ребёнка, которому пока рано прививаться от гриппа, рекомендуется вакцинировать всех членов семьи, чтобы они не принесли инфекцию в дом.
Препараты появляются в поликлиниках обычно с начала октября, и вакцинация продолжается вплоть до января. Иммунитет вырабатывается уже через две недели после введения инъекции. До трёх лет вводится детская доза вакцины – 0,25 мл, после указанного возраста показана целая доза – 0,5 мл. Самая первая прививка от гриппа маленьким детям до 3 лет ставится двукратно, ревакцинация – через месяц после первой. Так поступают из-за того, что самая первая прививка не принимается организмом полностью, и иммунитет вырабатывается лишь частично. Далее ребёнка прививают как взрослых – единожды за год.
Детям инъекцию вводят внутримышечно. Прививку от гриппа можно ставить в один день с другой вакциной (нельзя с БЦЖ).
Астено-невротический синдром
Нередко после гриппа, особенно тяжелой его формы, наблюдается комплекс симптомов, которые объединяют в астено-невротический синдром. При этом пациент будет отмечать:
- слабость;
- апатию;
- нарушение аппетита вплоть до его отсутствия;
- колебания эмоционального фона;
- сердцебиение;
- субфебрилитет в пределах 37,1–37,3°.
Такое состояние может длиться от нескольких дней до пары недель. Оно редко требует специального лечения. Обычно пациентам с астено-невротическим синдромом достаточно следующих мер помощи:
- Полноценного отдыха.
- Нормального, сбалансированного питания.
- Приема витаминов (натуральных в виде овощей и фруктов или витаминных комплексов из аптеки).
Точные причины развития астено-невротического синдрома неизвестны, обычно это комплексное воздействие нескольких факторов. Чаще всего врачи связывают развитие этого состояния с нейротропностью вируса гриппа, его влиянием на центральную нервную систему, а также центр терморегуляции.
Типы вакцин
- Живая вакцина. В качестве антигена представлен ослабленный живой микроорганизм. Сюда входят вакцины от полиомиелита (в виде капелек), паротита, краснухи.
- Инактивированная вакцина. Содержит убитый микроорганизм или его элемент, к примеру, клеточная стенка. К ним относятся вакцины от коклюша, менингококковой инфекции, бешенства.
- Анатоксины. Антиген представлен инактивированным (не приносящим никакого вреда для человеческого тела) токсином, который вырабатывает патоген. Они включены в вакцины от дифтерии и столбняка.
- Биосинтетическая вакцина. Она получена с помощью метода генной инженерии. К примеру, вакцина от гепатита В.
Противопоказания
Вакцины против гриппа легко переносятся. В основе большинства препаратов лежат либо части разрушенных вирусов гриппа А и В, либо их отдельные белки-антигены, способные вызывать иммунный ответ. Так кому же нельзя вводить противогриппозные вакцины? Противопоказания к вакцинации могут быть абсолютными (постоянными), временными (относительными), а также возрастными.
Абсолютные противопоказания
Среди тех, кому нельзя ставить прививку против гриппа:
- люди с аллергией на яичный белок (при производстве многих противогриппозных вакцин используют куриные эмбрионы);
- люди с выраженнымиреакциями и поствакцинальными осложнениями после введения предыдущих доз вакцины. Это достаточно редкое явление, однако при наличии негативных реакций на первую дозу вакцины в дальнейшем этот препарат использовать не рекомендуют.
Сильной реакцией на введение вакцины считается температура выше 40℃, а также отек или покраснение (гиперемия) в месте инъекции больше 8 см в диаметре. А поствакцинальные осложнения — это, например, сильнейшая аллергическая реакция (анафилактический шок).
Временные причины для отвода
Временные (относительные) противопоказания — это обострения хронических заболеваний или наличие каких-либо острых инфекций. Так как при вакцинации в организм человека вводят вирусные антигены, воздействующие на иммунную систему, врачи не допускают в прививочный кабинет людей, чей иммунитет уже сражается с другим патогеном.
Как только человек выздоравливает или у него проходит обострение хронического заболевания, можно вводить вакцину (как минимум, через 2–4 недели после выздоровления). Если у больного была нетяжелая форма ОРВИ или острого кишечного заболевания, в прививочный кабинет отправляют сразу после стабилизации температуры.
Временно противопоказаны прививки также детям до шести месяцев и беременным женщинам в первом триместре. Дети после шести месяцев и беременные во втором и третьем триместрах должны прививаться обязательно. Они входят в группу риска, так как подвержены наиболее тяжелому протеканию инфекции. Дети уязвимы перед вирусом гриппа даже больше, чем взрослые. У взрослого в отличие от ребенка может сработать антигенный импринтинг: если человек уже болел вирусом гриппа, его организм может использовать уже имеющуюся иммунную память в ответ на атаку вируса и активировать защиту.
Важно! В случае с живой вакциной против гриппа беременность является абсолютным противопоказанием к проведению вакцинации, независимо от срока. ВОЗ также не рекомендует вводить беременным живые противогриппозные вакцины
Лучшим решением будет инактивированная вакцина или сплит-вакцина. Они не содержат мертиолят (соединение на основе ртути, используемое как консервант в некоторых вакцинах) и подтвердили свою безопасность.
Возрастные ограничения
Младенцев вакцинируют против гриппа, начиная с возраста 6 месяцев, так как иммунитет матери действует примерно до полугода с рождения малыша. Пока организм ребенка защищен материнскими антителами, эффект вводимой вакцины значительно ниже, вводить ее не рекомендуется.
Факт!
Детям от 6 месяцев и до 2 лет (до 9 лет в случае введения им вакцины впервые) рекомендованы 2 дозы противогриппозной вакцины с интервалом 4 недели, так как вторая доза увеличивает для них эффективность иммунизации.
Предела верхней возрастной границы для вакцинации против гриппа не существует. Исключения составляют случаи, когда производитель вакцины в инструкции указывает предельный возраст. В любом случае, перед вакцинацией следует проконсультироваться с лечащим врачом.
Важно! Существует также список ложных причин отводов от прививок. К ним относят: астму, дисбактериоз, состояние анемии, поствакцинальные осложнения в семье и другие. Позиция Минздрава России в этом отношении достаточно жесткая: следование таким противопоказаниям свидетельствует о некомпетентности врача
Зачем нужна вакцинация
Иммунизация — это здоровый выбор, который спасает жизни.
Вакцины спасли жизнь большее количество младенцев и детей, чем любое другое врачебное вмешательство за последние полвека. Когда вы иммунизируете своего ребёнка, вы ограждаете его от болезней и таких потенциальных опасностей, как менингит, пневмония, паралич, глухота, судороги, повреждение головного мозга или даже смерть.
Для лучшей защиты специалисты советуют соблюдать общий график и своевременно получать все прививки. Отсрочка или увеличенный интервал между вакцинами не рекомендуется и может быть рискованным.
Причины, по которым лучше следовать плану регулярной иммунизации:
- общее расписание (календарь) является безопасным и очень хорошо работает;
- есть гарантия, что ребёнок будет защищён по максимуму;
- риск побочных эффектов одинаковый, будь то одна вакцина или четыре;
- вы уменьшите количество посещений и время, потраченное на получение прививок, если они все будут идти по плану.
Высокая температура после прививки, как повод для беспокойства
Медицинская статистика гласит, что картина, обрисованная выше, наблюдается у 40 процентов людей после вакцинации. В остальных же случаях температурный график развивается с существенными отличиями и часто сопровождается сторонними побочными эффектами. Такая реакция на введение вакцины – повод обратиться к врачу, особенно, если речь идет о ребенке. Рассмотрим наиболее часто встречающиеся ситуации, которые свидетельствуют о некорректной реакции организма на прививку:
- высокая температура тела после прививки не возвращается к норме после приема жаропонижающих препаратов;
- кожа стала синеватой или желтоватой, или же на ней появилось высыпание;
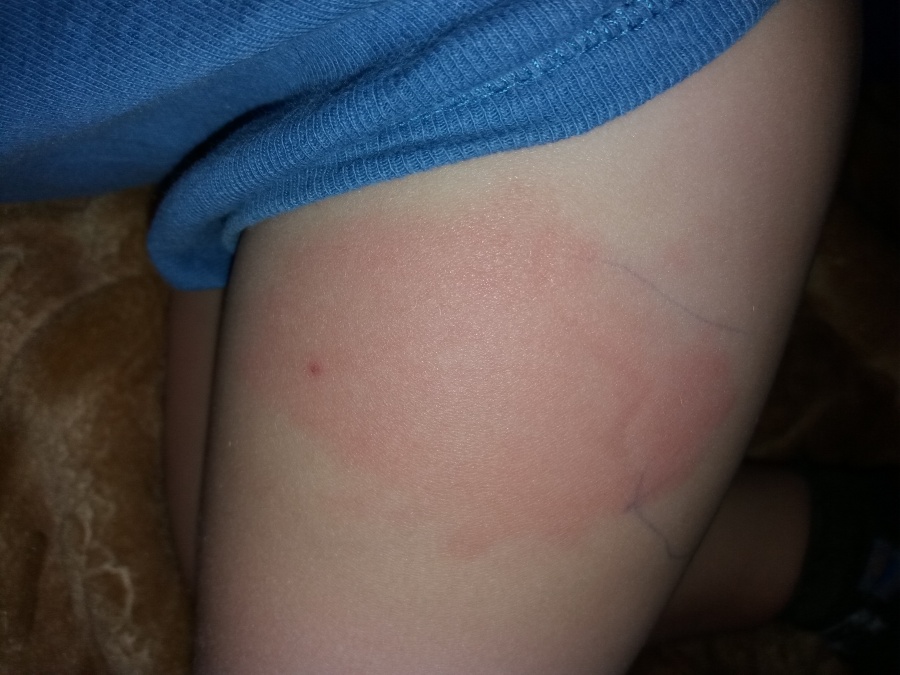
- место прививки выглядит неестественно: появилось уплотнение, покраснение, ощущается теплота места или зуд;
- после прививки появились головная боль, общая слабость.
Вкупе с повышенной температурой любой из этих симптомов – повод для немедленной консультации врача. В таких случаях весьма вероятен сценарий, при котором иммунитет организма ослаблен и у него нет возможности справиться с прививкой. Это проявление – практически всегда приведет к заболеванию гриппом, требующем немедленного лечения. Сил иммунной системы для защиты у человека практически нет.
Прививки, вызывающие повышение температуры
Превенар. Вакцина предназначена для выработки иммунитета против пневмонии. Вакцинация проводится малышам в возрасте от 2 месяцев до 5 лет по установленной схеме с последующей ревакцинацией.
Переносится Превенар легко большинством детей. Введение препарата может вызвать повышение температуры, обычно незначительное и непродолжительное, а также появление небольшой гиперемии в месте укола.
Гепатит В. Первая вакцинация проводится сразу после рождения малыша, после чего у некоторых детей наблюдается естественное повышение температуры и небольшая слабость, а также временное уплотнение тканей в месте введения препарата. Но поскольку вакцина обладает низким уровнем реактогенности, появление последствий после ее введения наблюдается очень редко.
БЦЖ (вакцина против туберкулеза). Первое введение осуществляется еще в роддоме через несколько дней после появления младенца на свет. В большинстве случаев после прививки наблюдается изменение показателей температуры, сохраняющееся несколько часов.
АКДС. Комплексный препарат, предназначенный для выработки иммунитета против коклюша, дифтерии и столбняка. Повышение температуры у ребенка после введения этой вакцины является абсолютно нормальным, но сколько продержится это состояние точно сказать нельзя — все зависит от особенностей малыша.
У некоторых детей реакция исчезает через сутки, у других может сохраняться до 5 дней. Часто педиатры рекомендуют мамам после проведения этой прививки сразу дать малышу половинную дозу жаропонижающего средства, чтобы избежать появления сильного жара, что во многих случаях является оправданной мерой.
Вакцина против паротита. После этой прививки изменения температуры наблюдаются редко. Нормальной реакцией считается появление небольшого уплотнения временного характера и увеличение околоушных желез.
Иногда могут появиться слабые и кратковременные боли в животе. Если после введения вакцины у ребенка наблюдается сильный жар или нарушения в работе системы пищеварения, необходимо сразу обращаться к врачу.
Прививка от кори. Вакцинация проводится всего один раз в годовалом возрасте. Повышение температуры обычно наблюдается у ослабленных детей примерно через 2 недели после введения препарата, сопровождаясь обычными симптомами простуды или гриппа: общая слабость, недомогание, насморк, кашель, иногда может появиться незначительная сыпь, но любые проявления должны пройти самостоятельно в течение 3 дней. У детей с крепкой иммунной системой реакции обычно не наблюдается.
Вакцина от гриппа. Введение препарата может вызвать появление заболевания в легкой форме, с основными симптомами простуды или гриппа, недомоганием, сонливостью, слабостью, высокой температурой. Такое состояние может продлиться до 2-х недель и потребовать обычного лечения заболевания. Реакция наблюдается не у всех детей, а в основном лишь у тех, чей иммунитет сильно ослаблен.
Краснуха. Введение вакцины обычно не вызывает никаких реакций, кроме слабой и кратковременной гиперемии в месте укола. Незначительное повышение температуры может наблюдаться только у ослабленных детей.
Реакция на прививку от гриппа: побочные эффекты и осложнения после вакцинации
Профилактическая прививка от гриппа дает побочные эффекты, но нечасто. Они возникают далеко не у всех и зависят от качества вакцины.
Зачем прививаться от гриппа
В период эпидемий большинство людей предпочитает обезопасить себя от гриппа, который часто протекает с большим количеством осложнений.
Новые формы заболевания вызывают серьезную симптоматику, которая в редких случаях даже заканчивается летальным исходом. С каждым годом вирус гриппа претерпевает трансформацию. Инфекция приобретает все новые формы, которые протекают тяжелее, чем предшествующие. Помимо повышенной температуры, нередко наблюдаются тошнота и неукротимая рвота.
Каждый организм индивидуален. К сожалению, не у всех период после вакцинации проходит гладко. Нередко возникают патологические реакции на прививку от гриппа. Насколько они опасны и какие проявления встречаются чаще всего, будет рассказано далее.
Побочные эффекты от прививки
Побочные эффекты после прививки от гриппа могут отсутствовать. У большинства людей не бывает каких-либо опасных последствий. Чаще всего период после вакцинации сопровождается небольшим дискомфортом в месте введения препарата. Реакция на прививку от гриппа характеризуется легкой степенью недомогания, головной болью и общим плохим самочувствием.
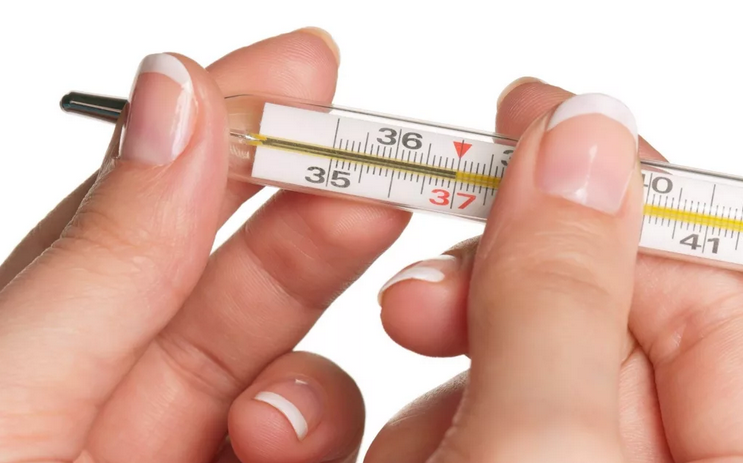
В первые дни после проведения вакцинации может подниматься температура. Как правило, у человека с нормальной иммунной системой она не превышает допустимых значений. Но при повышенной чувствительности она может подниматься до 38-39 °C.
От прививки может оставаться характерный след, который в крайне редких случаях преобразуется в инфильтрат. Такая реакция в месте, куда вводилась вакцина, неопасна и проходит в течение нескольких дней.
Опасность заключается в неадекватной реакции организма на прививку. При этом может возникать ломота в суставах, слабость в мышцах, головокружение. Некоторые люди и вовсе теряют работоспособность. В очень редких случаях появляется сильный зуд в месте укола. Этот симптом, как правило, проходит спустя пару дней.
Частота побочных эффектов увеличивается при неправильном введении вакцины, а также несоблюдении необходимых условий хранения препарата.
Осложнения могут возникать у людей, имеющих противопоказания к проведению процедуры. К последним относятся:
- постпростудный период;
- непереносимость белков;
- аллергия;
- кожные заболевания;
- бронхиальная астма;
- поражения ЦНС.
Осложнения и последствия после прививки
Иногда прививка от гриппа имеет последствия, которые весьма неприятны. Если случилось столкнуться с осложнениями, то придется их устранять. Последствия могут быть разными и отличаются по степени тяжести. Довольно часто возникает невралгия, которая проявляется болезненными ощущениями. Нередко к этому проявлению присоединяются онемение, покалывание и судороги в конечностях.
Осложнения после прививки от гриппа могут быть следующими:
- незначительное снижение количества тромбоцитов, при котором ухудшается свертывающая способность крови;
- увеличение лимфатических узлов;
- поражения неврологического характера.
В редких случаях может случиться кратковременный обморок. Самым нечастым последствием является острая аллергическая реакция, которая сопровождается одышкой, скачком артериального давления и резким выбросом гистамина в кровь. В данном случае потребуется незамедлительная медицинская помощь.
В большинстве случаев в первые дни после проведения прививки пропадает аппетит, могут появляться диспепсические расстройства. При значительной головной боли, которая сопровождается повышением артериального давления, следует обратиться к врачу.
Риск развития осложнений возрастает при проведении процедуры в непроверенных медицинских центрах. Там могут не следить за соблюдением норм вакцинации и пренебрегать правилами введения препаратов.
В довольно редких случаях обостряются кожные патологии, увеличивается зуд и возникают другие нежелательные проявления. Если однажды человек с трудом перенес введение вакцины, то повторять процедуру ему ни в коем случае нельзя. При появлении неприятных симптомов после прививки следует не ждать улучшения, а срочно обратиться к врачу.
Почему повышается температура после прививки
Вакцинация представляет собой процесс введения в организм чужеродных агрессивных агентов: ослабленного вируса или бактерии, или же небольшой их части — белкового вещества клетки, полисахарида, токсина, производимого бактерией или другого вещества. В иммунологии все они имеют общее название — антиген. При попадании этой структуры в организм запускается процесс выработки иммунитета, в том числе и антител.
Каждая вакцина характеризуется своей реактогенностью — способностью вызывать осложнения и реакции. Наиболее сильная реакция наблюдается после введения препарата, основанного на ослабленных бактериях и вирусах. Чем больше их количество, тем сильнее реакция. Сильным воздействием на организм характеризуются также вакцины, содержащие цельные клетки убитых бактерий. Препараты, в состав которых входят только фрагменты бактерий и вирусов, их токсины или продукты генной инженерии, дают более слабую реакцию.
Механизм развития гипертермии
При введении вакцины в организм попадает чужеродный микроорганизм. Поскольку инфекционное тело убито или ослаблено, заражения не происходит. Но организм реагирует на их проникновение созданием защитной реакции, сохраняющейся на длительный период. Поэтому появление лихорадки не должно вызывать волнения. Это нормальная реакция, на которую можно не реагировать до установленного момента.
Инородные тела, входящие в состав вакцины, после попадания в организм вызывают ответную иммунную реакцию. Запускаются процессы выработки защитных тел против инфекции. Одновременно вырабатываются вещества, снижающие теплоотдачу. Организм вызывает повышение температурных показателей, поскольку многие бактерии и вирусы не могут противостоять высоким температурам. Кроме того, антитела в теле человека лучше вырабатываются при гипертермии.
В зависимости от индивидуальных особенностей дети по-разному переносят одну и ту же инфекцию. После введения вакцины температурная реакция зависит от возраста малыша. Чем он младше, тем ниже вероятность появления высокой температуры, или она может проявиться в незначительной степени. Каждая последующая однотипная прививка увеличивает вероятность появления гипертермии.
Подобная реакция возникает по той причине, что при первичном внедрении иммунных тел после реакции организма в нем остается клеточная память. Она вызывает защитную реакцию в случае вторичного инфицирования. После повторной вакцинации реакция появляется быстрее и проявляется сильнее, вероятность появления побочных действий увеличивается.
Температура после прививки от гриппа может появляться в зависимости от типа вакцины, которая была использована. После введения живой вакцины повышенная температура может быть реакцией на нее или же аналогией гриппозного состояния. Наиболее часто это возникает при ослабленном иммунитете. Если для иммунизации использовалась инактивированная вакцина, то гипертермия появляется редко, чаще всего в виде индивидуальной реакции организма. Никакого лечения в этом случае не требуется.
Гипертермия у детей грудного возраста
Появление температуры после прививки у грудничка, как и у детей более старшего возраста, объясняется индивидуальными особенностями организма. При оценке температурного режима необходимо учитывать, что нормальные показатели у малышей в этом возрасте находятся в пределах 37,2°C. Таковы особенности терморегуляции младенцев.
Для измерения температуры у грудничков используют соску во рту. При этом нужно учесть, что общие показатели будут выше на 0,5°C по сравнению с данными, полученными в подмышечной впадине или паховой складке. А также проводят измерение ректально, т. е. посредством введения измерительного прибора в задний проход. В этом случае общее значение увеличится на 1°C.
Нормой считается увеличение температурных показателей у грудного ребенка после разных процедур: купания, массажа, кормления, гимнастики. Чтобы получить достоверные данные о состоянии ребенка, после проведения любых манипуляций нужно подождать не менее 15-20 минут.
Когда встречается температура у ребенка после прививки? Что при этом делать?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подъем температуры (гипертермия) у ребенка не выше 38,5 o С после поставленной прививки представляет собой нормальную реакцию детского организма. Гипертермия обусловлена тем, что иммунная система в ходе процесса обезвреживания прививочного антигена и формирования невосприимчивости к инфекции выделяет специальные пирогенные вещества, которые и приводят к повышению температуры тела. Именно поэтому бытует мнение, что температурная реакция на прививку является гарантией формирования у ребенка отличного иммунитета к инфекции.
В вакцине содержатся антигены микробов, которые могут быть в форме целых, но убитых микроорганизмов, живых и ослабленных, или их частей. Каждый патогенный микроорганизм обладает собственными свойствами, также и ребенок имеет индивидуальные качества. Именно свойствами антигенов вакцины и индивидуальными качествами ребенка обусловлено наличие температурной реакции на прививку. На одни виды прививок может быть более выраженная реакция, а на другие — менее. Также подъем температуры после прививки зависит от чистоты, степени очистки и свойств вакцины. Например, АКДС относится к реактогенным препаратам, поскольку часто вызывает температуру. В то же время существуют вакцины, в которых коклюшный компонент содержится в бесклеточном виде (например, Инфанрикс). Такие вакцины гораздо реже вызывают подъем температуры, по сравнению с обычной АКДС.
Поэтому, если ребенок склонен к развитию температурной реакции на прививку, то при наличии финансовой возможности лучше приобретать очищенные вакцины со сниженной реактогенностью. Такие вакцины не предложат вам в поликлинике, поскольку для прививок детям за счет государственных средств закупается более дешевый вариант. Эти, имеющиеся в поликлиниках более дешевые вакцины, обладают такой же эффективностью, как и более дорогие, но они чаще вызывают подъем температуры.
Гипертермия после прививки – это нормальное состояние ребенка, которое свидетельствует об активном формировании невосприимчивости. Но если температура не поднялась после прививки, то это не повод считать, что иммунитет у ребенка не сформировался. Это – сугубо индивидуальная реакция, которая зависит и от вакцины, и от качеств ребенка.
Иногда гипертермия возникает, если у ребенка в месте введения вакцины сформировался рубец, который нагноился и воспалился. В этом случае необходимо устранить воспаление в месте инъекции, и температура нормализуется самостоятельно.
Вакцины против гриппа
Вакцина против гриппа готовится из актуальных штаммов вирусов A/H1N1/, A/H3N2/ и В, рекомендуемых ежегодно ВОЗ. Прививка от гриппа проводится осенью, предпочтительно до начала повышения заболеваемости.
Вместо ранее выпускавшегося противогриппозного гамма-глобулина применяют иммуноглобулин человека нормальный в удвоенной дозировке.
В настоящее время апробируется прививка от гриппа, которая основана не на гемаглютинине и нейраминидазе, а на матричном протеине 1 и нуклеопротеине вириона, которые не мутируют; в случае успеха отпадет необходимость в ежегодной вакцинации.
Живые вакцины изготавливаются из аттенуированных штаммов вируса (адаптированных к холоду мутантов), они способны вырабатывать местный иммунитет (продукция IgA-антител) при интраназальном введении. В США, где живая вакцина используется с 5 лет, в т.ч. у детей с астмой, показана ее более высокая эффективность по сравнению с инактивированной вакциной в отношении A/H1N1 и В.
Прививка от гриппа аллантоисная интраназальная живая сухая для детей от 3 лет и взрослых (Микроген, Россия) — лиофилизат для приготовления раствора. Содержимое ампулы растворяют в 0,5 мл (1 доза) кипяченой водой (остуженной). Соответствующую возрасту вакцину вводят однократно по 0,25 мл в каждый носовой ход на глубину 0,5 см. прилагаемым распылителем-дозатором типа РД одноразового применения.
Прививка от гриппа слабо реактогенна. Хранение препаратов при температуре от 2 до 8 . Срок годности — 1 год.
Инактивированная цельновирионная прививка от гриппа используется у детей старше 7 лет и взрослых. Представляет собой очищенные вирусы, культивированные на куриных эмбрионах, инактивированные УФ-облучением.
Грипповак (НИИВС, Россия) содержит в 1 мл по 20 мкг гемагглютинина подтипов А и 26 мкг В. Консервант — мертиолят. Форма выпуска: ампулы по 1 мл (2 дозы), флаконы по 40 или 100 доз. Хранят при 2-8°. Вводится детям с 7 лет и подросткам интраназально (распылителем РДЖ-М4) по 0,25 мл в каждый носовой ход двукратно с интервалом 3-4 нед., взрослым — с 18 лет — интраназально по той же схеме или парентерально (п/к) однократно в дозе 0,5 мл.
Прививка от гриппа инактивированная элюатно-центрифужная жидкая (Россия) — применяется по той же схеме, что и Грипповак
Субъединичные и сплит-вакцины используют у детей старше 6 мес, подростков и Рослых. Детям, прививаемым впервые и неболевшим гриппом, а также больным с иммунодефицитом рекомендуется вводить 2 дозы с интервалом 4 нед., в последующие годы — однократно. При введении 1 дозы весной и одной осенью вакцины менее иммуногенны
Прививка от гриппа вводится внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча. Хранят вакцины при 2-8°. Срок годности 12-18 мес.
Субъединичные и сплит-вакцины, зарегистрированные в России
| Прививка от гриппа | Состав, консервант | Дозы и методика прививки |
|
Гриппол Субъединичная-Микроген, Россия |
5 мкг 2 штаммов А и 11 мкг — штамма В, + полиоксидоний 500 мкг, мертиолят. Ампулы 0,5 мл |
Детям 6 мес — 3 лет 2-кратно по 0,25 мл с интервалом в 4 нед. старше 3 лет — по 0,5 мл 1 раз. |
|
Гриппол плюс Полимер-субъединичная — ФК Петровакс, Россия |
По 5 мкг 2 штаммов А и В (Солвей Биолодж.) + полиоксидоний 500 мкг, без консерванта. Шприц, амп., флаконы по 0,5 мл |
Детям старше 3 лет и взрослым по 1 дозе (0,5 мл) однократно |
|
Агриппал S1 — Субъединичная, Новартис Вакцине и Диагностике С.р.л,, Италия |
15 мкг 3 штаммов, без консе ванта. Шприц-доза. |
Детям старше 3 лет и взрослым по 1 дозе (0,5 мл) однократно, до 3 лет — по 1/2 дозы (0,25 мл) — прививаемым впервые и не болевшим гриппом — 2 раза через 1 мес. |
|
Бегривак Сплит, Нов артис Вакцине, ФРГ |
15 мкг 3 штаммов, без консерванта. Шприц-доза |
|
|
Ваксигрип Сплит, санофи пастер, Франция |
По 15 мкг 3 штаммов, без консерванта. Шприц-дозы, амп. 0,5 мл, флаконы 10 доз |
Детям до 9 лет 2-кратно, по 0,25 мл (до 3 лет) или 0,5 мл (3-8 лет); >9 лет — 1 доза 0,5 мл. |
|
Инфлексал V Субъединичная, Берна Биотех, Швейцария |
По 15 мкг 3 штаммов; виросомы имитируют вирион. Без консервантов, формальдегида и антибиотиков |
Детям старше 3 лет и взрослым — 0,5 мл в/м или глубоко п/к, детям с 6 мес. до 3 лет по 0,25 мл (ранее не привитым -2 дозы). |
|
Инфлювак Субъединичная, Солвей Фарма, Нидерланды |
15 мкг 3 штаммов, Без консервантов и антибиотиков. Саморазрушающаяся шприц-доза. |
Лицам >14 лет 0,5 мл. Детям |
|
Флюарикс Сплит, СмитКляйнБичем Форм. ГмбХ, КГ, ФРГ |
15 мкг 3 штаммов, следы мертиолята и формальдегида. Шприц-доза. |
Детям старше 6 лет по 0,5 мл однократно, 6 мес — 6 лет — по 0,25 мл 2-кратно |
Регистрируется выращенная на клеточной культуре субъединичная прививка от гриппа On-тафлю, Новартис Вакцине энд Диагностике ГмбХ, ФРГ и сплит-вакцина ФлюваксиН, ЧангчукЛайф Сайенс Лтд., Китай.
Вывод
У младенцев нет идеальной иммунной системы. Многие вирусы и бактерии не распознаются организмом. Поэтому если они проникают в организм, он не может распознать вирус и атаковать с лёгкостью. Иммунизация — это процесс предоставления иммунитета ребёнку, чтобы организм смог распознавать некоторые опасные заболевания.
Вакцинация очень важна для детей. Ведь болезни, которые могут развиться у младенцев до иммунизации, очень опасны.
Вакцины — это инструмент современной медицины. Они безопасны, эффективны и необходимы, имеют огромные преимущества. Подавляющее большинство отрицательных проявлений после иммунизации являются второстепенными и временными, не стоит их пугаться. А серьёзные побочные эффекты встречаются очень редко.
Вакцины безопасны. Гораздо безвреднее, чем те болезни, которые они предотвращают. Как и при всякой медицинской процедуре, вакцины имеют определённые риски, но эти риски очень малы. Риски последствий болезней значительно больше. Гораздо безопаснее получить вакцину, чем получить болезнь.
Даже когда ребёнок получает несколько вакцин одновременно, большинство побочных эффектов будут мягкими и продлятся всего один день или два.
Исследования показывают, что предоставление комбинаций вакцин безопасно и эффективно, не увеличивает побочные эффекты.
Некоторые родители опасаются, что введение прививки провоцирует проблемы со здоровьем, такие как аутизм или синдром внезапной младенческой смерти.
Научные данные свидетельствуют, что вакцины не вызывают аутизма, рассеянного склероза, диабета, синдрома внезапной младенческой смерти или других заболеваний.
Мы не должны бояться вакцин. Мы должны защитить себя и своих детей, и один из способов сделать это — иммунизация.