Варианты смесей для ингаляций
Содержание:
- Фармакологические препараты для ингаляций небулайзером от кашля
- Способ применения и дозировка
- Ингаляции при сухом кашле в домашних условиях: правила проведения
- Средства и популярные рецепты
- Добавление других лекарств
- Добавление других лекарств
- Какие лекарства подходят для ингаляторов-небулайзеров от кашля
- С чем сделать ингаляции и как, если дома нет небулайзера
- Применение противовоспалительных медикаментов
- Паровые ингаляции
Фармакологические препараты для ингаляций небулайзером от кашля
Для вдыхания с помощью небулайзера используются следующие группы препаратов, применяемых при бронхолегочных патологиях, сопровождающихся кашлем:
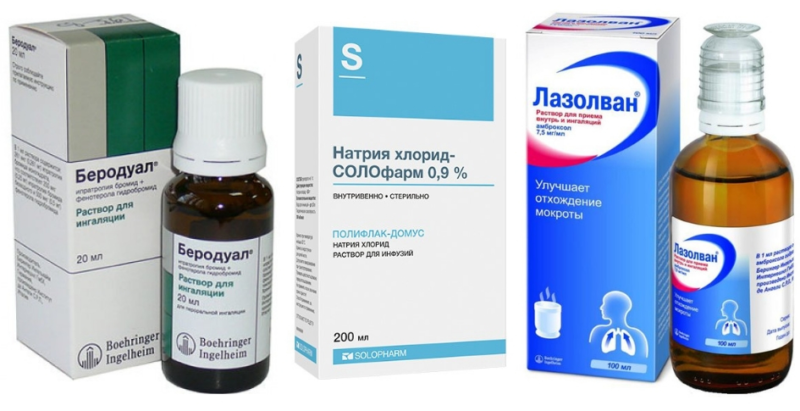
- Бронхолитические средства (Беродуал, Беротек, Сальгим, Атровент). Применяются при обструктивных патологиях легких и бронхов, а также для подавления приступов удушья при бронхиальной астме. Препараты оказывают непосредственное воздействие на сократительную способность бронхов, облегчая доступ кислорода в дыхательные пути.
- Лекарственные средства разжижающего мокроту и отхаркивающего действия (Флуимуцил, Ацц, Лазолван, Амбробене, Синупрет, Пертуссин). Лекарства из данной фармакологической группы специалисты-пульмонологи назначают при влажном кашле, сопровождающемся выработкой большого количества слизи в бронхах. Эти препараты способны воздействовать на молекулярную структуру бронхо-легочного секрета, понижая его вязкость и способствуя его выведению из бронхов, облегчая дыхание и освобождая воздуховодные пути.
- Препараты для увлажнения слизистой (изотонический раствор хлорида натрия, Нарзан, Боржоми). Помогают облегчению раздраженного состояния дыхательных путей и слизистых, способствуют более быстрому выведению мокроты и очищению дыхательных путей от скопившейся слизи. Перед использованием минеральных воды газы предварительно удаляют.
- Противовоспалительные лекарственные средства (Ротокан, Тонзилгон Н, настои и отвары ромашки, эвкалипта, календулы, тысячелистника, спиртовые настойки календулы, прополиса, мяты, эвкалипта, Малавит). Данные лекарственные средства назначают при воспалительных заболеваниях верхних дыхательных путей. Они помогают купировать воспалительный процесс, происходящий в легких, бронхах и носоглотке, существенно снижают болевой синдром, помогают уменьшению отечности. Обладают сильным антисептическим эффектом, устраняю патогенные микроорганизмы.
Обратите внимание
Фитопрепараты оказывают дополнительное иммуностимулирующее и сосудосуживающее действия, облегчая носовое дыхание благодаря высокой концентрации эфирных масел, но их нельзя использовать больным, страдающим астмой и предрасположенным к аллергическим реакциям.
- Антигистаминные и глюкокортикостероидные средства (Пульмикорт, Дексаметазон, Кромогексал). Назначаются исключительно врачом-специалистом. И используют при острых и хронических патологиях дыхательных путей. Обладают противокашлевым, противовоспалительным и противоаллегическим действиями. Эти препараты содержат высокоэффективные агрессивные гормональные компоненты, поэтому их редко назначают детям, а также беременным и кормящим женщинам.
- Противомикробные и антибиотические препараты (Флуимуцил-антибиотик, Фурациллин, Диоксидин, Гентамицин, Мирамистин). Воздействуют на непосредственную причину проблемы — патогенный микроорганизм, спровоцировавший бронхолегочное заболевание. Обладают сильным антисептическим эффектом, очищают полости дыхательных путей от вредных веществ. Оказывают противовоспалительный эффект, помогают уменьшению отечности, спровоцированной патологией.
Обратите внимание
Флуимуцил-антибиотик выгодно отличается от остальных для лечения кашля, так как способен выполнять как отхаркивающее действие, так и подавлять активность большинства известных бактерий, вызывающих болезни дыхательных путей.
- Иммуностимуляторы (Интерферон, Деринат). Способствуют укреплению и восстановлению естественных защитных сил организма. Помогают иммунным клеткам бороться с инфекцией, вызвавшей болезнь, самостоятельно. Способствуют эффективному лечению и профилактике простудных заболеваний любой этиологии.
- Сосудосуживающие средства (Адреналин, Нафтизин). Применяются для снижения отечности, вызванной воспалительным процессом и повышением проницаемости сосудов. Чаще всего назначаются врачами-отоларингологами при стенозах гортани, ларингитах, ларинготрахеитах.
- Противокашлевые средства (Лидокаин, Туссамаг). Используются при навязчивом сухом кашле, болезненно отдающемся за грудиной. Оказывают обезболивающее действие, подавляя активность бронхов и значительно уменьшая степень раздражения.
Применение любого из лекарственных средств должно быть согласовано с лечащим врачом и производиться строго по инструкции, указанной в аннотации к фармакологическому препарату.
Способ применения и дозировка
Ингаляции проводят с помощью компрессорных небулайзеров, паровых и УЗ ингаляторов.
Получая рекомендации специалиста, уточните – сколько физраствора понадобится для получения ингаляционной смеси. Дозировка физиологической жидкости может отличаться очень сильно, соотношение лекарство — физраствор может составлять как 1:1, так и 1:30. Именно поэтому необходимо, чтобы лечащий врач указал, какая доза изотонического р-ра и лекарственного состава должна быть использована для проведения процедуры ингаляции.
От кашля
Кашель часто становится предвестником простудных заболеваний, а своевременное проведение ингаляций позволяет не допустить их развития. Процедура ингаляции способствует разжижению мокроты и продуктивному отхаркиванию.
С помощью небулайзера можно осуществлять ингаляции с лекарствами:
- Амброксол – удаляет мокроту из дыхательной системы;
- Беродуал – способствует расширению бронхов, эффективный бронхолитик;
- Фурацилин – антисептик с противомикробным эффектом.
Ингаляции проводят до 4-х раз за день с 6 часовыми промежутками. Продолжительность терапии не должна быть больше 10 дней. Процедуру нельзя проводить долго, максимум десять минут ингаляции с физраствором для взрослых людей и пять минут для детей.
Дозировка компонентов ингаляционного раствора зависит от вида кашля, соотношение лекарство – солевой раствор составляет:
- один к трем в случае влажного кашля;
- один к одному при диагностированном сухом кашле.
При насморке
Несомненный плюс ингаляций с помощью солевого р-ра – это возможность поддержания слизистой в нормальном состоянии. Однако данная процедура носит накопительный эффект и результат будет заметен примерно через двое суток.
не используют, предпочтение следует отдать паровым ингаляторам, так как они будут наиболее эффективны. Периодичность проведения ингаляций составляет три часа.
При ларингите
Ингаляции активно используются во врачебной практике в составе комплексной терапии при лечении данного заболевания. Для процедуры могут быть назначены:
- лекарственные препараты, содержащие амброксол – смягчают кашель, выводят мокроту; сочетание с физраствором составляет один к одному;
- бронхолитики – назначить ингаляции с этими медикаментами может только квалифицированный специалист, самопроизвольно использовать их нельзя; раствор готовят исходя из соотношения с солевым раствором один к шести и более;
- антибиотики – при диагнозе «ларингит» или «ларинготрахеит» специалисты назначают флуимуцил, дозировка и степень разведения определяется лечащим врачом;
- глюкокортикостероиды – назначаются при осложненном течении болезни.
Ингаляции при сухом кашле в домашних условиях: правила проведения
Ингаляции для лечения сухого кашля вполне реально проводить в домашних условиях, в некоторых случаях на это даже не требуется получать разрешения врача. Для достижения желаемого терапевтического эффекта нужно строго соблюдать правила проведения процедуры:
- за 30 минут до начала и в течение получаса после окончания ингаляции запрещено употреблять пищу и пить воду, напитки;
- больной должен располагаться перед прибором в положении стоя или сидя, спина – выпрямлена;
- во время процедуры категорически нельзя разговаривать, дети не должны кричать, плакать;
- раствор с лекарственным препаратом готовится непосредственно перед применением;
- если после манипуляции раствор остался, то его нужно вылить – повторное использование запрещено;
- после манипуляции в течение часа нельзя курить;
- процедуру проводят не менее 3-х раз в день.
Взрослые больные должны дышать паром 7-15 минут, в детском возрасте достаточно 5-7 минут на проведение процедуры. Сразу после окончания ингаляции следует промыть прибор, очистив контейнер для лекарственного раствора и маску. Делается это под проточной водой, затем детали просушиваются на воздухе.
Особенности паровых
Паровые ингаляции – самые простые в плане выполнения, можно обойтись даже без приобретения специфического оборудования. Но этот вид манипуляций отличается некоторыми особенностями:
- получить выраженный терапевтический эффект не получится, процедура будет приносить только временное облегчение больному;
- частицы лекарственного вещества в пару большие, они оседают в верхних отделах дыхательных путей и помогают при заболеваниях носоглотки;
- в детском возрасте паровые манипуляции могут представлять опасность – тяжело точно контролировать температуру пара, что может привести к ожогу.
Паровые ингаляции не проводятся с использованием лекарственных препаратов, они подходят только для лечения лекарственными травами, пищевой содой, настойками. Такие ограничения связаны с разрушением активно действующих веществ химического происхождения под воздействием пара и высоких температур.
Какой небулайзер выбрать
Небулайзеры представлены на рынке тремя видами:
- Ультразвуковые. Работают практически бесшумно, отличаются компактными размерами, подходят для проведения ингаляций в полулежачем состоянии. Недостаток приборов такого типа – они не используются для проведения процедур с применением антибактериальных и гормональных препаратов: частицы активнодействующих веществ под влиянием ультразвука теряют свои лечебные свойства.
- Компрессорные. Считаются «золотым стандартом» в лечении бронхолегочных заболеваний. Частицы медикаментов способны проникать в нижние отделы дыхательных путей, поэтому ингаляции с таким небулайзером незаменимы при терапии пневмонии, бронхиальной астмы и бронхите. Недостаток компрессорного оборудования – высокий уровень шума во время работы.
- МЕШ-небулайзер. Отличается способностью разбивать лечебный раствор на молекулы, пар достигает любого очага воспаления. Работают такие приборы по принципу компрессорных, но издают мало шума и имеют высокую цену.
Для лечения сухого кашля у взрослого можно воспользоваться любым типом ингалятора, в детском возрасте стоит отдать предпочтение модели, которая издает минимум шума.
Всегда ли можно ингалироваться
Ингалироваться можно не всегда, существует ряд противопоказаний к процедуре:
- повышенная температура тела, даже если перед манипуляцией ее удается нормализовать с помощью медикаментов;
- ранее диагностированные заболевания сердечно-сосудистой системы;
- текущий воспалительный процесс острой формы с присутствием гноя в очаге;
- регулярные кровотечения из носа;
- периодическое повышение артериального давления или подтвержденная гипертония;
- туберкулез или эмфизема легких в анамнезе.
Если планируется проводить ингаляции при сухом кашле маленьким детям, то даже при отсутствии перечисленных противопоказаний нужно получить разрешение на такую терапию у педиатра.
Возможные осложнения
Осложнения во время проведения ингаляции и после процедуры фиксируются крайне редко, но возможно:
- спонтанное повышение температуры тела непосредственно во время манипуляции или сразу после нее;
- непереносимость, чрезмерная чувствительность к определенным лекарственным препаратам и эфирным маслам;
- обострение дерматологических заболеваний с появлением симптомов на лице;
- увеличение лимфатических узлов.
Появление хотя бы одного из признаков осложнений нужно отказаться от дальнейшего проведения ингаляционной процедуры и обратиться за квалифицированной медицинской помощью.
Средства и популярные рецепты
Стоит отметить! Для ингаляций при сухом кашле можно использовать любой из следующих препаратов, к которому у пациента нет противопоказаний:
- Беродуал. Это бронхолитик комбинированного действия, способствующий расширению просветов в бронхах и ускоряющий отхождение мокроты из легких и бронхиального древа. Для взрослых используется смесь беродуала с физраствором в соотношении 2 к 3. В день достаточно поводить 1-2 такие процедуры в зависимости от самочувствия.
- Беротек. Препарат на основе лекарственного соединения фенотерола. Это стимулятор рецепторов, которые располагаются в дыхательных путях и выступают в роле кашлевых центров. В процессе проведения ингаляции рецепторы, как и гладкая мускулатура бронхов, расслабляются и успокаиваются, снижается вероятность развития спастических реакций. Препарат актуален при любых формах бронхита и бронхиальной астме. Для ингаляции препарат разводят с физраствором в соотношении 1 к 5, но первая процедура может вызвать неприятные ощущения. Поэтому дозировку препарата сначала можно взять вдвое меньшую.
- Сальгим.Препарат оказывает угнетающее действие на кашлевые рецепторы, препятствует развитию бронхоспазмов и расслабляет дыхательную мускулатуру. При этом не нарушает сердечную деятельность и может применяться даже при лечении кашля у пожилых людей. Используется при обструктивной форме бронхита и удушьях, возникающих вследствие развития приступов сухого кашля вне зависимости от первичного заболевания. Ингаляции сальгимом выполняются один раз в шесть часов, препарат не нужно разбавлять физраствором, а для одной процедуры берется 2,5 миллилитра средства.
- Атровент. Лекарство на основе бромида ипратропия, который блокирует активность кашлевых рецепторов. Средство быстро распространяется по бронхиальному древу, провоцируя отхождение мокроты. Средство в количетсве 0,5 миллилитров разводится с физрастворм до получения общего количества средства в объеме 5 миллилитров. Количество процедур в день определяется врачом.
- Пульмикорт. Противовоспалительный глюкокортикоидный препарат, который используется при лечении тяжелых заболеваний бронхов и при хронической обструктивной болезни легких. Суточная доза препарата для взрослого – 2 миллилитра (ее можно разделить на два подхода).
- Флуимуцил. Муколитический препарат на основе ацетилцистеина – это соединение разжижает мокроту, вследствие чего ее отхождение ускоряется. Один из немногих препаратов, показанных для ингаляций при заболеваниях респираторных органов с выделением гнойной мокроты.При длительном лечении (на протяжении хотя бы одной недели) средство помогает устранить серьезные воспалительные процессы и отечности. Ингаляции выполняются 2-4 раза в день, их длительность должна быть максимальной. Для приготовления состава используют 10%-раствор, смешанный с физраствором в одинаковых соотношениях.
Сам физраствор в чистом виде тоже может использоваться для процедуры вдыханий, но помогает он только при сухом кашле, который и не должен сопровождаться отделением мокроты (то есть при заболеваниях гортани и горла).
В таком случае этот препарат оказывает смягчающее и успокаивающее действие, а так как в его составе кроме дистиллированной воды и хлорида натрия ничего нет – терапевтический эффект от него минимальный.
Нужно знать! Хлорид натрия (NaCl) фактически является обычной поваренной солью, и физраствор можно приготовить в домашних условиях, смешав столовую ложку соли с литром кипяченной воды.
Но такой раствор не будет стерильным, и проведение процедуры с его помощью могут только ухудшить состояние, так как в организм могут попасть микроорганизмы, которые присутствовали в воде и в соли.
Для ингаляций лучше брать аптечный физраствор, и такие процедуры проводятся три раза в день до десяти минут.
Добавление других лекарств
При проведении ингаляций физраствор часто используется в комплексе с иными лекарственными средствами.
Для борьбы с сухим кашлем, разжижения мокроты и ее отхаркивания помогают:
- лазолван;
- пертуссин;
- бромгескин.
Для купирования астматических приступов полезно дышать физраствором с препаратами следующих названий:
- пульмикорт;
- беродуал.
Разводить хлоридом натрия дексаметазон советуют для снятия аллергических реакций и воспалительных процессов.
В качестве атисептиков дают:
- мирамистин;
- декасан;
- хлорфиллипт.
Для снятия воспаления можно применять ингаляции с настойками на основе травяных сборов.
Одним из эффективных ингаляционных препаратов является синекод: подавляет кашель, расширяет бронхи, купирует воспаление.
Добавление других лекарств
Помимо процедур только с физиологическим раствором детям часто назначают другие лечебные ингаляции. В этом случае физраствор используют для разведения других лечебных препаратов.
В комбинации с физраствором для небулайзерных ингаляций используют:
- Бронхолитики (атровент, беродуал, беротек и другие) – их назначение показано при бронхиальной астме и других заболеваниях, при которых есть спазм бронхов.
- Муколитики (АЦЦ инъект, амбробене, мукалтин, лазолван и другие) – назначаются при кашле с целью сделать его продуктивным и облегчить отхаркивание мокроты.
- Антисептики (мирамистин, хлорофиллипт, диоксидин, фурацилин) – рекомендуют для очищения слизистых оболочек.
- Антибиотики (гентамицин, флуимуцил) – показаны при бактериальных поражениях дыхательных путей.
- Противокашлевые препараты (туссамаг, пертуссин) – помогают избавиться от непродуктивного кашля.
- Противовоспалительные препараты (пульмикорт, кромогексал, ротокан и другие) – показаны для уменьшения отечности слизистой и лечения воспаления, особенно аллергической природы.
Какие лекарства подходят для ингаляторов-небулайзеров от кашля
Небулайзер – современный ингалятор для лечения заболеваний органов дыхания. Если правильно подобрать лекарство для данного приспособления, можно избавиться от кашля и насморка за несколько дней без применения сильнодействующих медицинских препаратов.
Лекарства для небулайзера от кашля
Для лечения кашля при помощи небулайзера используют различные растворы, которые лучше и проще всего купить в аптеке. В их состав часто входит несколько компонентов, которые комплексно справляются с проблемой. Можно и самостоятельно приготовить лекарство для ингаляции. Для этого необходим нагретый до 20оС физраствор и лекарственный препарат.
Самым безобидным средством от кашля для использования в небулайзере считается минеральная вода «Боржоми» или «Нарзан». Щелочная среда способствует разжижению и выведению гнойного секрета. Это, пожалуй, единственный раствор, которым можно лечиться самостоятельно. Применение лекарственных препаратов следует согласовывать с доктором, т.к. самолечение может иметь неприятные последствия. Нужную концентрацию раствора и целесообразность применения определенного лекарства должен определять врач.
Если кашель сухой, врач может назначить ингаляции с бронхолитическими средствами, такими как «Беродуал», «Пульмикорт», «Атровент». При влажном кашле хорошо помогают растворы из препаратов «Лазолван», «АЦЦ», «Флуимуцил», «Ацетилцистеин», «Пульмозим», которые обладают муколитическим действием. С очень сильным кашлем поможет справиться «Лидокаин». Для снятия воспаления, как правило, одновременно с бронхолитиками и муколитиками назначают «Гентомицин», «Диоксидин», «Тобрамицин» или другие антибиотики.
Иногда для борьбы с кашлем доктор прописывает препараты комбинированного действия, например, «Фенотерол», или назначает ингаляции на основе лекарств различного действия. В этом случае нужно соблюдать следующий порядок: сперва проводить ингаляцию бронхолитика, затем через 10-15 минут – муколитика, и только после отхождения мокроты – противовоспалительного препарата. Тем, кто часто болеет, врач может назначить профилактические ингаляции на основе интерферона, который обладает иммуномодулирующим действием.
Какие вещества нельзя использовать в небулайзере?
Практически из любого препарата и физраствора можно создать раствор для применения в небулайзере. Главное – придерживаться правил, описанных в инструкции по эксплуатации данного прибора, и использовать только вещества, которые можно применять в определенной модели.
Во многих моделях не рекомендуется использовать растворы, в которых содержится масло. Вывести ингалятор из строя могут также отвары и настои трав. Лучше не использовать для ингаляций растворы на основе дистиллированной воды, т.к. известны случаи, когда она вызывала бронхоспазм.
KakProsto.ru>
С чем сделать ингаляции и как, если дома нет небулайзера
Если небулайзера нет, то для ингаляций можно использовать подручные средства:
- миска или кастрюлька (голову накрывают полотенцем);
- термос с насадкой из воронки для переливания жидкости;
- тепловлажный прибор.
 Ингалятор тепловлажный
Ингалятор тепловлажный
Все эти способы позволяют проводить только тепловые (паровые процедуры), для них не используют медикаменты, а в качестве лечебного раствора применяют отвары и настои трав, эфирные масла и другие народные средства. Например, от кашля помогут такие составы:
- на 500 мл кипятка добавляют столовую ложку травы или смеси в равных частях: душицы, ромашки, чабреца, цветков календулы, настаивают 30 минут;
- в 500 мл горячей воды (45-50 градусов) всыпают столовую ложку соли и соды и 3 капли эфирного масла чайного дерева или шалфея;
- на 300 мл горячей воды потребуется чайная ложка настойки эвкалипта;
- в половину литра воды температуры 45 градусов помещают бальзам Золотая звезда размером со спичечную головку и чайную ложку соды.
При насморке и боли в горле (первых признаках простуды) с 0,5 л горячей воды смешивают (выбирают один из вариантов):
- масло чайного дерева и шалфея – по 2 капли;
- два зубчика чеснока (продавленного через чесночницу);
- чайную ложку настойки прополиса или эвкалипта, календулы;
- таблетку Валидола или содержимое 1 капсулы и 15 капель Ротокана.
Смотрите в этом видео о том, с чем лучше всего делать ингаляции:
Применение противовоспалительных медикаментов
Для восстановления слизистой оболочки носа и устранения воспалительного процесса, можно использовать для ингаляций небулайзером капли тонзилгон. Средство хорошо помогает при насморке, кашле и инфекционных поражениях верхних дыхательных путей. Из-за присутствия этанола в составе медикамента, детям до семилетнего возраста прием запрещен. В состав лекарственного средства входят растительные компоненты: ромашка, тысячелистник, полевой хвощ, одуванчик и кора дуба. Для процедуры ингаляции требуется развести препарат с физраствором в соотношении 1 к 1.
Также можно использоваться другими растительными медикаментами на водно-спиртовой основе, которые помогают устранить воспалительный процесс в носоглотке:
- Ротокан содержит в своем составе ромашку, тысячелистник и календулу, разводится в таком же соотношении с физраствором, как и тонзилгон.
- Эвкалиптовая настойка помогает при простуде, гриппе и насморке, обладает фунгицидными свойствами.
- Цитросепт – противомикробное растительное средство. Помогает бороться не только с гриппом, но и вирусом герпеса. Обладает фунгицидными и антибатериальными свойствами.
- Сок каланхоэ является мощным антисептиком, нельзя использовать в чистом виде, разбавляется физиологическим раствором в несколько раз, так как может спровоцировать ожог слизистой оболочки.
Паровые ингаляции
 Вдыхание горячего пара уменьшает раздражение в горле, расслабляет мускулатуру гортани и бронхов, разжижает скопившуюся слизь и облегчает откашливание. Паровые ингаляции при кашле делаются с разными приспособлениями. Для ингалирования применяют:
Вдыхание горячего пара уменьшает раздражение в горле, расслабляет мускулатуру гортани и бронхов, разжижает скопившуюся слизь и облегчает откашливание. Паровые ингаляции при кашле делаются с разными приспособлениями. Для ингалирования применяют:
- Кастрюльку. Склонившись над посудиной, накрыть голову полотенцем.
- Чайник. Внутрь заливается лечебная жидкость, а в носик для удобства вставляется воронка из плотной бумаги.
- Паровой ингалятор. Модель стоит недорого и проста в эксплуатации.
Выбирая, чем делать ингаляции при кашле с горячим паром нужно сразу отказаться от медикаментов, предназначенных для небулайзера. Горячая вода разрушит действующие вещества и человек получит только умеренное облегчение от вдыхания водных паров.
Рецепты средств на травах
Рецепт приготовления в домашних условиях целебного настоя прост:
- 2-3 ст. л. растительного сырья;
- литр кипятка.
Сухое растение залить горячей водой и немного остудить (пар не должен обжигать горло). После этого провести процедуру.
Рекомендуется иметь в домашней аптечке:
- мяту;
- полынь;
- лаванду;
- ромашку;
- шалфей;
- почки сосны;
- малину.
Травы для ингаляций от кашля можно заваривать по отдельности или делать лекарственные сборы.

Масла как лекарства
Неразбавленный масляный раствор для ингаляций от кашля не подходит. Чтобы получить лечебный пар, ароматическое масло разбавляют щелочной жидкостью.
Раствор для детей и для взрослых готовится одинаково: 1-2 капли на литр. В качестве щелочной основы используют:
- содовый раствор (из расчета чайная ложка на стакан);
- минеральную воду.
Масло смягчает и уменьшает раздражение, а содовый раствор или минералка разжижают бронхиальную слизь.
С чем можно делать ребенку?
Не рекомендуется делать паровые ингаляции малышам младше 3 лет – ребенок не сумеет правильно дышать и может обжечься горячим паром.
Для разжижения бронхиальной слизи и уменьшения першения в горле детям рекомендуется:
- Раствор с содой. Если нет аллергии, то для усиления лечебного эффекта влить каплю лавандового или эвкалиптового масла для ингаляции от кашля.
- Сваренный в кожуре картофель.
- Отвары и настои на травах.
- Минеральную воду. Лекарство для ингаляции от кашля необходимо приобретать в аптеке. Минералки, предлагаемые в магазинах, помогут хуже.
- Медовая вода. В 200 мл развести чайную ложку меда. Для усиления лечебного эффекта в горячую жидкость можно добавить немного измельченного прополиса.
- Измельченный чеснок. 2-3 зубка пропустить через пресс и размешать в полулитре воды.
Как правильно проводить процедуру?
Если вдыхание паров проводится над кастрюлькой, то необходимо:
- наклонить голову над емкостью;
- укрыться полотенцем так, чтобы под тканью удерживался пар;
- делать медленные вдохи ртом, а выдохи – через нос.
При использовании чайника надо приоткрыть рот и склониться над бумажной воронкой. Вдыхать горячий воздух медленно.
Как и при использовании небулайзера, паровые ингаляции делают сидя, через 1,5 часа после принятия пищи. Во время сеанса одежда должна быть свободной и не мешать дыханию.
Сколько по времени делать?
 У детей продолжительность сеанса составляет 3-8 минут. Подростком время увеличивают до 10 минут. Ингалировать не больше 2 сеансов в день.
У детей продолжительность сеанса составляет 3-8 минут. Подростком время увеличивают до 10 минут. Ингалировать не больше 2 сеансов в день.
Взрослому дышать над паром рекомендуется до четверти часа. Разрешено лечиться ингаляциями трижды в сутки.
Ингалирование необходимо прекратить, если появились признаки ухудшения самочувствие (головокружение, ощущение нехватки воздуха). Плач и беспокойство у маленьких детей также являются показанием для завершения ингаляции.