Нужно ли детям делать прививки: все аргументы «за» и «против» вакцинации
Содержание:
- Аллергия на пенициллин — можно ли колоться против Covid-19?
- Мнение «против»
- Что делать после прививки?
- Я взрослый и у меня есть данные о моих детских прививках
- Об ответственности
- Зачем делают прививки
- Основные профилактические прививки
- Что такое прививка?
- Лучшая защита
- Вымысел № 14: «Вакцины не нужны, потому что люди меньше болеют из-за хорошей санитарии и соблюдения гигиенических норм».
- Перечень обязательных прививок для школы
- Возможные побочные явления и осложнения
- ? Вакцина от коронавируса
- Почему опасно делать прививку от коронавируса в декабре
- Какие вакцины лучше не стоит ставить детям?
- Стоит ли делать прививки?
Аллергия на пенициллин — можно ли колоться против Covid-19?
Нет. Британский регулятор советует всем, у кого в анамнезе были тяжелые аллергические реакции, не получать вакцину Pfizer.
Аллергия на пенициллин может варьироваться от очень легкой до опасной для жизни. При этом она может наступить сразу же или иметь отложенное действие.
“Пенициллин не входит в состав вакцины Pfizer/BioNtech. Однако вакцина работает за счет стимуляции вашей иммунной системы”, — цитирует The Daily Express доктора Дэвида Томпсона из Medic Testing.
Второй собеседник издания Питер Опеншоу, бывший президент Британского общества иммунологии и профессор экспериментальной медицины, сказал, что маленький шанс аллергической реакции существует на любую вакцину. Он считает важным оценить риск в перспективе.
Второй вопрос, на который отвечает The Daily Express, это является ли препарат Pfizer веганским. Проблема стала обсуждаемой после того, как в Сеть попала информация, что вакцину тестировали на животных. Тем не менее, в британские веганы заявили, что все вакцины в настоящее время тестируются на животных, и на данном этапе невозможно создать вакцину, созданную без их использования.
“В определении веганства признается, что не всегда возможно или практически невозможно избежать использования животных, что особенно актуально в медицинских ситуациях. В случае Covid-19 вакцинация будет играть фундаментальную роль в борьбе с пандемией и спасении жизней”, — цитирует издание заявление Веганского общества.
При этом веганы все же надеются, что если вакцинация станет обязательной, им дадут право отказаться из этических соображений.
Мнение «против»
Медицина и система здравоохранения в XX веке пережили настоящую «революцию». Ученым удалось существенно снизить показатели детской и материнской смертности, достигнуть значительных успехов в распознавании болезней, понимании патогенеза, лечения, профилактики. Однако, несмотря на колоссальные успехи и открытия, врачи констатируют, что за последние годы здоровье населения ухудшилось, современные дети болеют чаще, чем их сверстники пятьдесят лет назад. Некоторые педиатры даже утверждают, что переболеть ОРВИ 8–10 раз за год для дошкольника — норма, и призывают защитить детей посредством вакцинопрофилактики. А особо активные чиновники и врачи настаивают на введении обязательной всеобщей вакцинации. Однако все чаще можно услышать и альтернативное мнение медиков о том, что поголовная вакцинация как раз способствует ухудшению здоровья детей и взрослых.
Что делать после прививки?
Комаровский советует:
- Обеспечить ребенку доступ к чистому воздуху. Если температура в норме или повышена до 37,5, популярный педиатр рекомендует гулять. При этом общение с посторонними стоит ограничить, чтобы к малышу не попадали другие микроорганизмы и не мешали вырабатывать иммунитет.
- Следить за аппетитом ребенка. Если он ест, лучше малыша чуть недокармливать, а если ребенок отказывается от еды, кормите его лишь по желанию. А вот питья нужно давать больше. Это может быть вода, чай, компот.
- Если реакция на прививку выражена, нужно вызвать врача. Без консультации с педиатром ребенку можно давать парацетамол в любой форме.
Я взрослый и у меня есть данные о моих детских прививках
Это идеальный вариант. Вам нужно просто сверить данные из вашего прививочного сертификата с тем, что должно быть по возрасту. А также вспомнить, не болели ли вы чем-то из вакциноуправляемых инфекций.
Какие могут быть отклонения?
-
Вы можете быть привиты от кори, краснухи и паротита только однократно. Двукратная вакцинация от кори появилась в национальном календаре только в 1996—1998 годах. В этот же период началась вакцинация от краснухи, но поголовную вакцинацию начали только в 2001 году. Так что если вы ей не болели, то вполне можете не иметь иммунитета.
-
Очень многие взрослые вообще не привиты от гепатита В, хотя риск заразиться этой инфекцией есть у всех слоев населения, вне зависимости от благосостояния. Это тоже сравнительно новая для нашей страны прививка, которая должна быть у всех.
-
Курс вакцинации любой из вакцин мог быть не закончен по разным причинам. Неплохо будет узнать эту причину и при отсутствии противопоказаний в настоящий момент закончить вакцинацию. При незавершенном курсе защита может быть неполной.
Пара слов о туберкулезе
Большинство взрослых в России привиты от туберкулеза 1 или 2 раза. В память об этом событии на левом плече у вас сохранились шрамы.
Во взрослом состоянии вакцинацию/ревакцинацию против туберкулеза не проводят. Даже если вы не были привиты в детстве. Только в исключительных случаях, например, если вы соберетесь работать в Красном Кресте в тесном контакте с больными туберкулезом. Для профилактики туберкулеза во взрослом состоянии необходимо регулярно (один раз в год) проходить флюорографическое исследование легких (ФЛГ). Не потому что требуют на работе, а потому что это ваше здоровье.
Об ответственности
Противопоказания к проведению вакцинации
Сегодня они весьма немногочисленны, но все-таки существуют. Противопоказанием является:
- Тяжелое прогрессирующее заболевания нервной системы.
- Выраженная абсолютно неадекватным образом реакция на предыдущую прививку — анафилактический шок, состояние клинической смерти.
Никакие осложнения после прививок у братьев и сестер ребенка или среди других членов семьи в расчет не берутся. Хотя логично ожидать подобную негативную реакцию у четвертого малыша в семье, если у всех предыдущих детей в раннем возрасте какая-либо вакцина вызвала аллергические реакции.
- Острое соматическое состояние ребенка на момент прививки. При протекающем в данное время простудном заболевании либо при обострении хронической болезни вакцинация откладывается до полного выздоровления (плюс еще две недели).
Несмотря на столь «узкие» противопоказания и настойчивое желание некоторых медработников вакцинировать малыша любыми путями, не мешает руководствоваться здравым смыслом. Если ваш ребенок покрыт диатезной коркой, или вы боретесь с дисбактериозом, молочницей, герпесом (сами по себе такие состояния являются иммунодефицитными) — вакцинировать малыша нужно только после консультаций с иммунологом и врачами по профилю (гастроэнтеролог, миколог и т.д.).
Многих неприятностей помогает избежать составление индивидуального календаря прививок. Тут, как говорится, и овцы целы, и волки сыты: ребенок защищен от инфекций и благополучно избежал поствакцинальных осложнений. Услуги по составлению индивидуальных календарей прививок хотя и платные, но в большинстве случаев доступны. Главное — знать о такой возможности и уметь ею пользоваться.
Еще 10 лет назад считалось не нужным сообщать родителям о возможных негативных реакциях организма ребенка на проведение прививки. Сейчас эта информация открытая. Вы можете по-разному распорядиться таким знанием — и отказаться от прививок, и более чутко относиться к выбору вакцин и их введению, и просто учитывать вероятность возникновения побочных реакций. В любом случае именно вы должны думать и решать — не перекладывайте всю ответственность на врачей!
После АКДС возможно повышение температуры, покраснение и уплотнение в месте укола. На прививку против полиомиелита осложнения редки только в том случае, если вакцина «убитая». Отечественная «живая» вакцина часто вызывает у детей расстройства кишечника и дисбактериоз.
Отечественная противопаротитная прививка у некоторых детей вызывает повышение температуры тела и насморк, не исключаются и судороги. Прививка против кори вызывает повышение температуры тела и насморк, также возможна сыпь.
Кто несет ответственность при возникших незапланированных поствакцинальных осложнениях? Имеется в виду не анафилактический шок, его предугадать заранее нельзя, а неадекватная реакция организма — ухудшение зрения, сильные судороги и др.
Педиатр, который направил малыша в прививочный кабинет, отвечает в том случае, если не обратил внимания на признаки болезни (увеличение лимфатических узлов, покраснение горла, повышение температуры и т.д.), при которых лучше отложить прививку. Если нарушена техника проведения прививки как манипуляции, ответственность несет медсестра, ее проводившая. Например, вместо внутрикожного введения вакцины БЦЖ ее сделали подкожно, что делает возможным развитие лимфаденитов, абсцессов и других осложнений.
Виновность сотрудников медицинских учреждений определяет медицинская комиссия. Законом РФ «Об иммунопрофилактике инфекционных болезней» в таких случаях предусмотрены материальные и иные компенсации (бесплатные дополнительные обследования, санаторное лечение, денежные выплаты и др.).
Зачем делают прививки
Вакцинация снижает высокий процент заболевания в детском возрасте, это очень важно на первом году жизни. Это позволяет избежать эпидемий, исключить серьезные осложнения, если ребенок все-таки заболеет
Ведь чем младше дети, тем слабее их иммунная система.
Считается, что после прививки у ребенка обязательно вырабатывается иммунитет. В некоторых случаях это не так
У однократных прививок важно проверять результативность, делают это при помощи анализа крови на антитела. У трехкратных прививок такой необходимости нет, поэтому вероятность иммунитета после вакцинации АКДС и полиомиелита составляет 99 процентов
Что такое прививка? В организм вводят ослабленные микроорганизмы, которые изготовлены на основе возбудителя болезни. Иммунная система откликается на атаку и вырабатывает противоядие. Так почему вакцинация вызывает ожесточенные споры? Рассмотрим мнения оппонентов.
Основные профилактические прививки
В первые же несколько часов новорождённому малышу ставят прививку от гепатита В. Согласие на вакцинацию у молодой матери при этом запрашивают фактически на родильном столе. На сегодняшний день существует 11 вирусных заболеваний, прививаться от которых педиатры рекомендуют в обязательном порядке.
Календарь прививок первого года жизни: таблица
| Инфекция/ Возраст | Гепатит В | БЦЖ (туберкулёз) | Пневмококковая инфекция (Превенар) | АКДС (коклюш, дифтерия, столбняк) | Полиомиелит (Полиорикс) | Корь, эпидемический паротит, краснуха (Приорикс) | Ветряная оспа (Варилрикс) |
| Первые 24 часа | Первая вакцинация | ||||||
| 3–7 день | Вакцинация | ||||||
| 1 месяц | Вторая вакцинация | ||||||
| 2 месяца | Первая вакцинация | ||||||
| 3 месяца | Первая вакцинация | Первая вакцинация | |||||
| 4,5 месяцев | Вторая вакцинация | Вторая вакцинация | Вторая вакцинация | ||||
| 6 месяцев | Третья вакцинация | Третья вакцинация | Третья вакцинация | ||||
| 7 месяцев | Третья вакцинация | ||||||
| 12 месяцев | Четвертая вакцинация | Однократная ревакцинация | Вакцинация | Однократная вакцинация |
Календарь прививок дошкольного периода и ревакцинации: таблица
| Инфекция/ Возраст | БЦЖ (туберкулёз) | АКДС/ АДС-М (дифтерия, столбняк) | Полиомиелит (Полиорикс) | Корь, эпидемический паротит, краснуха (Приорикс) |
| 18 месяцев | Первая ревакцинация (АКДС) | Первая ревакцинация | ||
| 20 месяцев | Вторая ревакцинация | |||
| 6 лет | Однократная ревакцинация | |||
| 6–7 лет | Вторая ревакцинация (АДС-М) | |||
| 7 лет | Первая ревакцинация | |||
| 14 лет | Вторая ревакцинация | Третья ревакцинация (АДС-М) | Третья ревакцинация |
Что такое прививка?
Еще в позапрошлом столетии человечество не знало, как предотвратить инфекционные заболевания. Ежегодно в мире тысячи людей умирали от оспы, сибирской язвы, коклюша и даже гриппа, который в наши дни считается неприятным, но не представляющим угрозы жизни заболеванием. Однако ситуация изменилась в 1798 году, когда британский исследователь Дженнер обнаружил, что если доярка заражается коровьей оспой от животного, то она не будет болеть натуральной оспой человека или перенесет заболевание легко, без осложнений. Механизм данного явления ученый объяснить не мог. Однако он попытался заразить коровьей оспой ребенка. Через некоторое время оказалось, что подопытный стал невосприимчив и к натуральной оспе. Так была открыта вакцинация (от лат. vaccus — корова).
Через 100 лет великий естествоиспытатель Луи Пастер открыл микроорганизмы, вызывающие инфекционные заболевания. Используя достаточно примитивное оборудование, он сумел ослабить штаммы бактерий, после чего вводил их больным. Оказалось, что после введения ослабленного штамма человек уже не подвержен инфекции или с легкостью перебарывает ее.
Каким же образом работает вакцинация? Все очень просто. Прививки делаются для того, чтобы организм смог выработать иммунитет против возбудителя той или иной инфекции. Достичь этого эффекта удается благодаря «обучению» иммунной системы. Человеку вводится ослабленный штамм возбудителя инфекции, а иммунитет дает необходимую реакцию: появляются антитела, которые с легкостью побеждают ослабленного возбудителя.
Привитой организм, столкнувшись с первичным возбудителем соответствующей инфекции, будет готов к этому и успешно справится с испытанием
Лучшая защита
Сегодня многие дети страдают ослабленным здоровьем, большинство маленьких горожан можно отнести к категории «часто болеющих детей». В советское время такая характеристика служила поводом для медотвода от прививок. Однако сегодня можно услышать противоположное мнение о том, что ослабленным детям в первую очередь следует проводить вакцинопрофилактику. Однако, по словам Галины Петровны Червонской, подобные заявления — настоящее преступление, ведь у детей со сниженным иммунитетом почти всегда возникают негативные реакции и осложнения. У ребенка и так иммунитет хромает, а прививки наносят ему еще больший урон.
Особого внимания заслуживают дети первого года жизни, поскольку даже у детей, родившихся в срок, собственный синтез защитных иммуноглобулинов класса G начинается только с 3-месячного возраста. К тому же у ряда детей наблюдается «поздний старт», поэтому раньше 12 месяцев проводить вакцинацию строго не рекомендуется, поскольку не только повышен риск побочных явлений, но и существенно снижена возможность выработки адекватной реакции на вакцину.
Впрочем, делать или не делать ребенку прививки — решение родителей. Однако следует напомнить, что зачастую взрослые доверяют врачам, не пытаясь вникнуть в суть проводимых медицинских манипуляций, а ведь стоит получить полную информацию, когда дело касается здоровья, тем более — маленького ребенка. Так, к примеру, многие родители опасаются полиомиелита, поскольку педиатры в поликлиниках твердят, что заболевание почти всегда влечет паралич. Но достаточно просмотреть медицинскую литературу, чтобы выяснить, что у 95% заразившихся природным вирусом полиомиелита не будет обнаружено никаких симптомов, даже в условиях эпидемии. Примерно у 5% инфицированных появятся мягкие симптомы: боль в горле, тугоподвижность шеи, головная боль и лихорадка, что часто принимают за простуду или грипп. Такие симптомы проходят бесследно в течение 72 часов. И лишь у одного заболевшего из 1000 (а болезнь эта встречается нечасто) могут возникать параличи, которые практически всегда проходят бесследно.
Интересно, что, согласно исследованиям, инъекции (антибиотиков или вакцин) повышают восприимчивость к полиомиелиту. Исследование 1992 г., опубликованное в Journal of Infectious Diseases, показало, что дети, получившие инъекции вакцины DPT (против коклюша, дифтерии, столбняка), были значительно более восприимчивы, чем обычно, к паралитическим формам полиомиелита в течение тридцати последующих дней. Согласно авторам, «это исследование подтверждает то, что инъекции — один из главных факторов, провоцирующих полиомиелит». В том же 1992 г. Центр контроля заболеваний опубликовал предположение, что вакцинный живой вирус стал ведущей причиной полиомиелита в Соединенных Штатах. В действительности, исходя из данных Центра, все случаи полиомиелита в США с 1979 г. были следствием применения оральной полиовакцины. Независимое изучение правительственных баз данных по прививкам за недавний период времени, продолжительностью менее пяти лет, раскрыло 13 641 сообщение о побочных реакциях на оральную полиовакцину. Среди них было 6364 обращения в приемные отделения больниц и 540 смертей.
Подобному анализу и изучению данных можно подвергнуть и остальные болезни и вакцины. И это — одна из важных родительских задач. Ведь не врачи будут впоследствии отвечать за здоровье малыша, а папа и мама. Выбор должен быть ответственным и продуманным, благо сегодня каждый имеет доступ к информации.
Вымысел № 14: «Вакцины не нужны, потому что люди меньше болеют из-за хорошей санитарии и соблюдения гигиенических норм».
Прерывание программ вакцинации – шаг в прошлое. Даже улучшение условий жизни, соблюдение гигиены и наличие антибиотиков не помешает бактериям благополучно распространяться. Отсутствие прививок будет способствовать возрождению уже редких заболеваний (корь, полиомиелит и т.д.).
Дополнительная информация
Согласно статистике, в США до начала вакцинации против кори в 1963 г. ежегодное число заболевших этой болезнью составляло 400.000 человек. Уже через 7 лет вакцинации их количество сократилось до 25.000 человек. При том, что санитарные и гигиенические условия жизни оставались на прежнем уровне.
То же с болезнями, вызванными гемофильной палочкой. Если 1990 г. в Америке было зафиксировано 20.000 инфицированных, то через 3 года массовой вакцинации их число составило всего 1.500 человек.
Перечень обязательных прививок для школы
Школа предполагает пребывание детей в коллективе на протяжении длительного времени. Подобная среда – идеальное условие для распространения инфекций.
Прививки помогают бороться с возникновением эпидемий, что и является причиной обязать родителей сделать ряд прививок детям перед посещением школы.
Обязательные вакцины от:
- кори;
- краснухи;
- дифтерии;
- коклюша;
- гепатита В;
- полиомиелита;
- столбняка;
- эпидемического паротита.
В рекомендациях Минздрава России пока нет четкого ограничения при отсутствии каких прививок ребенка не пустят в школу. Поэтому, пока родители могут как согласиться, так и проигнорировать рекомендации.
В ближайшее время правительственной комиссией скорее всего будет вынесено решение о том, отсутствие каких прививок даст право на отказ в приеме детей в образовательные заведения.
Согласно Национальному календарю профилактических прививок, составленному в соответствии с Приказом Министра образования от 21.03.2014 г. ребенку 6-7 лет должны быть введены вакцины:
- Против коклюша, столбняка и дифтерии в возрасте 3-4.5, 6 и 18 месяцев.
- Против полиомиелита в возрасте 3-4.5,6,18 и 20 месяцев.
- По одной прививке против паротита, кори и краснухи.
- Вакцины против гепатита В – 3 штуки.
Пока не обязательно, но рекомендовано ежегодно прививаться от гриппа начиная с 6 месяцев.
При исполнении ребенку 6 лет, он начинает учиться в новом коллективе. Поэтому требуется провести ряд повторных вакцинаций согласно национальному календарю прививок:
- от столбняка;
- против дифтерии;
- против краснухи, кори и эпидемического паротита.
Также национальный календарь предусматривает рекомендации для жителей регионов, в которых возможен вирусный клещевой энцефалит.
Вакцинация от ветряной оспы
Заболевание быстро распространяется и часто достаточно тяжело протекает. Если в школах возникает вспышка инфекции, обычно вводят карантин. Школьникам предоставляются дополнительные каникулы.
Вакцина против пневмококковой инфекции
Процедура рекомендована детям с хроническими заболеваниями. Она позволяет сократить риск развития тяжелых респираторных инфекций.
Прививка от гриппа
Перед наступлением сезонного гриппа, осенью, рекомендовано вводить вакцину. Заболевание достаточно часто сопровождается осложнениями, в том числе и пневмонией.
Гепатит A
В школе дети пользуется общественной столовой и уборной. Поэтому можно наблюдать проявление кишечных инфекций в число которых входит гепатит А.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
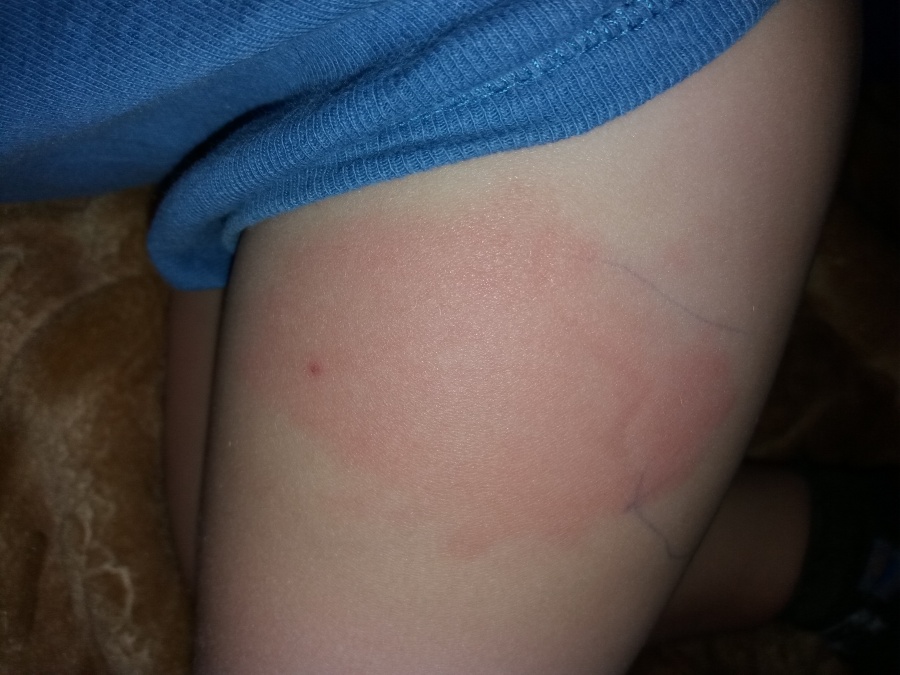
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
Что вызывает синдром Гийена-Барре
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям
Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Факт!
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
? Вакцина от коронавируса
На создание вакцины от коронавируса многие возлагают огромные надежды и отдают ей решающую роль в победе с пандемией. По этой причине практически все мировое научное сообщество сконцентрировалось на разработке лекарств и вакцин от коронавирусной инфекции.
Пока вакцина от коронавируса находится на стадии разработки и готовых образцов для промышленного производства в мире нет. На разработку эффективной вакцины уходит немало времени:
- Первоначально необходимо выделить сам вирус и расшифровать его генетическую структуру.
- Создать экспериментальные формулы и растворы.
- Провести исследования на клетках и животных.
- Испытать вакцину на добровольцах.
Пока большая часть прогнозов (включая мнение ВОЗ) сводится к тому, что препарат станет доступным только к концу 2020 года. Однако по самым смелым оценкам, выпуск вакцины начнут в РФ уже к концу лета. Степень готовности вакцины зависит от страны: в США, Гонконге и Великобритании ее уже тестируют на людях.
Но у ученых есть определенные опасения, что COVID-19 мутирует и тогда вакцину против него создать не удастся, либо она будет иметь ограниченную эффективность, как при вирусе гриппа. Также некоторые исследователи полагают, что к моменту создания вакцины пандемия сама пойдет на спад.
В России сегодня разрабатывается более 47 вакцин от коронавируса, из них 5 препаратов находятся на стадии клинических испытаний.
В дальнейшем вакцинацию от коронавируса смогут проводить дважды в год, как и от гриппа.
Как и любые попытки иммунизации, потенциальные прививки от коронавируса встречают сопротивление и протест со стороны антипрививочного движения. Сторонники «теории мирового заговора» считают, что под видом вакцинации от коронавируса население собираются чипировать: такие чипы в дальнейшем якобы будут взаимодействовать с вышками связи 5g.
Другая часть противников предполагает, что истинная цель вакцины – борьба с перенаселением и сокращением численности населения. Третья группа вовсе не верит в существование вируса и считает, что под видом борьбы с пандемией «мировое правительство» решает собственные задачи. Акции протеста против вакцинации уже проходили в США, Германии и Казахстане.
Пропаганда антипривовочников проводится столь активно, что это стало поводом для властей некоторых стран задуматься о необходимости принудительной вакцинации. Антипрививочное движение может создать серьезные проблемы при достижении цели о формировании коллективного иммунитета. Для того чтобы избежать «второй волны» распространения коронавирусной инфекции, иммунитетом должны обладать до 60-70% населения страны, а если большая часть граждан откажется от вакцинации, то она будет бессмысленна.
Как изменилось законодательство для борьбы с COVID
Что такое повсеместный масочный режим
Пока поводов для принудительной вакцинации у России нет. По опросу ВЦИОМ (от мая 2020 года), 59% жителей РФ хотели бы привиться от коронавируса. Но большинство жителей (70%) считают, что им должны оставить право выбора: делать ли прививку или нет. При этом на фоне европейских государств в России достаточно высок процент противников прививки от коронавируса: против вакцинации выступают более 35% россиян, тогда как в Германии армия противников насчитывает 9%, Франции – 18%, Великобритании – 9%, Австрии – 16%.
Пока мировое сообщество не пришло к однозначной позиции по вопросу того, как нужно проводить вакцинацию. В Германии делают ставку на сознательность населения и предпочли пойти по добровольному пути. В Италии предполагают выбрать обязательную вакцинацию.
В России действует порядок ускоренной регистрации медпрепаратов в условиях ЧС, что позволяет распространить его на внедрение в производство вакцины от коронавируса.
Почему опасно делать прививку от коронавируса в декабре
Эксперты в области эпидемиологии и иммунологии предупреждают о том, что поспешно внедрять вакцину от COVID-19 опасно. Иммунолог рассказал о последствиях, грозящим людям, которые привиты вакцинами, неизученными должным образом.
Последствия могут быть плачевными. Зав. отделением больницы Хадасса Ар а-Цофим профессором Яковом Беркуном отмечено, что спешить проводить массовые прививки от COVID-19 нельзя, поскольку риск побочных эффектов крайне велик. Несмотря на ведение разработки вакцины десятками лабораторий, данная вакцина не прошла должной проверки безопасности и эффективности.
Какие вакцины лучше не стоит ставить детям?
Для защиты детей от инфекционных и вирусных заболеваний используют разные вакцины. Препараты классифицируются на инактивированные и живые. В России проводится иммунизация отечественными и зарубежными средствами, все вакцины безопасны, эффективны и хорошо переносятся.
В отдельно взятых случаях, иммунопрофилактика может сложнее переносится когда прививают:
- АКДС. Используется для предупреждения заражения коклюшем, столбняком и дифтерией. Средство отличается повышенной реактогенностью. В составе присутствуют твин-80, формальдегид, мертиолят, гидроксид алюминия. Также следует отметить наличие клеточной оболочки коклюшного микроба. Этот элемент нередко провоцирует выраженные побочные реакции у детей;
- БЦЖ. Применяется для защиты от заражения туберкулезной палочкой. Это живая прививка. Ее опасность заключается в том, что она может спровоцировать развитие вакциноассоциированного туберкулеза;
- ЖКВ, ЖПВ. Это аттенуированные прививки против кори, паротита. Из-за наличия живого вируса они способны вызывать развитие настоящей болезни у ослабленных лиц, детей с нарушениями функционирования иммунной системы.
Считается что зарубежные препараты характеризуются более высокой степенью очистки. Они не содержат опасные для организма мертиолят, твин-80. Концентрация гидроксида алюминия и формальдегида ниже. Также в них используются бесклеточные коклюшные компоненты.
Чаще всего негативные последствия могут вызывать живые вакцины.
Стоит ли делать прививки?
Основной довод тех, кто против вакцинации, — возможные осложнения. Да, после введения вакцины у малыша может подняться температура, да, место укола может быть болезненным, но поставьте на одну чашу весов возможные осложнения от вакцинации, а на другую — вероятные последствия конкретного заболевания.
Другое дело, если у малыша ослаблен иммунитет или есть другие причины для медицинского отвода. В этом случае составляется индивидуальный план вакцинации. Иногда лучше отказаться вообще от прививки против конкретного заболевания: например, если ребенок стоит на учете у невропатолога, вакцинация АКДС может привести к очень серьезным осложнениям.
Ваш педиатр может предупредить вас о возможных последствиях, но может и умолчать (им необходимо выполнять план по вакцинации), поэтому не стоит рассчитывать только на врача: если ваш ребенок имеет какие-то проблемы со здоровьем, не поленитесь проконсультироваться у нескольких специалистов (не только у педиатра, но и у иммунолога, например).