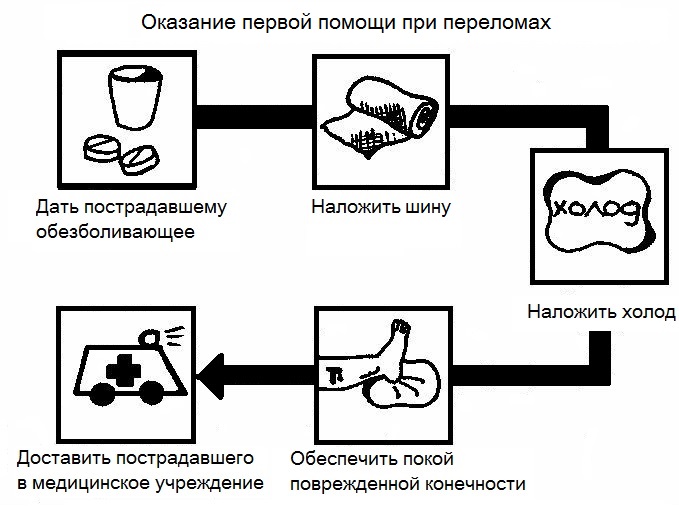
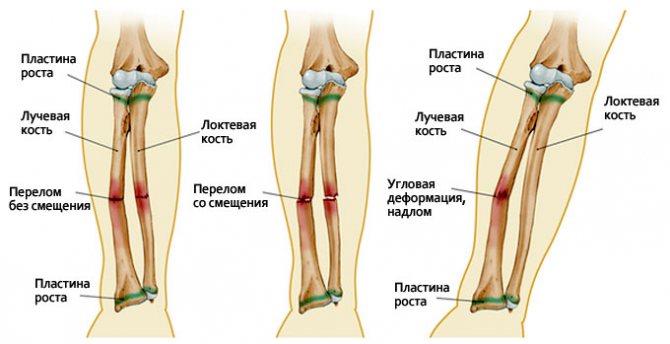
Как распознать перелом лучевой кости руки?
Содержание:
Диагностика
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
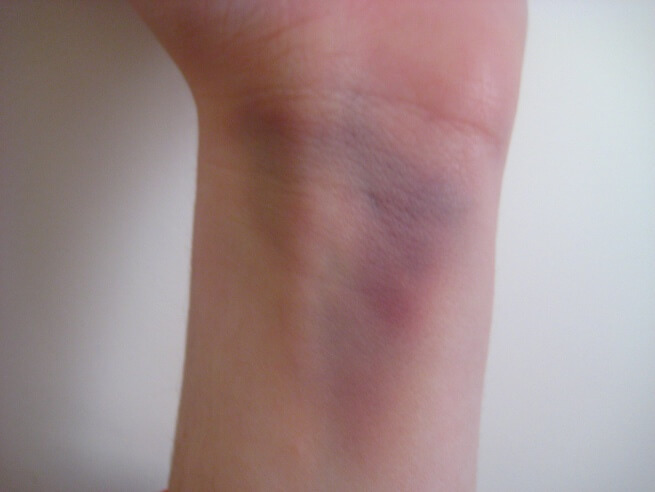
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло фракций по длине, то можно увидеть, что рука стала короче.
Виды переломов руки
Перелом руки подразделяется на виды в зависимости от типа повреждения, особенностей линии перелома, положения отломков и количества травмированных костей.
Тип повреждения
Тип повреждения связывают с состоянием кожных покровов. По типу переломы делят на закрытые и открытые.
- Закрытые повреждения не сопровождаются нарушением кожных покровов. Такие переломы, независимо от положения костных отломков, не образуют ран.
- Открытые переломы всегда сопровождаются смещением костных отломков. При этом один или несколько отломков повреждают кожу изнутри, образуя рану снаружи. Как правило, в такой ране видна кость или ей отломок. Такие переломы имеют больше осложнений, лечить их достаточно сложно.
Место линии перелома
Линия перелома может располагаться в любом месте трубчатой кости.
Диафизарные переломы
Затрагивает исключительно диафиз. Он может сопровождаться или не сопровождаться повреждением желтого костного мозга. Эти переломы легко найти на рентген-снимке.
Метафизарные переломы
Как правило, метафизарные переломы имеют поперечный ход и часто приводят к отрыву эпифиза от диафиза. У взрослых метафаз представлен костной тканью.
Это интересно! У детей метафиз представлен хрящевой тканью, которая позволяет костям расти. Хрящевая ткань более эластичная, чем костная. Хрящ служит амортизатором при падении, потому переломы у детей встречаются реже, чем у взрослых, несмотря на частые падения.
Внутрисуставные (эпифизарные) переломы
Эпифизы почти целиком принимают участие в образовании суставов, потому эпифизарные переломы происходят внутри суставов. Их называют внутрисуставными.
Направление линии перелома
По направлению выделяют следующие переломы:
- Поперечный – линия перелома горизонтальная;
- Продольный – линия вертикальная;
- Косой – линия образует острый угол с осью кости;
- Винтообразный – перелом огибает кость;
- Вколоченный – отломки смещаются вдоль, заходя за сустав и соседние кости;
- Оскольчатый – отломков много, определить ведущую линию перелома невозможно.
Положение костных отломков
Зависимости от наличия или отсутствия смещения костных отломков выделяют два вида перелома:
- Со смещением. В этом случае отломки меняют свое положение. Они могут отдаляться друг от друга, заходить один за другой, поворачиваться вокруг своей оси.
- Без смещения. Части кости остаются на своем месте после перелома.
Количество поврежденных костей
По количеству поврежденных костей выделяют одиночные и множественные переломы. Множественные переломы часто встречается при травме руки в области суставов. При этом ломаются кости, которые этот сустав образуют. Например, перелом нижнего эпифиза плечевой кости и верхнего — локтевой или лучевой.
Симптомы перелома руки
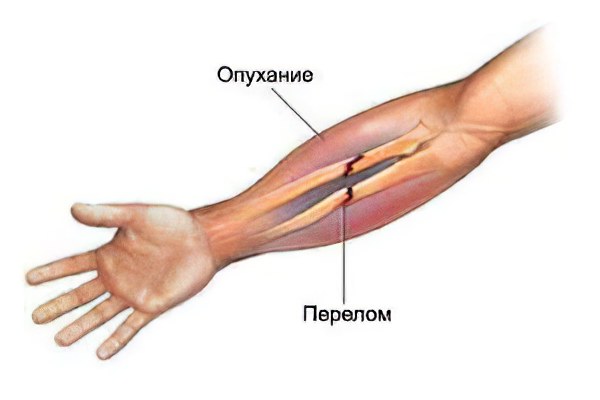
Зная основные симптомы перелома, можно дифференцировать его от просто сильного болезненного ушиба мягких тканей.
В качестве признаков явных, невызывающих сомнения в том, что у человека имеется перелом руки можно выделить следующие:
Нехарактерное положение верхней конечности. Рука неестественно изогнута, имеет соответствующий внешний вид.
В том месте, где отсутствует лучезапястный, локтевой и плечевой сустав можно наблюдать подвижность.
При прощупывании возникает характерный для перелома хруст, носящий название крепитация. Если его сравнивать с похожими звуками, то он напоминает трески, которые издает соль при её поджаривании. Иногда крепитации можно услышать лишь с помощью фонендоскопа, а иногда и без специализированных приборов.
Могут быть видны костные фрагменты и иметься открытая рана, которая сильно кровоточит. В данном случае речь идёт об открытой травме.
Также имеются симптомы относительные, которые позволяют заподозрить наличие перелома, но точный диагноз можно будет установить лишь, проведя полное обследование:
Ощущение боли, которая может быть локализована как в месте повреждения, так и переходить на соседние участки. В частности, когда сломана кость локтевая, боль может отдавать как в плечо, так и в предплечье. Характер её интенсивный даже тогда, когда конечность находится в полном покое, если попытаться дать руке нагрузку или переместить её , то человек испытает прострел, а сама ломота усилится.
Отечность места повреждения и наличие кровоподтека. Независимо от места локализации, припухлость при переломе возникает всегда. Размер отека может варьироваться, он будет больше, чем ближе травма расположена к кисти или к локтевому суставу.
Симптом похолодания конечности – очень опасный признак, свидетельствующий о том, что произошло нарушение кровообращения за счет разрыва крупных магистральных артерий. Хотя подобное случается нечасто. Ещё одной причиной похолодания руки может стать тромбоз, который развивается на фоне разрыва интимы артерии и несет в себе смертельную угрозу. Чаще подобное состояние наблюдается у людей зрелого возраста.
Наличие гематомы. Если на месте кровоподтека заметна пульсация, то это говорит об обильном кровоизлиянии, которое находится в подкожной клетчатке.
Рука деформирована и стала короче неповрежденной конечности. Этот симптом характерен для травм со смещением. Особенно становится заметна деформация при повреждении кости предплечья.
В зависимости от места расположения травмы, будет наблюдаться ограничение подвижности в том суставе, ближе к которому перелом локализован.
Если повреждены нервы, то наблюдается паралич. Будут обездвижены и нечувствительны пальцы рук.
Диагностика
При подозрении на перелом запястья руки для установления диагноза потребуется проведение необходимых обследований. В основном травматологам достаточно рентгенографии, сделанной в двух проекциях. Этот диагностический метод максимально распространен, поскольку информативен и относительно дешев.
При сложных травмах и сочетанных повреждениях применяются более современные методы исследования – МРТ и КТ. Процедуры предоставляют возможность получить полную информацию о травмированных твердых и мягких тканях лучезапястного сустава и разработать соответствующую терапевтическую стратегию, а также спрогнозировать сроки срастания и восстановления.
Лечебный подход
Лечение перелома лучезапястного сустава подбирает травматолог. Врачебная тактика полностью обуславливается характером и степенью повреждения органов. При диагностировании сочетанных травм и обострения хронических болезней потребуется консультация специалистов разных профилей.
Промедление при переломах подобного рода способно привести к различным негативным последствиям, вплоть до появления:
- выраженных суставных деформаций;
- хронического болевого синдрома;
- снижения двигательной активности.
При «старых» переломах лучезапястного сустава чаще всего приходится прибегать к хирургическому вмешательству.
Консервативная терапия
Травма лучевой кости без смещения лечится с помощью консервативных мероприятий. Рука фиксируется путем наложения гипса, и при выраженных болях прописываются анальгетики. Если присутствует смещение, то возвращают отломкам естественное анатомическое положение методом репозиции и прочно фиксируют конечность для сращения кости.
Если пострадавший попадает к врачу через несколько недель, как рука была сломана, риск возникновения деформации сустава и развития артроза резко возрастает. Скорость сращения кости по большей мере связана с качеством выполненной иммобилизации. Руку неподвижно фиксируют на 1-1,5 месяца.
В течение всего ношения гипса пострадавшему следует регулярно посещать травматолога, чтобы врач контролировал процесс выздоровления и при надобности изменил стратегию лечения. Также потребуется проведение рентгенографии, что дает возможность вовремя определить вторичное смещение отломков под повязкой и как можно раньше его устранить.
Снимают гипс приблизительно через месяц после травмы. Но пострадавшему придется продолжить лечение. Лицам с травмами лучезапястного сустава требуется обязательное прохождение реабилитации, что поможет восстановить движения в больной руке и предотвратить появление отложенных осложнений, к примеру, необратимых контрактур.
Реабилитация после перелома лучевой кости руки
Хирургическое лечение
В том случае, если уровень повреждения не позволяет прибегнуть к консервативной терапии либо она не принесла планируемого результата, приходится применить хирургические методы. В таком случае выполняется репозиция, которая бывает закрытой или открытой.
При закрытой выполняется сопоставление отломков без совершения разрезов мягких тканей руки. Она малотравматична, характеризуется отсутствием послеоперационных рубцов и быстрым восстановлением.
В качестве консервативной терапии накладывается гипсовая повязка
При невозможности провести закрытую, осуществляется открытая с использованием специально предназначенных винтов либо пластин. Производится аккуратный надрез тканей, обеспечивающий свободный доступ к месту перелома. Отломки фиксируются при использовании специальных приспособлений – титановых пластин, биологически совместимых с тканями.
Они прочно скрепляют отломки, что дает раньше начать заниматься разработкой травмированного сустава, избежав тем самым формирование контрактуры. Этот метод предоставляет возможность уменьшить период ношения гипса либо вообще обойтись без него.
При открытых повреждениях применяются приспособления для внешней фиксации, которые прочно удерживают отломки, предупреждая вторичное смещение. Открытая травма требует хирургического вмешательства не позже 6-8 часов после несчастного случая.
Рана обрабатывается обеззараживающими средствами для предупреждения присоединения инфекции. Фиксирующие аппараты устанавливаются примерно на 1-1,5 месяца, чего вполне хватает для полноценного сращивания кости.
Полное восстановление после перелома запястья занимает до полугода. Во время лечения следует щадить поврежденную руку, максимально снизить физическую активность и выполнять все рекомендации для защиты конечности от повторных травм.
Диагностика
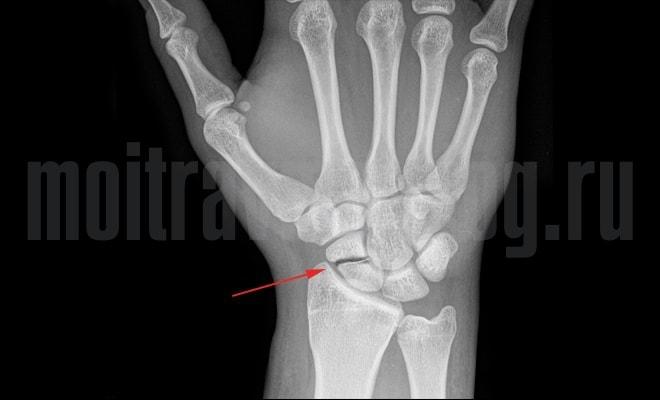
Подробно изложенная история травмы и тщательный осмотр в любом случае не позволят безошибочно определить перелом. Необходим рентген, и в первую очередь, в боковой и передне-задней проекциях. Однако часто бывает и этого недостаточно, в связи с чем делают дополнительный снимок ‒ три четверти. Такая проекция позволяет оценить состояние ладьевидной кости уже именно в профиль.
Случается, что трещина в теле кости не видна даже при подробном изучении снимка при помощи лупы. При этом пациент по-прежнему жалуется на локальную боль в запястье. В такой ситуации рентген необходимо повторить спустя три недели. В течение этого времени на фоне декальцинации расширится щель между отломками, что позволит явно её обнаружить на снимке.
При любом подозрении на неточный диагноз, а также при внутрисуставном переломе понадобятся результаты КТ или МРТ.
Классификация
Существует несколько критериев, которые используют врачи для классификации переломов руки в своей практике. Рассмотрим их.
В зависимости от типа повреждения:
- открытый перелом руки (когда повреждается кожа в месте нанесения травмы и образуется рана);
- закрытый перелом верхней конечности (кожа не теряет свою целостность).
Второй вариант травмы более благоприятный, так как риск инфицирования тканей минимальный и заживление будет происходить намного быстрее.
В зависимости от места расположения линии перелома, выделяют:
- диафизарные (располагаются в области тела кости);
- метафизарные (находятся ближе к проксимальному или дистальному концу костей);
- внутрисуставные, или эпифизарные (линия перелома находится в тех участках костей, которые располагаются внутри суставной капсулы и принимают непосредственное участие в формировании сустава).
Третий вариант считается самым тяжелым, так как такая травма в большинстве случаев требует высокоспециализированного хирургического лечения с целью пластики поврежденных структур сочленения. Также после такой травмы разработать руку гораздо сложнее, существует высокий риск развития посттравматического деформирующего остеоартроза.
В зависимости от направления линии перелома, выделяют:
- продольные;
- поперечные;
- косые;
- винтообразные;
- краевые (когда отламывается только маленький краевой кусочек кости);
- оскольчатые (больше 3-х костных отломков);
- раздробленные (большое количество отломков, которые трудно сосчитать).
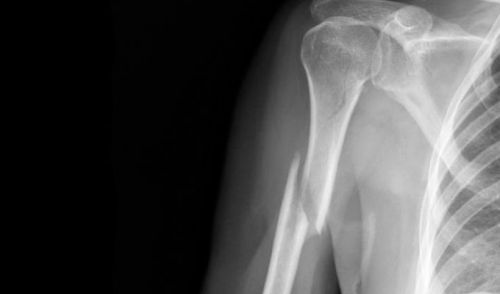 С помощью рентгенографии можно определить точную локализацию перелома и его вид
С помощью рентгенографии можно определить точную локализацию перелома и его вид
В зависимости от количества поврежденных костей:
- изолированные (сломана только одна кость);
- множественные (сломаны одновременно несколько костей верхней конечности).
В зависимости от расположения костных отломков:
- перелом со смещением (теряется анатомическая ось кости, ее отломки смещаются в разные стороны);
- перелом без смещения (присутствует линия перелома, но анатомическая ось кости не потеряна, и отломки не смещены).
Важно еще выделять переломы без осложнений и с осложнениями. К последним можно отнести: артериальное или венозное кровотечение, нарушение целостности нервов, развитие жировой эмболии, инфицирование раны и костей с развитием остеомиелита
Диагностика
Методы диагностики переломов включают опрос пострадавшего, осмотр врачом-травматологом, рентгенография и компьютерная томография.
Устный опрос пациента помогает установить характер травмы, сопоставив ее с характерными случаями. Этот этап фиксирует анамнез, ощущения пациента, например, болезненность повреждения в состоянии покоя, подготавливает пострадавшего к осмотру.
Осмотр травматолога позволяет сделать предварительное заключение о характере травмы, оценить степень повреждений, провести пальпацию для дополнительного уточнения деталей. Опытный врач еще до рентгена верно определяет диагноз.
Метод рентгенографии опровергает, подтверждает и уточняет первоначальное заключение, наглядно показывая перелом в нескольких проекциях. Иногда необходимо дополнить исследование методом компьютерной томографии, которая применяется в сложных случаях с большим числом осколков.
Физиопроцедуры
После окончания основного лечения перелома, которое состоит из восстановления природного положения и фиксации сломанных костей, приступают к таким реабилитационным мероприятиям, как физиопроцедуры.
Через три дня после репозиционирования сломанной конечности назначаются:
- интерференционные токи, преследующие своей целью уменьшение болевых состояний и отека в месте локализации повреждения;
- ультрафиолетовое облучение, которое проводится на симметричной области неповрежденной конечности с целью улучшения кровотока рефлекторным путем в месте перелома;
- изотонические напряжения мышц путем применения небольших физических нагрузок.
После удаления гипса назначают следующие процедуры:
- магнитная терапия, направленная на восстановление кровотока, снижение отечности и ускорении срастания костей;
- лазерная терапия, за счет которой достигается уменьшение воспаления в месте перелома;
- ультравысокочастотная терапия, при которой воздействие на место перелома оказывается за счет электрического поля, способствующего уменьшению отечности и избавлению от болезненных ощущений;
- ультразвуковая терапия, при которой путем воздействия колебаний среды высокой частоты выполнятся доставка к месту травмы различных противовоспалительных и анальгетических препаратов, к примеру, гидрокортизоновой мази;
- электрофорез, при котором поврежденная конечность подвергается воздействию электрических импульсов; также во время электрофореза производят введение раствора новокаина в травмированный сегмент руки.
Обычно каждую процедуру назначают курсом от 5 до 10 сеансов. При выборе той или иной процедуры для конкретного пациента применяется индивидуальный подход.
На завершающей стадии восстановления руки, когда гипс снят и воспалительный процесс купирован, рекомендуется пройти курс обертываний лечебной грязью, а также принимать ванны с добавлением экстракта хвои или лечебной морской соли. Помогает также наложение парафиновых аппликаций.
Симптоматика
Обладая знаниями основных симптомов перелома, даже человек, не имеющий медицинского образования, сможет отличить перелом от обычного вывиха или сильного ушиба.
К абсолютным признакам, подтверждающим наличие у пострадавшего перелома верхней конечности, относятся:
- неестественное положение руки или ее необычная изогнутость;
- подвижность сегментов конечности в местах отсутствия лучезапястного, локтевого или плечевого суставов;
- наличие специфического для переломов похрустывания при пальпации поврежденного участка руки; в медицине такой специфический хруст именуется крепиацией и по звучанию напоминает потрескивание соли на раскаленной сковороде;
- визуализация костных фрагментов;
- наличие открытой кровоточащей раны.
К относительным признакам, вызывающим подозрение в наличии перелома, относятся:
- сильная боль, локализованная в поврежденном месте или отдающая в близлежащие участки тела;
- интенсивный характер боли прострельного типа при попытках пострадавшего двигать поврежденной конечностью;
- появление сильной отечности с кровоподтеком; при этом наибольшая припухлость наблюдается при переломах кистей или плечевого сустава;
- человек чувствует холод в верхней конечности; этот симптом считается наиболее опасным и свидетельствует о нарушении кровотока в конечности, связанного с разрывом артерий или развившимся на ее фоне тромбозом;
- пульсирующая гематома, говорящая о сильном кровоизлиянии в области подкожной клетчатки;
- деформация конечности; к примеру, при нарушении целостности кости предплечья одна рука может визуально казаться короче здоровой конечности, что особенно характерно для переломов со смещением;
- ограниченная подвижность суставов, расположенных возле локализации переломов;
- парализация конечности при нарушении целостности нервных волокон.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке
Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке
Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц
Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Профилактика
Немаловажным фактором или дополнительной причиной переломов может стать недостаток в организме такого важного микроэлемента, как кальций. Его нехватка ведет к хрупкости скелета
Чтоб этот процесс предотвратить, можно принимать специальные аптечные препараты или обогащать свой рацион продуктами питания с большой концентрацией кальция: сыр, кефир, кунжут, орехи, курага, изюм, капуста, петрушка, рыба, фасоль и многие другие. Есть также простое народное средство обогащения организма кальцием: молотую яичную скорлупу принимать по пол чайной ложки с парой капель лимонного сока. Помимо кальция будет неплохим решением периодически пропивать витаминно-минеральные комплексы.
Общей профилактикой всех возможных переломов является максимальная осторожность и здоровый образ жизни. https://www.youtube.com/embed/AUh7O9wHOwE
Диагностика перелома лучевой кости
Клиническое обследование
боль в области перелома, припухлость, патологическая подвижность, функциональная недееспособностьжелательно – очевидцами происшествияСостояние кровеносных сосудов предплечья оценивается на основании следующих критериев:
- Цвет кожных покровов предплечья и кисти. При нормальном кровообращении в периферических тканях кожные покровы имеют бледно-розовый цвет, интенсивность которого может значительно варьировать в зависимости от индивидуальных особенностей. Однако при нарушении артериального кровообращения наблюдается ишемия конечности, то есть ее малокровие. При этом кожные покровы становятся бледными, сухими, холодными. Цианотичный (синюшный) оттенок кожных покровов указывает на нарушение оттока венозной крови или на недостаточное поступление кислорода. Нарушение оттока венозной крови может возникать при тромбозе.
- Пульс на лучевой артерии. Пульс на лучевой артерии, как уже писалось выше, прощупывается немного выше ладонного возвышения большого пальца. Отсутствие пульса в данной области может быть связано с повреждением лучевой артерии, с низким артериальным давлением (пульсация исчезает при снижении систолического, то есть верхнего значения артериального давления ниже 90 мм ртутного столба).
Клиническое обследование позволяет диагностировать повреждения следующих нервов предплечья:
- Срединный нерв. Повреждение срединного нерва выявляется при невозможности сложить большой и указательный палец колечком (жест «ОК»), а также при нарушении тактильной или болевой чувствительности ладонной поверхности первых трех пальцев кисти (большой, указательный, средний).
- Лучевой нерв. Повреждение лучевого нерва диагностируется при невозможности тыльного разгибания пальцев при приложении некоторого сопротивления. При этом утрачивается чувствительность на тыльной поверхности первых трех пальцев.
- Локтевой нерв. Повреждение локтевого нерва сопровождается невозможностью разжатия пальцев против некоторого сопротивления, а также утратой чувствительности кожи в области четвертого и пятого пальца кисти (безымянный и мизинец).
Рентгенографические методы обследования
рентгеномНа сегодняшний день существует несколько методов радиологического обследования:
- Простая радиография или радиоскопия. Простая радиография представляет собой кратковременное просвечивание конечности рентгеновскими лучами с получением изображения на специальной пленке. При радиоскопии изображение проецируется в режиме реального времени на специальный экран. В клинической практике при травматологических патологиях чаще всего используется простая радиография в двух проекциях – переднезадней и боковой. Использование двух проекций позволяет осмотреть исследуемую область со всех сторон и исключает множество диагностических ошибок.
- Линейная томография. При линейной томографии из-за синхронизированного движения излучателя и пленки в различных направлениях может быть получен снимок области на определенной глубине. Данный метод обследования имеет крайне малое диагностическое значение при переломах лучевой кости, однако он широко применяется при других патологиях.
- Компьютерная томография. В основе компьютерной томографии лежит тот же принцип, что и в основе линейной томографии, с той разницей, что вместо пленки используются компьютерные технологии, которые позволяют не только получить более четкий и детализированный цифровой снимок, но также позволяют формировать трехмерные изображения и выявлять мельчайшие дефекты. Компьютерная томография является более дорогостоящим методом исследования, который предполагает большую дозу облучения, чем простая радиография. Однако при диагностических трудностях, а также при необходимости определения целостности сосудов использование данного метода оправдано.
ангиографияРадиологические методы обследования позволяют выявлять следующие признаки перелома лучевой кости:
- наличие дефекта со снижением интенсивности рентгенологической тени (трещина);
- косая, поперечная, винтообразная, продольная линия перелома;
- наличие множественных изолированных затемнений в проекции кости (оскольчатый перелом);
- изменение оси кости в месте перелома;
- отечность окружающих тканей;
- смещение суставных поверхностей;
- вывих локтевой кости.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ)который входит в состав воды и многих других соединенийесли ангиография недоступна
Классификация и виды
По общей классификации перелом предплечья абсолютно ничем не отличается от травм остальных костей.
В зависимости от патогенеза делятся на:
- Патологические – такие переломы вызваны нарушениями костной ткани. Под действие заболеваний кальций вымывается из костей, и они становятся очень хрупкими и ломкими. Примером такой болезни можно назвать остеопороз;
- Травматического характера – от ударов, чрезмерной физической нагрузки, скручивания.
По отношению к целостности тканей переломы бывают:
- Открытые – повреждены мышцы и кожа, видна зияющая рана с отломками;
- Закрытые – нет видимых повреждений.
Переломы левой и правой конечностей ничем не отличаются. На обеих руках виды травм идентичны. Например, анатомическая классификация переломов одинакова с обеих сторон:
- Перелом тела кости;
- Перелом шиловидного отростка;
- Внутрисуставной перелом головки кости и перелом шейки.
Ещё одна классификация различает переломы по линии разлома кости:
- Спиральные;
- Оскольчатые;
- Косые;
- Поперечные;
- Вколоченные;
- Продольные;
- Т — образные.
Перелом лучевой кости, как собственно и локтевой, может быть полным и неполным. При переломе неполном происходит трещина или надлом кости. Если смещения не произошло, то перелом без смещения. В случае, когда произошёл полный перелом, медики говорят о смещении отломков.
Если же отломки сместились со своей оси, то говорят о переломе со смещением. Но есть несколько типов переломов, которые относятся только к костям предплечья:
- Перелом головки и шейки кости. Происходит при падении на локоть. Симптомы: боль при пальпации, нарастающий отёк, наличие гематомы, невозможность разгибания и сгибания в локтевом суставе. Лечение производят путём наложения гипсовой лонгеты на 3-3, 5 недели. Если травма со смещением, то в отделении выполняется остеосинтез. Иногда перелом бывает раздроблённым. Тогда головку лучевой кости удаляют;
- Перелом венечного отростка. Причины и жалобы такие же. Лонгета накладывается на несколько недель. Рука фиксируется под углом 90о перед наложением гипса. Если отломок отростка вклинивается в сустав, показано его оперативное удаление;
- Перелом локтевого отростка. Причиной травмы называют падение на локоть, удар локтем и резкое сокращение трицепса. Симптомы: боль в месте перелома, нарастающий отёк, свисание и деформация кисти. Движение в локтевом суставе резко болезненное. При смещении показан остеосинтез;
- Перелом Монтеджа. При этой травме перелом локтевой кости сочетанный с вывихом головки рядом расположенной кости и повреждением нервов. Частая причина – падение на руку, но может возникать при блокировке удара согнутой в локте рукой. Основная симптоматика: боль, укороченное предплечье, кость со стороны локтя как бы «западает» внутрь. Лечение состоит из вправления вывиха, репозиции отломков и наложении гипсовой лонгеты;
- Перелом Галеацци. Происходит перелом луча в нижней трети с сочетанием вывиха локтевой кости. Со стороны ладони кости как бы «выбухают». Процедуры по вправлению, репозиции и наложению лонгеты выполняет только врач;
- Перелом двух костей предплечья диафизарного типа. Часто встречающийся тип перелома. Происходит как последствие падения на вытянутую руку. Практически всегда – перелом со смещением. При открытом переломе возможно артериальное кровотечение, что усложняет ситуацию. Симптомы: боль, отёк, деформация и укорочение предплечья, при пальпации – крепитация отломков. Репозиция проводится в отделении. После оперативного вмешательства накладывается гипс, сроком на 2-2,5 месяца. Лонгетой обязательно захватывают два сустава – лучезапястный и локтевой;
- Перелом локтевой кости диафизарного типа. Происходит при сильном ударе. Лечение такой травмы заключается в репозиции и наложении лонгеты;
- Перелом диафиза лучевой кости. Причина та же. Симптомы: боль, отёк, деформация. Лечение: репозиция, наложение лонгеты;
- Перелом луча в типичном месте. Нарушение целостности костной ткани происходит в дистальном отделе лучевой кости. На этот тип приходится почти 75% всех случаев.