Сколько стоит лечение катаракты
Содержание:
- Период реабилитации
- Какие бывают хрусталики?
- Методы имплантации ИОЛ
- Консультация офтальмолога
- Имплантация факичных линз
- Осложнения
- Лечение и операции при катаракте
- Виды операции
- Цена операции
- Зачем нужна операция?
- Лечение
- Что это за заболевание?
- Послеоперационный период
- Симптомы
- Осложнения после операции
- Причины развития катаракты
- Процесс операции по удалению катаракты
- Основные преимущества ультразвуковой факоэмульсификации катаракты являются следующие:
- Реабилитация
- Заключение
Период реабилитации
Крайне важно в первый месяц соблюдать все предписания врача и своевременно посещать офтальмолога для периодических проверок.
В памятке пациенту для скорейшей реабилитации после операции обычно советуют соблюдать следующие правила:
- Ношение солнцезащитных очков.
- Сон на спине или на стороне, противоположной прооперированному глазу.
- Избегание наклонов, физических нагрузок, поднятия тяжестей.
- Отказ от макияжа глаз.
- Избегание переохлаждения или, напротив, перегревания.
- Касаться глаза нужно только чистыми руками, не надавливая на яблоко.
- Не мыть глаз мылом, протирать его чистой водой при помощи стерильного ватного тампона.
Какие бывают хрусталики?
Сферические и асферические
- Одинаковое преломление света в любой точке линзы, обеспечивая качественное изображение;
- Минимальную слепимость от направленных источников света в темноте;
- Наилучшую контрастность и цветопередачу.
Торические и мультифокальные торические ИОЛ
Эти линзы со сложной оптикой предназначены пациентам с астигматизмом. Данные модели нейтрализуют роговичный астигматизм, обеспечивая максимально четкое изображение. Мультифокальные торические ИОЛ обеспечивают хорошее зрение у пациентов с астигматизмом на ближнем и дальнем расстояниях. В нашей клинике используются торические и мультифокальные торические интраокулярные линзы: AсrySof IQ Toric, AсrySof IQ ReStor Multifocal Toric, LENTIS Mplus ToricПодробнее о торических ИОЛ >>>Подробнее о мультифокальных торических ИОЛ >>>
Трифокальные ИОЛ
Трифокальные искусственные хрусталики представляют собой инновационные офтальмологические интраокулярные линзы со сложной оптикой. Основной особенностью является наличие трех фокусов, а значит, пациент будет в равной степени хорошо видеть на близком, дальнем и среднем расстоянии. Трифокальные ИОЛ хорошо зарекомендовали себя, в том числе обеспечивая качественную картинку в условиях плохой освещенности (актуально для вождения в вечернее или ночное время суток, а также для чтения при неярком свете). В этом заключается их функциональное преимущество по сравнению с монофокальными и мультифокальными интраокулярными линзами. Асферическая трехфокусная линза является аберрационно нейтральной. Благодаря этому линза, в отличие от других ИОЛ, не добавляет дополнительных аберраций в глаз человека, что обеспечивает необходимую глубину и резкость зрения. После имплантации трифокальной ИОЛ зрение восстанавливается у пациентов любого возраста при отсутствии серьезных проблем с роговицей и сетчаткой. Таким образом, трифокальная линза позволяет пациентам обходиться без очков, обеспечивать высокое качество зрения в условиях различной освещенности.В нашей клинике используются трифокальные линзы AcrySof IQ PanOptix и ZEISS AT LISA TriTрифокальные линзы AcrySof IQ PanOptix Toric и ZEISS AT LISA tri Toric – это линзы, позволяющие обеспечивать высокое зрение у пациентов с астигматизмом, сохраняя все преимущества AcrySof IQ PanOptix и AT LISA tri.Подробнее о трифокальных ИОЛ >>>
ИОЛ с цветными фильтрами
Современные хрусталики производятся с ультрафиолетовым фильтром, а модели премиум-класса окрашивают желтоватыми пигментами, что обеспечивает максимально натуральное цветовосприятие.
Методы имплантации ИОЛ
В нашем офтальмологическом центре проводится:
- тоннельная экстракция — операция по удалению катаракты, при которой помутневший хрусталик удаляют через небольшой (до 3,5 мм) самогерметизирующийся разрез и заменяют ИОЛ;
- факоэмульсификация катаракты — операция по удалению хрусталика через небольшой прокол при помощи специального инструмента – факоэмульсификатора (для этого используется дробление с помощью ультразвука), на его место имплантируется ИОЛ.Современные хрусталики отличаются способностью сворачиваться в тончайшую трубочку, чтобы можно было ввести их в глаз через маленький прокол в капсульный мешок, где они разворачиваются и превращаются в полноценную оптическую линзу.
Консультация офтальмолога
В офтальмологической клинике «Новый взгляд» Вы можете пройти диагностику зрения, получить консультацию офтальмолога и хирурга-офтальмолога, который определит необходимость операции по проведению факоэмульсификации с имплантацией ИОЛ и оптимальную модель искусственного хрусталика для восстановления зрения.Цены на операции по имплантации ИОЛ и модели хрусталиков Вы можете уточнить по телефону или на консультации у специалиста.Записаться Стоимость услугМы находимся по адресу: Московский научно-исследовательский офтальмологический центр «Новый взгляд», метро Крылатское, Крылатские холмы, д.30, корп.2, +7 (495) 412-20-01Схема проезда
Имплантация факичных линз
Для пациентов с серьезной степенью снижения зрения факичные линзы могут стать эффективным способом решения проблемы. Это спасение в ситуациях, когда лазерная коррекция невозможна. Для имплантации внутриглазных линз не требуется удаление хрусталика. Факичные линзы размещаются перед ним и эффективно восстанавливают зрение. Пройдя такую процедуру, можно очень надолго забыть об очках и навсегда отказаться от контактных линз.
подробнее
Установка искусственного хрусталика – малотравматичная и высокоэффективная современная операция, которая помогает вернуть остроту зрения людям, страдающим от катаракты
подробнее
Осложнения
Хотя операцию по удалению катаракты разрекламировали, как безопасную и на 100% эффективную, далеко не у каждого пациента она проходит блестяще. Иногда после подобного вмешательства могут быть неприятные осложнения.
Основные осложнения:
- Вторичное помутнение (в 12-15%). Возникает из-за сложности в удалении всех измененных клеток хрусталика. Осложнение встречается при традиционном вмешательстве, однако лазерная коррекция его исключает. При этом необходимо повторное вмешательство и более длительное восстановление.
- Отслойка сетчатки (в 1 %). Встречается при дополнительных глазных патологиях или глазных травмах в реабилитационном периоде.
- Высокое внутриглазное давление (в 2%). Проявляется при неправильном поведении больного в послеоперационном периоде.
- Смещение хрусталика (в 2%). Основной причиной служит неправильный подбор размера искусственного хрусталика. Для исправления требуется новая операция.
- Кровоизлияния (в 3%). Случается при несоблюдении памятки в реабилитационном периоде (в виде подъема тяжестей или запрещенной физической нагрузки). Лечится медикаментозно или повторной операцией.
- Отек сетчатки (в 4%). Встречается при глазной механической травме, сопутствующих заболеваниях глаз (глаукома, сахарный диабет), нарушениях в послеоперационный период. Лечится медикаментозно.
Операция по удалению катаракты возвращает зрение. Ведь другого эффективного способа лечения патологии не существует
Для высокоэффективного оперативного лечения катаракты важно выбрать грамотного и специалиста, а самому пациенту не допускать необдуманных поступков и нарушений в реабилитационный период. Берегите ваши глаза!
- Катаракта / В.В. Шмелева. — М.: Медицина, 1981.
- Лучевые катаракты. — М.: Государственное издательство медицинской литературы
- Лечение болезней глаз: Коррекция зрения. Оптика: моногр. / М.В. Куропаткина. — М.: Рипол Классик, 2010.
- Волгоградский государственный медицинский университет
Лечение и операции при катаракте
Существует несколько современных методик, помогающих избавиться от помутневшего хрусталика и восстановить зрение:
- Экстракапсульный способ;
- Использование ультразвука;
- Применение лазера.
Суть первой методики заключается в том, что задняя капсула хрусталика сохраняется, в итоге остается небольшое пространство между ним и передним участком ока. Удаляется только ядро пораженного элемента и клеточные массы. Главный недостаток заключается в наложении швов, поскольку для проведения всех манипуляций выполняется большой разрез. Две остальные методики подробней рассмотрим ниже.
Хирургия катаракты фемтосекундным лазером
Аппарат в автоматическом режиме выполняет все сложные этапы оперативного вмешательства по изъятию хрусталика и установке имплантата:
- Разрез роговой оболочки;
- Выполнение переднего капсулорексиса;
- Факофрагментация.
Фемтосекундный лазер выполняет идеальный разрез по индивидуально заданным параметрам для каждого пациента. Ювелирная точность позволяет отверстию сохранить герметичность после завершения операции и ускорить процесс восстановления.
Вскрытие капсулы также просчитывается до миллиметра, особо важен этот параметр при имплантации интраокулярных линз класса премиум. Дробление хрусталика лазером сокращает количество используемого ультразвука, это существенно уменьшает уровень нагрузки на роговую оболочку и сводит к минимуму риск развития осложнений.
Преимущества удаления катаракты с помощью фемтосекундного лазера
Процедура имеет несколько неоспоримых преимуществ перед своими «конкурентами»:
- Не требуется выполнение разрезов, все манипуляции по дроблению и извлечению хрусталика проводятся дистанционно;
- 100% безопасность. В процессе проведения операции доктор видит глаз в формате 3D, он может рассмотреть его мельчайшие элементы. Благодаря этому есть возможность контролировать ход вмешательства и сохранить в целостности все структуры;
- Высокая точность. Основная часть процедуры протекает в автоматическом режиме, манипуляции выполняются с точностью до одного микрона. Вместо ножевого прокола лазер аккуратно раздвигает ткани ока и формирует разрез идеальной формы. Он заживает за короткий срок, поскольку самогерметизируется и сохраняет стабильность;
- Быстрая регенерация. В процессе операции не используются хирургические инструменты, практически все действия выполняются дистанционно. Это позволяет избежать риска развития осложнений и ускорить процесс выздоровления;
- Современные имплантаты способны на 100% заменить человеческий хрусталик. Не зря их называют «умные линзы». Главное, идеально их распределить в капсуле. А сделать это с филигранной точностью сможет только лазер. ИОЛ должны находится строго по центру, сохранять стабильное положение, даже малейшее их смещение негативно скажется на остроте зрения.
Ультразвуковая факоэмульсификация
Принцип процедуры заключается в том, что через небольшой разрез на роговой оболочке вводится специальное оборудование, испускающее ультразвуковые волны. Они дробят пораженный хрусталик, пока он не достигнет дисперсной фазы. Полученная эмульсия выводится из ока с помощью системы трубочек.
Главный минус методики заключается в том, что большое количество ультразвуковых волн негативно сказывается на состоянии близлежащих тканей и структур. Уровень наносимого вреда зависит от мощности колебаний.
Как происходит факоэмульсификация?
В начале операции доктор вручную или с помощью лазера выполняет микроскопический разрез размером около двух с половиной миллиметров. Через него осуществляются все дальнейшие манипуляции. В переднюю камеру зрительного аппарата вводят универсальное вещество, предназначенное защитить внутренние структуры ока от повреждений.
Далее под воздействием ультразвука разрушается помутневшая масса и через вакуумный шприц удаляется из полости. В очищенную капсулу на место изъятого хрусталика устанавливают имплантат, который в дальнейшем будет выполнять все функции своего «предшественника».
| Завершающим этапом операции становится вымывание защитного вещества, для этого используется ирригационный раствор. |
Виды операции
В настоящее время офтальмологические клиники предлагают проведение операций по четырем современным методикам:
Лазерная факоэмульсификация.
Ультразвуковая факоэмульсификация.
Экстракапсулярная экстракция.
Интракапсулярная экстракция.
Пациенты часто спрашивают, какая операция катаракты рекомендуется к проведению у пожилых людей. Легче всего организмом переносится ультразвуковая факоэмульсификация, именно ее обычно делают детям и пожилым людям.
Лазерная факоэмульсификация подразумевает применение специального дорогостоящего оборудования, поэтому ее проводят в сложных случаях, где неэффективно ультразвуковое воздействие: при глаукоме, сахарном диабете, вторичной катаракте, дистрофии роговицы.
Пациенту закапывают обезболивающие капли, а область вокруг глаза обрабатывается антисептиком.
Хирург выполняет небольшой разрез и направляет лазерный луч на помутневший хрусталик. В результате лазерного воздействия хрусталик распадается на мелкие частицы. На его место устанавливается имплант. Разрез на роговице герметизируют без наложения швов.
Преимуществом лазерной методики является низкий риск осложнений, обусловленный тем, что в глаз не вводятся инструменты. Поэтому госпитализация, как правило, не требуется, и пациента через несколько часов отпускают домой. В течение нескольких дней происходит восстановление зрения.
Ультразвуковая факоэмульсификация признана наиболее безболезненным и комфортным для пациента хирургическим методом. В современных клиниках ее совмещают с фемтолазерным сопровождением. Это последнее слово в хирургии глаза. Перед проведением операции глаз обездвиживают и обезболивают специальными глазными каплями. В область глаза вводят обезболивающий препарат.
Ультразвуковое воздействие превращает хрусталик в эмульсию, которую выводят через специальный зонд, а на свободное место через микроскопический разрез не более 3 мм вставляют искусственную линзу в свернутом состоянии. Внутри капсулы она расправляется, принимает правильную форму и надежно фиксируется. Микроразрез герметизируется самостоятельно, без наложения швов.
Экстракапсулярная экстракция является традиционным и недорогим способом удаления катаракты. Однако он требует проведения больших разрезов, наложения швов и длительного восстановления. К тому же, этот метод считается травмоопасным и чреват побочными явлениями. Данная операция заключается в разделении хрусталика на две части и их выводе через разрез, при этом капсула остается в сохранности. Проводят операцию ЭЭК в стадии зрелой и перезрелой катаракты и при твердом хрусталике. Несмотря на очевидные минусы, бывают ситуации, когда возможен только этот вид хирургического вмешательства: при слабости связок хрусталика, дистрофиях роговицы, узких зрачках, а также в случае вторичной катаракты.
Интракапсулярная экстракция проводится под воздействием низких температур, с использованием специального инструмента криоэкстрактора. Этот вид хирургического лечения также, как и предыдущий, не требует дорогостоящего оборудования и широко доступен. С помощью криоэкстрактора хрусталик замораживается, становится твердым, что позволяет его легко удалить вместе с капсулой. На место удаленного хрусталика устанавливают имплант. Данный вид операции не делают детям и подросткам, хотя процедура хорошо переносится больными. Показаниями к интракапсулярной экстракции являются травматическая катаракта, вызванная ранениями глазного яблока.
Офтальмологи считают, что лучше делать операцию по удалению катаракты, когда патология вызывает изменения привычного ритма жизни пациента. Обычно это происходит на ранней стадии развития болезни или при незрелой катаракте. Обычно пациенты сомневаются, нужна ли операция немедленно, и хотят оттянуть неприятное событие, но я всегда предупреждаю, что прогноз операции при перезрелой катаракте менее благоприятен, а вероятность осложнений значительно выше.
Цена операции
Стоимость наших услуг вы можете посмотреть в разделе «прайс». Цена операции лечения катаракты у пожилых людей зависит от нескольких факторов, главный из которых – стоимость интраокулярной линзы. Также учитывается квалификация хирурга, расходные материалы, вискоэластики, необходимость дополнительных процедур.
В клинике «Глазная хирургия» оперативное вмешательство проводит хирург высшей квалификации с 25-летним опытом работы, в том числе зарубежным. Стоимость услуг значительно ниже, чем в московских клиниках, а используемое оборудование соответствует всем принятым в офтальмологии мировым стандартам.
Зачем нужна операция?
В большинстве случаев для лечения используют хирургический метод. Оперативное вмешательство позволяет быстро восстановить зрение без вреда для организма. Если своевременно не обратиться к доктору, то может развиться одно из следующих осложнений:
- Амавроз – полная потеря зрения. Диагноз может быть поставлен уже спустя 3-5 лет после выявления первых клинических проявлений катаракты.
- Вывих хрусталика. При данном состоянии хрусталик смещается в полости глаза и отрывается от связок, удерживающих его. Восстановление, как правило, невозможно. Производят удаление хрусталика.
- Хронический иридоциклит – воспалительное рецидивирующее поражение радужки и ресничного тела. После стихания острой фазы заболевания хрусталик удаляется.
-
Обскурационная амблиопия – самое грозное осложнение. Сетчатка, которая не получает световых сигналов сквозь помутнённый хрусталик, атрофируется и теряет свою функциональную активность. Даже если восстановить прозрачность – зрение уже никогда не станет прежним, так как отсутствует адекватный фоторецепторный аппарат.
- Вторичная глаукома – повышенное внутриглазное давление, обусловленное «набухшим» хрусталиком.
Лечение
Усиливающееся ухудшение зрения требует лечения вторичной катаракты. Если ее не лечить, то со временем разовьется частичная или полная слепота. Какими способами удаления лечится повторная катаракта?
Лучшее лечение повторной катаракты после замены хрусталика – проведение лазерной дисцизии вторичной катаракты. Лазерная дисцизия широко распространена, офтальмохирурги имеют большой опыт. Считается золотым стандартом лечения, проводится быстро, не требует госпитализации.
Перед проведением операции закапывают мидриатики для расширения зрачка. Затем лазером создают небольшое отверстие. Далее проводят фотодеструкцию измененных тканей, т. е. рассечение и разрушение при помощи лазера.
Лечение вторичной катаракты – сложная задача. Связано это с частой необходимостью операции и невозможностью ее выполнения из-за сопутствующих заболеваний. В этом случае замедлить развитие патологии, улучшить качество жизни помогают консервативные методы лечения. Пациентам назначают капли, оказывающие положительное влияние на состояние хрусталика, улучшающие обменные процессы в нем, способствующие нормальной регенерации поврежденных тканей. Например, врач может порекомендовать Офтан Катахром – финские глазные капли с доказанным клиническим эффектом, в состав которых входит антиоксидант цитохром С, витамин никотинамид и источник энергии аденозин.
Удаление вторичной катаракты лазером малотравматично, вводить хирургический инструментарий в глазную полость не нужно. 98% людей отмечают значительное улучшение зрения. Противопоказания к лечению вторичной катаракты лазером: рубцы, помутнение, отек роговой оболочки, патологические изменения глазного дна, воспалительные болезни глаз.
Хирургический метод удаления вторичной катаракты устарел, проводят редко. Называется капсулотомия. Суть метода в рассечении помутневшей капсулы хрусталика хирургическим инструментарием. Хирургическая капсулотомия опасна риском травматических повреждений структур зрительного органа. Имеет длительный период восстановления. Сопряжена с повышенным риском инфекционных осложнений.
Цель – профилактика инфекционных осложнений, уменьшение воспалительных проявлений, стабилизация ВГД. Курс местной терапии – до 1 недели. На контрольных осмотрах после операции врач оценивает состояние зрительного органа и решает вопрос о сокращении или продлении курса терапии.
Что это за заболевание?
Катаракта – это помутнение и потеря прозрачности в хрусталике глаза. В норме, чтобы изображение фокусировалось на клетчатке, хрусталик должен быть прозрачным. При помутнении он не способен пропускать свет, и происходит ухудшение зрения вплоть до его полной потери.
В зависимости от места расположения помутнения в хрусталике катаракты бывают:
- ядерные (в центре);
- корковые (периферия);
- сумочные (в капсуле, которая покрывает хрусталик).
Этиология
Часто катаракта – это результат заболевания каких-либо органов, всего организма или окружающих тканей, которые нарушают нормальное питание хрусталика. Возможные болезни, провоцирующие помутнение хрусталика:
- сахарный диабет;
- гипертоническая болезнь;
- глаукома;
- высокая близорукость;
- перенесённые инфекционные заболевания;
- вредные привычки (алкоголь, курение).
По этиологическим признакам катаракту не всегда можно разделить, чаще всего квалифицируют по локализации, общей клинической картине, течению болезни и другим.
По причинам катаракту различают:
- Возрастная или старческая. Самый распространённый вид — до 90% всех случаев заболевания. Белки, входящие в состав хрусталика, начинают разрушаться вследствие процессов старения. Это и приводит к помутнению линзы. Процесс потери прозрачности хрусталика при возрастной катаракте может занять от 4 до 15 лет. В зависимости от индивидуальных особенностей организма.
- Травматическая. Появляется в результате травм глаз или головы.
- Врождённая. Развивается при нарушении внутриутробного развития, вызванного изменениями в структуре белков. Генетические изменения происходят по причинам инфекционных болезней матери в I триместре, сахарного диабета будущей родительницы или вследствие приёма ею определённых медикаментов.
- Лучевая. Появляется в результате длительного радиационного облучения или на фоне приёма гормональных препаратов.
Основные симптомы
К главному симптому катаракты относят ощущение человека, который видит всё через пелену, как через запотевшее стекло. Этот симптом говорит о поражении центральной зоны хрусталика и о необходимости срочного оперативного вмешательства. Дополнительные симптомы:
- ухудшение остроты зрения;
- повышенная чувствительность и непереносимость яркого света;
- снижение ночного зрения;
- появление бликов и пятен около источников света;
- ухудшение цветового восприятия;
- сложность в подборе очков и их частая смена;
- быстрая утомляемость глаз.
Лечение
Лечение катаракты происходит медикаментозным или хирургическим путём. Капли для глаз при медикаментозном лечении способствуют улучшению обменных процессов в хрусталике глаза, что может замедлить процесс развития катаракты.
ВАЖНО. С точки зрения доказательной медицины эффективность инстилляции не имеет подтверждений.. Единственный эффективный способ лечения катаракты – хирургическое вмешательство
Единственный эффективный способ лечения катаракты – хирургическое вмешательство.
Послеоперационный период
После манипуляций хирурга пациент находится под присмотром врачей в течение 30 минут. Как только действие анестетика полностью прекратится, он отпускается домой и возвращается к привычной жизнедеятельности.
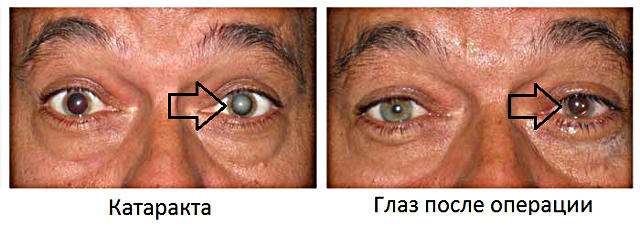
Фото до и после операции
В течение 24-48 часов после вмешательства пациент может наблюдать симптомы дискомфорта, обусловленные отёком околооперационных тканей:
- ощущение жжения и зуда в глазу;
- появление мурашек или искр перед глазами;
- сухость в глазу;
- снижение остроты зрения, нарушение аккомодации.
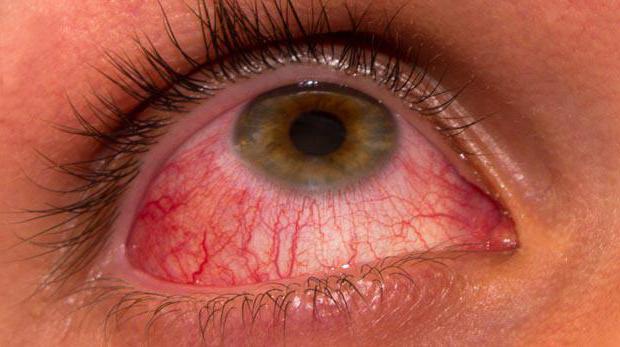
Как правило, данные проявления быстро исчезают и не требуют специального лечения.
Таблица. Скорость исчезновения симптоматики.
| Срок | Процент от общего числа больных |
|---|---|
| 1-2 часа | 32% |
| 2-6 часов | 16% |
| 6-12 часов | 11% |
| 12-48 часов | 41% |
Для профилактики развития осложнений рекомендовано принимать следующие препараты на протяжении двух недель.
- Антибактериальные средства (для профилактики инфекционно-воспалительных заболеваний). Препаратами выбора являются Флоксал, Офтавикс, Тобрекс.
- Противовоспалительные медикаменты. Способствуют снятию отёка Диклоф или Индоколир. При выраженном воспалении назначаются гормональные средства – Офтандексаметазон или Максидекс.
- При повышенной сухости показаны препараты искусственной слезы (Оксиал, Систейн).
Тобрекс
Кроме того, рекомендовано отказаться в ближайшие 3-4 дня от:
- активных физических нагрузок;
- употребления спиртных напитков и курения.

Отказ от вредных привычек
Симптомы
Катаракта может развиваться на протяжении долгих лет, и обычно её симптомы возникают у пожилых людей. Со временем хрусталик постепенно мутнеет. Если катаракта не очень тяжелая, вы можете вообще не заметить никаких изменений.
Если у вас катаракта на обоих глазах, один глаз может пострадать больше другого. Ваше зрение может стать:
- размытым;
- затуманенным или замутненным;
- могут появиться маленькие точки (области, в которых вы хуже видите).
Глаза могут по-разному реагировать на свет. Например, вам может быть тяжело видеть, если:
- свет неяркий;
- свет очень яркий, например, в солнечный день или при сильном искусственном освещении.
Катаракта также вызывает следующие жалобы:
- Яркий свет может слепить вас или вы испытываете дискомфорт, глядя на него.
- Цвета кажутся выцветшими или нечеткими.
- Вы можете видеть все в желтоватом цвете.
- Чтение, просмотр телепередач и выполнение других обычных действий может стать сложнее, чем раньше.
- У вас может быть двоение в глазах (когда вы видите два предмета вместо одного).
- Вы можете видеть радужные круги вокруг ярких источников света, например, фар автомобилей или уличных фонарей.
- Если вы носите очки, вы можете заметить, что стали хуже в них видеть.
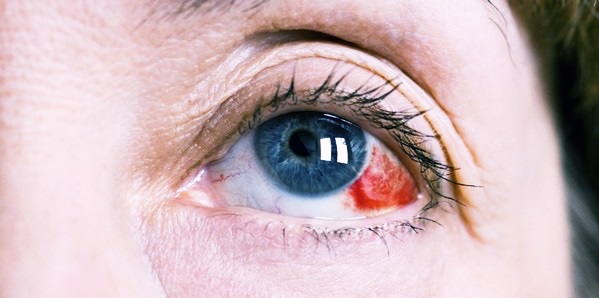
Осложнения после операции
Ни один метод хирургического вмешательства не лишён недостатков. Частота развития осложнений после проведения факоэмульсификации составляет около 0,5%.
- Инфекционно-воспалительные патологии – самый частый вид осложнений (90% от числа всех). Основная причина – это нарушение самим пациентом мер личной гигиены и предписаний врача относительно послеоперационных мероприятий. Крайне редко инфицирование имеет ятрогенный характер.
- Выраженный отёк роговицы.
- Дислокация искусственного хрусталика. Современные линзы имеют надёжный аппарат фиксации, в редких случаях при нарушении техники операции или несоблюдения предписаний врача может произойти его смещение с повреждением внутренних структур глазного яблока.
- Вторичная катаракта – помутнение тканей задней камеры хрусталика.
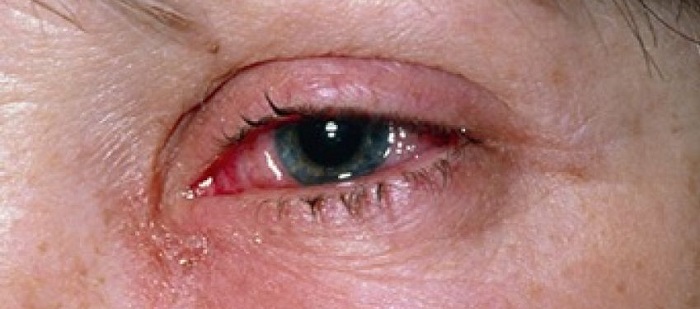
Послеоперационный конъюнктивит
Причины развития катаракты
Этим видом заболевания, по статистическим данным, болеет 40% населения имеющих возраст 75 лет.
После 80 лет, катаракта, в той или иной форме, встречается более чем в 50% случаев, и вызывает зрительную дисфункцию разной степени.
Причины, приводящие к развитию катаракты появляются вследствие:
- Отягощённой генетической наследственности, если такой патологией страдали близкие родственники.
- Травматизации глазного яблока, или при постоянном контакте с химическими соединениями.
- Радиационного воздействия.
- Эндокринных нарушений, особенно если у пациента сахарный диабет.
- Длительной привычки табакокурения.
- Негативных экологических факторов, проживание в загрязнённых зонах, отходами металлургических или химических комбинатов.
- Длительного приема медикаментозных средств, нарушающих остроту зрительного восприятия.
- Воздействия ультрафиолета.
- Заболеваний хрусталика глаза.
Процесс операции по удалению катаракты
Для полного избавления от катаракты, помутнения хрусталика в настоящее время используется четыре современных метода:
- лазерная факоэмульсификация;
- ультразвуковая факоэмульсификация;
- экстракапсулярная экстракция;
- интракапсулярная экстракция.
У каждого способа оперирования отличается процесс, стоимость, продолжительность реабилитационного периода и противопоказания.
Лазерная факоэмульсификация
Точный и дорогостоящий метод удаления катаракты, особенно в сложных случаях – при подвывихе хрусталике, заболевании, сопряженном с глаукомой, сахарным диабетом, дистрофии роговицы.
Перед процедурой для анестезии закапываются специальные капли, кожа вокруг обрабатывается антисептическим раствором. Здоровый глаз прикрывается ватно-марлевой салфеткой.
С помощью лазерного луча делается микроскопический разрез роговицы, через который затем этим же лучом дробится патологический, мутный хрусталик. На место природного хрусталика имплантируется интраокулярная линза. Разрез герметизируется бесшовным методом. При операции возможно видение пациентом кратковременных вспышек света.
Через несколько часов возможно возвращение пациента домой. Госпитализация при удалении катаракты лазером не требуется. Через несколько дней восстанавливается зрительная функция и острота зрения.
Достоинство метода – минимальный риск инфицирования глаза, поскольку в область надреза не вводятся инструменты. Стоимость операции зависит от наличия осложнений и их степени, типа имплантируемой интраокулярной линзы и престижности клиники. В среднем варьируется от 35 до 100 тысяч рублей.
Ультразвуковая факоэмульсификация
Во время операции хирургом делается небольшой разрез, через который ультразвуком дробится мутный зрачок и имплантируется интраокулярная линза. Данный метод может использоваться на любой стадии катаракты, в том числе при начальной форме.
Стоимость операции в каждом случае разная. Без имплантации она варьируется от 38 до 45 тысяч рублей. При имплантации зависит от категории сложности (первая, вторая, третья) и типа линзы (торическая, мультифокальная, мультифокальная торическая, мягкая асферическая). Стоимость колеблется от 60 до 120 тысяч рублей.
Экстракапсулярная экстракция
Хрусталик удаляется через большой разрез несколькими частями, при этом капсула сохраняется. Затем накладываются швы.
Реабилитация при оперировании данным методом занимает до 4 месяцев, требуется ношение подобранных очков. Возможно развитие дальнозоркости и астигматизма из-за послеоперационного рубца.
Данный способ менее дорогой, поскольку не требует дорогостоящего оборудования – до 35 тысяч рублей. Он применяется при перезрелой катаракте, нерасширяющемся зрачке, слабом связочном аппарате хрусталика, дистрофии роговицы.
Интракапсулярная экстракция
Наиболее дешевый и опасный способ оперативного лечения катаракты при помощи криоэкстрактора. Данный прибор замораживает хрусталик, после чего твердое тело хирург удаляет.
При данном способе лечения часто возникают послеоперационные осложнения, развивается вторичная катаракта из-за возможного нахождения частичек хрусталика внутри глаза и их разрастания.
Основные преимущества ультразвуковой факоэмульсификации катаракты являются следующие:
- Гораздо меньшие размеры разреза;
- Отсутствие швов (без швов) на уровне разреза;
- Снижение осложнений во время и после операции;
- Сокращение времени операции;
- Легкая анестезия;
- Снижение риска заражения;
- Минимальная травматизация;
- Соблюдение анатомии глаз;
- Послеоперационное визуальное восстановление намного быстрее, в отличие от экстракапсулярного метода;
- Сокращение периода ограничений после операции.
Перед операцией необходимо сдать анализы, пройти ЭКГ с заключением терапевта. Ознакомиться с полным списком необходимых анализов можно здесь.
Кроме того, за 2 дня до операции вы должны начать лечение антибиотиками, каплями или таблетками. В день операции вам не разрешается пить кофе, так как это может повлиять на эффект анестезии, но вы можете легко пообедать и выпить жидкости
Важно, чтобы вас после операции сопровождали, так как ваш оперированный глаз будет перевязан до осмотра на следующий день
Реабилитация
В зависимости от метода замены хрусталика при катаракте полное восстановление функций глаза и остроты зрения происходит до 6 месяцев
При этом важно соблюдать профилактические рекомендации в послеоперационный период:
- использовать назначенные офтальмологом средства, направленные на предотвращение инфицирования тканей, воспалительного процесса, способствующие быстрой регенерации и восстановлению;
- не поднимать тяжести, ограничить просмотр телевизора, работу за компьютером и телефоном, чтение газет в ненадлежащих условиях в целях уменьшения зрительной нагрузки;
- сбалансировано питаться, достаточно спать и отдыхать;
- своевременно ходить на консультации к офтальмологу;
- при появлении нежелательных симптомов, развитии осложнения обратиться к офтальмологу.
В первое после операции время возможна отечность глаза, боль, светобоязнь, быстрая утомляемость и преходящий дискомфорт
При появлении этих симптомов позже или их усилении важно сообщить врачу
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.