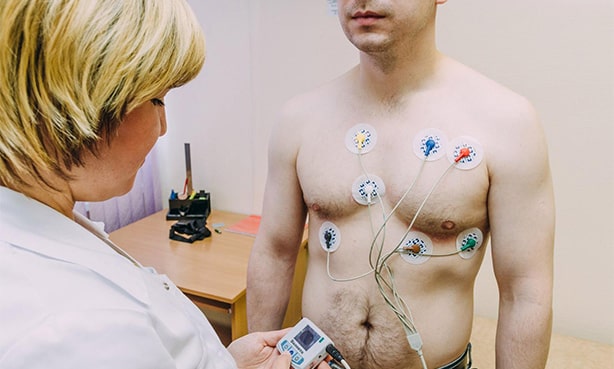
Бронхоспазм (спазм бронхов): причины и как развивается, симптоматика, помощь и как лечить
Содержание:
Классификация
В зависимости от клинической картины и структур, вовлеченных в бронхоспазм, различают:
- парциальный бронхоспазм – для которого характерно сохранение участков легочной ткани, способной нормально функционировать;
- тотальный – отличается вовлечением всех бронхиол и мелких веток бронхиального дерева.
Спазм веток бронхиального дерева при аллергических реакциях может развиваться в результате внешних и внутренних раздражителей и отличаться атопической и инфекционно-аллергической формой течения.
Варианты и особенности астматического статуса
Астматический статус (МКБ-10: J46 ) является продолжительной стойкой обструкцией дыхательных путей, резистентной к обычному лечению. Он бывает:
- медленно развивающийся – обычно вызван постепенно нарастающим воспалением и обструкцией бронхов;
- анафилактический – немедленно возникшее сужение просветов структур бронхиального дерева в результате гиперэргических анафилактических реакций немедленного типа, спровоцированных контактом с аллергеном, например, с табачным дымом, парами бензина;
- анафилактоидный – развивается при холинергическом бронхсопазме в результате воздействия различных ирритантов (раздражителей), отличается отсутствием иммунологических механизмов развития спазма.
Диагностика
Бронхоспазм, симптомы у детей и взрослых при котором могут различаться, обычно диагностируется путем анализа жалоб пациента и проведения внешнего осмотра.

Однако для выявления причины его возникновения и назначения корректного лечения, требуется провести ряд дополнительных мероприятий:
Лабораторные методы диагностики:
- Микроскопическое исследование мокроты для обнаружения заболеваний органов дыхания (от 300 руб.).
- Общий и биохимический анализ крови с целью выявления отклонений от нормы и диагностирования патологий (от 500 руб. и 800 руб. соответственно).
Сдать анализы можно в любом диагностическом центре или клинике платно, или же бесплатно в поликлинике по месту регистрации, по полису ОМС.
Инструментальные методы:
Бронхография – исследование трахеобронхиального дерева при помощи рентгеновского излучения.
Адреса и цены в Москве:
- КБ № 86, г. Москва, ул. Гамалеи, д. 15 – от 3 тыс. руб.;
- Гематологический центр РАМН, г. Москва, пр-д. Новый Зыковский, д. 4 – от 12 тыс. руб.
- ДКБ им. Филатова, г. Москва, ул. Садовая-Кудринская, д. 15 – от 5 тыс. руб.
- ГВКГ им. Бурденко, г. Москва, пл. Госпитальная, д. 3 – от 4,7 тыс. руб.
- Национальный медицинский исследовательский центр здоровья детей, г. Москва, пр-т Ломоносовский, д. 2, стр. 1 – 16 тыс. руб.
Компьютерная бронхофонография – оценка спектра временных и частотных показателей дыхательных волн с помощью высокочувствительного микрофона и специальных программ. Наиболее современный и информативный метод, применяемый у детей с 2-летнего возраста. Адреса и цены в Москве:
- НИИ педиатрии им. Вельтищева, г. Москва, ул. Талдомская, д. 2 – от 1 тыс. руб.
- Университетская ДКБ им. Сеченова, г. Москва, ул. Большая Пироговская, д. 19, стр. 1 – от 1,4 тыс. руб.
Капнография – исследование количественных показателей углекислого газа в потоке выдыхаемого воздуха. Результаты выводятся в виде волнового графика-капнограммы, по показателям которого оценивается глубина вдоха. Адреса и цены в Москве:
- Поликлиника № 210, г. Москва, ш. Каширское, д. 57 – 1 тыс. руб.
- КБ № 85, г. Москва, ул. Москворечье, д. 16 – 800 руб.
Пульсоксиметрия – определение изменения частоты пульса, меняющегося в результате спазма, и изучение уровня насыщения кровотока кислородом (позволяет выявить дыхательную недостаточность). Нормальным считается значение в интервале 95 – 98 %. Адреса и цены в Москве:
- АВС-медицина, г. Москва, ул. Л. Толстого, д. 10, стр. 1 – 500 руб.
- Детская клиника Медси, г. Москва, ул. Большая Пироговская, д. 7 – 1,2 тыс. руб.
- ФГБУ Клиническая больница, г. Москва, ул. Лосиноостровская, д. 45 – 1,5 тыс. руб.
Избавление от спазма, вызванного обструктивным бронхитом
Есть действенные народные средства, за счет которых можно улучшить состояние больного:
- Ингаляции. Благодаря им теплый и влажный воздух, попадая в бронхи, будет разжижать мокроту и облегчать ее естественный выход. При этом человек будет кашлять еще сильнее, но это хорошо, ведь тогда не будет повторяться бронхоспазм. Как снять это патологическое состояние, какими приспособлениями воспользоваться? Взрослые могут делать ингаляции с помощью обычного чайника, залив в него лекарственные средства. А вот детям для этой цели лучше приобрести специальное устройство – небулайзер.
- Прогревание. Это следующий этап после ингаляции. Правда, греть больное место можно только в том случае, если у пациента нет температуры. Отварной картофель в кожуре, специальные банки, шерстяная одежда – метод прогревания каждый выбирает индивидуально.
- Массаж и дыхательная гимнастика. Это обязательно нужно выполнять, если бронхоспазм наблюдается у детей. Дело в том, что малыши не умеют правильно откашливаться, поэтому взрослые должны помочь им поскорее вывести мокроту. Положение ребенка во время массажа – лежа на животе или стоя на четвереньках. Мама или папа проводят постукивания сверху вниз, от поясницы до шеи. Потом траектория движений меняется.
Причины
Бронхоспастический синдром – это полиэтиологическая патология. Первичный бронхоспазм как симптом бронхиальной астмы, обусловлен гиперреактивностью бронхов и возникает при генетической предрасположенности под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов либо раздражителей.
Развитие вторичного спазма гладкой мускулатуры дыхательной системы может быть следствием различных патологических состояний.
Аллергические реакции возникают на повторное внедрение аллергенов в организм, могут сопровождаться резким сужением просвета воздухоносных путей. Возникновение такой часто повторяющейся реакции является следствием приема или парентерального введения медикаментозных средств, вакцин и сывороток. Довольно редко бронхоспазм является следствием непереносимости определенных продуктов питания или укусов насекомых.
Инфекционно-воспалительные процессы могут выступать основным триггером острых и хронических бронхолегочных заболеваний бактериальной и вирусной этиологии. Синдром бронхиальной обструкции может осложнять течение хронической обструктивной болезни легких, хронического бронхита и бронхоэктатической болезни и может выявляться при микозах и гельминтозах легких, а также патологиях дыхательной системы, вызванных простейшими.
Гемодинамические нарушения способны провоцировать развитие вторичного сужения бронхиального просвета, что часто вызывает расстройства кровообращения в малом круге. Симптомы бронхоспастического состояния выявляются при тромбоэмболии легочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
Обтурация бронхов, возникшая на фоне бронхоспазма, зачастую является главным признаком сужения участка воздухоносной системы. В этом случае патологический процесс может быть вызван эндобронхиальным ростом опухоли, аспирацией воздухоносных путец инородным телом или закупоркой просвета органа вязкой мокротой при муковисцидозе, внешним сдавлением бронха увеличенными лимфоузлами и новообразованиями.
Раздражающие вещества и токсины также могут стать причиной развития патологии. Раздражающее действие на бронхи может оказывать вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, подобными симптомами могут сопровождаться термические ожоги дыхательных путей. Периоперационная бронхоконстрикция возникает на фоне механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими лекарственными средствами.
У некоторых больных бронхоспазм может возникать на фоне неврогенных процессов, формирующихся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга.
Первая помощь при приступе
Снять спазм поможет теплое питье
В случае приступа необходимо в домашних условиях попробовать устранить его. В комнате, где находится больной следует, необходимо открыть окно для доступа свежего воздуха. В этом время нужно вызвать бригаду скорой помощи.
В ожидании скорой рекомендуется делать ингаляции с использованием Беродуала или Пульмикорта. Нужно успокоить ребенка или взрослого, посадить, расстегнуть одежду.
Если признаки бронхоспазма повторяются не в первый раз, то в домашней аптечке должны находиться препараты для купирования приступов:
- Такими препаратами являются препараты для ингаляции: Беротек, Сальбутамол, Беродуал и др.
- Из глюкокортикоидов рекомендуется использовать Пульмикорт, Беклазон и др.
Облегчить состояние можно, дав больному щелочное питье. Можно подогреть минеральную воду или выпить молоко с добавлением соды.
Также нельзя растирать больного пахучими мазями, ароматическими маслами и т.д. Прием противоаллергических препаратов также противопоказан без согласования с врачом.
Медикаментозное лечение
Дальнейшее лечение назначает пульмонолог или аллерголог, в зависимости от причины бронхоспазма
В случае диагностирования бронхиального спазма лечение заключается в устранении и ликвидации причины, вызвавшей данный симптом
Важно вовремя выявить патологию, тогда можно избежать развития многих осложнений
При бронхоспазмах назначается комплексное лечение, с учетом установления причины развития данной патологии:
Из лекарственных средств врач назначает бронхолитики (Сальбутамол, Вентолин), бронхорасширяющие (Синглон, Кленбутерол, Бронхолитин и др.).
Чтобы улучшить отхождение мокроты, применяются муколитики и отхаркивающие препараты. Лекарственными препаратами данной группы являются Амбробене, Флуимуцил и др.
Также для устранения спазмов назначают глюкокортикоиды.
В условиях стационара больному внутривенно вводят раствор Эуфиллина. Он расширяет бронхи при спазме и способствует понижению давлению в легочном стволе
Это средство имеет много побочных реакций со стороны сердечно-сосудистой системы, поэтому препарат назначается с осторожностью
Если причиной спазма мускулатуры дыхательных путей являются аллергены, то важно исключить контакт с аллергенами и укрепить иммунитет. Возможно применение антигистаминных препаратов, противовирусных средств, антибиотиков
Эффективно делать при бронхоспазмах ингаляции
Данные процедуры увлажняют слизистую оболочку, предотвращают развитие отеков, способствует быстрой регенерации тканей и улучшение микроциркуляции.
Все препараты назначаются исключительно врачом, при этом учитывается тяжесть патологии.
Народные методы
Нужно помнить, что народные методы не могут заменить медикаментозной терапии
Если ранее наблюдались приступы бронхоспазмов, то в домашних условиях для снижения периодичности приступов можно воспользоваться народными методами.
Распространенные рецепты лечения бронхоспазма:
- Отвар листьев багульника и крапивы. В емкость всыпать в равном количестве по 20 г высушенных листьев багульника и крапивы. Смесь залить литром кипятка и оставить на час. Далее процедить и принимать маленькими порциями.
- Отвар корня солодки. 10 г корня солодки залить 1 литра кипятка. Затем варить в течение 20 минут. В готовом остывшем отваре растворить мумие. Принимать в течение месяца по стакану.
- Лук с медом. Небольшую луковицу натереть на терке и добавить чайную ложку меда. Смесь перемешать и употреблять небольшими порциями.
- Полезно выполнять прогревания и ингаляции. Эти методы применяют при отсутствии температуры. На область грудной клетки положить отварной картофель, предварительно завернув в полотенце.
- Хорошо помогают ингаляции для отхождения мокроты. В небольшую кастрюлю добавить целебную смесь из ромашки аптечной, полыни горькой, девясила и довести до кипения. Если нет аллергии на йод, то можно добавить несколько капель. После того, как отвар немного остынет, нужно наклонить голову над кастрюлей, а сверху полотенцем. Проводить ингаляции следует в течение 15-20 минут.
Следует помнить, что лечить бронхоспазм только народными методами запрещено. Это лишь вспомогательная терапия, которая направлена на снижение проявления симптомов, однако не устраняет причину развития бронхоспазма.
Что это за патология?
Бронхоспазм — это резкая деформация бронхиоло-бронхового просвета из-за сокращения мышечной ткани на стенках бронхов. При позднем выявлении или отсутствии своевременного лечения он может создать помеху для нормального дыхания.
Возбудителями его появления служат:
- бронхит;
- ларингит;
- бронхиальная астма;
- анафилактический или аллергический шок;
- химические соединения, попавшие в бронхи при вдохе;
- чужеродный объект, находящийся в бронхиальном просвете;
- иные заболевания или онкологии, затрагивающие работу органов дыхания.
Как распознать?
У такого осложнения как бронхоспазм, симптомы имеют определенный характер. На основании их определяются причины возникновения недуга, производится оказание первой помощи. Определить бронхоспазм можно по конкретным симптомам. К ним относятся:
- Частое дыхание. Оно часто сопровождается приступами нехватки кислорода, ощущением тяжести и обильным выделением слизи в грудной полости.
- Характерное дыхание с продолжительными выдохами и сопровождающим их посвистыванием, которое слышно даже на расстоянии. Симптом указывает на запущенность лечения или на его неэффективность.
-
При вдохе нагружаются дополнительные мышцы межреберной группы, иногда втягиваются носовые пазухи.
Отследить это можно визуально по их сокращениям, проявлению усталости в виде небольших потемнений из-за дополнительного прилива крови или разрыва слабых капилляров в местах мышечной нагрузки.
- Сухие, ярко выраженные хрипы в легких. Они свидетельствуют о присутствии инородного тела или аллергическом обострении.
- Болезненный кашель. Причины его появления разные. При нем самостоятельное купирование бронхоспазма нежелательно. Причину кашля выявить может только лечащий врач.
- Склонность больного принимать неестественные положения (например, сидя с упором на конечности). Иногда выражаются нетипичные для человека движения (изменение прогиба груди при дыхании, нарушение осанки, подергивание руками при кашле, т.д.). Все действия сопровождаются кратким испугом (шоковым состоянием).
- Цвет лица становится очень бледным, под глазами кожа отдает синевой. Это является результатом кислородной недостаточности.
Синдром бронхоспазма после выявления зачастую необходимо снизить, чтобы стабилизировать состояние больного до определения с точными методами лечения. Для этого используются лекарства или производятся определенные действия.
Причины бронхоспастического синдрома
Бронхоспазм является основным механизмом в формировании бронхиальной астмы, и встречается чаще всего у данной категории пациентов, но может возникнуть и при таких заболеваниях:
- Острый или хронический обструктивный бронхит. Отличается от обычного бронхита развитием обструкции, что как раз и является проявлением бронхоспазма. Такой тип бронхита чаще развивается у лиц с предрасположенностью к аллергии.
- Бронхиолит – воспаление бронхов более мелкого калибра, но с более тяжелым течением. Чаще встречается у детей, и возникает в основном при воздействии вирусов, в частности, респираторно-синтициального вируса, поражающего мелкие бронхи и легочные альвеолы. Тяжесть течения обусловлена преимущественным поражением нижних дыхательных путей и быстрым развитием пневмонии.
- Аллергические заболевания (ринит, полинноз, пищевая и бытовая аллергия) формируют общий аллергический фон в организме, в результате чего даже малейшее раздражение стенки бронхов приводит к реакциям гиперчувствительности. При аллергии бронхоспазм возникает не только вследствие бронхитов и вирусных заболеваний верхних дыхательных путей, но и при контакте с аллергенами (пища, пыльца растений, пыль и т.д.). Аллергический бронхоспазм требует более тщательного обследования у аллерголога и пульмонолога для определения риска развития бронхиальной астмы.
- Муковисцидоз – тяжелое врожденное заболевание, характеризующееся нарушением образования секрета бронхиальных желез и в клетках поджелудочной железы. Значительно усугубляет течение респираторных инфекций из-за постоянного застоя мокроты в легких.
- Сердечная недостаточность с развитием сердечной астмы может приводить к рефлекторному спазму бронхов вследствие застоя крови в капиллярах легких.
- Инородное тело бронха вызывает не только механическое препятствие на пути следования воздуха, но и рефлекторный отек и спазм его стенки, особенно если предмет с острыми краями повредил слизистую оболочку и вызвал повышенное отделение слизи в этом месте,
- Пищевое отравление – в связи с тем, что чаще всего отравление протекает с рвотой, возможно попадание мелких частиц желудочного содержимого в трахею и бронхи (аспирация), которое раздражает их слизистую оболочку. Чаще бронхоспазм при отравлении возникает у детей, чем у взрослых.
Предрасполагающими факторами для развития бронхоспазма являются:
- Отягощенная наследственность и наличие бронхиальной астмы или хронического обструктивного бронхита у членов семьи,
- Частые простудные заболевания в детском возрасте,
- Увеличенные аденоиды, частые ларинготрахеиты и бронхиты у детей,
- Врожденные особенности строения трахеи и бронхов при соединительнотканной дисплазии, обуславливающие не достаточный дренаж (очищение) бронхиального дерева от скапливаемого секрета.
Провоцирующими факторами у лиц с аллергической предрасположенностью или с бронхиальной астмой могут служить:
- Острые респираторные заболевания вирусной, бактериальной или смешанной природы,
- Контакт с аллергеном – употребление в пищу продуктов, не желательных для данного пациента, контакт с животными, цветение растений и др,
- Употребление некоторых лекарственных веществ – антибиотиков, особенно пенициллинового ряда; средств для снижения артериального давления, в частности бета-блокаторов (метопрол, атенолол, эгилок, конкор, коронал и др); нестероидных противовоспалительных средств (наиболее часто аспирина, а также диклофенака, нимесулида и др),
- Пассивное курение и вдыхание табачного дыма взрослым или ребенком с предрасположенностью к аллергии,
- Вдыхание холодного или сухого воздуха,
- Избыточные физические нагрузки.
Клиническая картина
На начальном этапе бронхоспазма клиническая картина напоминает обыкновенную защитную реакцию. Однако впоследствии бронхи не расслабляются и отечность нарастает.
Вследствие сужения просвета бронхов воздух не попадает в альвеолы. В результате кислород не проникает в кровь, а углекислый газ — не выводится. Это очень тяжелое состояние, которое представляет угрозу для жизни.
По мере прогрессирования бронхоспазма все ткани и органы подвергаются необратимым изменениям, что может привести к летальному исходу.
Для бронхоспазма характерны такие симптомы:
- дефицит воздуха;
- ощущение страха;
- тяжесть и заложенность в груди;
- громкое дыхание со свистом;
- сухой мучительный кашель;
- побледнение кожных покровов;
- хрип в легких при выдохе.
Если приступ наблюдается ночью, первые симптомы у взрослого или ребенка связаны с нарушением сна. Человек может проснуться в панике с ощущением нехватки воздуха.
Бронхоспазм необходимо отличать от ларингоспазма. Ключевая разница кроется в положении тела, которое человек вынужден принимать для облегчения дыхания. При ларингоспазме он откидывает голову назад и широко открывает рот. При развитии бронхоспазма человек сидит, опирается руками на колени и немного наклоняется вперед.
Препараты при бронхоспазме у взрослых
Бронхоспазм у детей опасен тем, что может привести к летальному исходу. Ребенку становится тяжело дышать, у него может случиться приступ удушья. Чтобы этого не произошло, родители должны знать, как оказать малышу первую помощь:
- Посадить больного, расстегнуть ему одежду.
- Проветрить помещение, если причина бронхоспазма — не аллергия. В противном случае ребенка нужно вывести из пыльной комнаты, закрыть все окна в доме.
- Умыть, прополоскать больному рот, промыть нос.
- Дать лекарство, которое будет расширять бронхи (например, препарат «Эуфиллин» или «Эфедрин»).
- Напоить теплым чаем, компотом.
- Дать отхаркивающие препараты.
- Незамедлительно вызвать доктора.
Купирование (или устранение) бронхоспазма следует начинать сразу после его возникновения, не дожидаясь приезда врача. Это поможет снизить риск неблагоприятных последствий и улучшить состояние больного. В первую очередь, следует выполнить следующие действия в установленном порядке:
- Усадить больного поближе к свежему воздуху и устранить действие любых раздражающих веществ (аллергенов, сильных раздражающих запахов и т.д.);
- Освободить грудную клетку от одежды и любых стесняющих предметов (ремней, корсетов, подтяжек и других);
- При наличии под рукой любых ингаляционных препаратов от бронхоспазма, улучшающих проходимость дыхательных путей (Сальбутамол, Формотерол, Беродуал, Импратропия или Тиотропия бромид), необходимо сделать 2-3 ингаляции;
- Вызвать бригаду скорой медицинской помощи.
Перечисленные действия при бронхоспазме необходимо выполнять, независимо от причины, вызвавшей это острое состояние. Ее диагностика и лечение это дело докторов стационара или амбулаторной службы, в зависимости от состояния пациента. На момент обнаружения резкого сужения бронхов, главное – снять бронхоспазм и восстановить доступ кислорода к легким.
Создано 29 мая 2017 | Обновлено 30 мая 2017
Бронхоспазм – острое состояние, возникающее при сокращении мышц бронхов и сужении их просвета.
Во время бронхоспазма затрудняется поступление в организм кислорода, а углекислый газ практически не выводится. Если такое состояние протекает длительно, ткани органов испытывают кислородное голодание.
Поэтому чтобы успешно справиться с бронзоспазмом, важно срочно оказать медицинскую помощь больному. Бронхоспазм может развиться при:
Бронхоспазм может развиться при:
- бронхиальной астме;
- остром бронхите (особенно часто бронхоспазм возникает у детей до 7-ми лет);
- обострении ХОБЛ (хронической болезни легких обструктивного характера) у курильщиков и представителей вредных профессий;
- сильной аллергической реакции на вдыхание раздражающих веществ (это могут быть как пыль, табачный дым, так и пары бензина, испарения аммиака, промышленные выбросы в воздух);
- анафилактическом шоке;
- побочном действии некоторых лекарств, например, аспирина (встречается нечасто, в среднем у 1 пациента из 10000);
- чрезмерной физической нагрузке у больных астмой;
- попадании инородного тела в просвет бронха, что также нередко встречается у детей до 3-х лет.
- человек чувствует нехватку воздуха, ощущает тяжесть и заложенность в груди.
- больной делает быстрый вдох, а затем долго и мучительно выдыхает, при этом слышны свистящие хрипы.
- появляется мучительный кашель, часто непродуктивный, может отходить немного вязкой мокроты.
- под глазами и вокруг рта появляется синева, кожа бледная, на шее вздуваются вены, грудная клетка сильно расширена.
- больной напряжен, старается принять позу для облегчения дыхания: туловище наклонено вперед, руки упираются о твердую поверхность, голова втянута, плечи приподняты.
- Вызвать скорую помощь, если вы столкнулись с бронхоспазмом впервые, а также если человек (в особенности ребенок) — не астматик и приступ возник на фоне полного здоровья.
- Устранить аллерген, если известно, что он – причина бронхоспазма.
Обеспечить приток чистого воздуха (открыть окно, если нет аллергии на пыльцу), прополоскать горло и промыть нос водой.
- Не паниковать, успокоить больного, усадить его и ослабить тесную одежду на груди, снять галстук, ремень.
- Применить одно из средств, снимающее спазм мышц бронхов и расширяющее их просвет (они, как правило, имеются в наличии у больных астмой и были ранее назначены врачом):
— ингаляция через карманный ингалятор или небулайзер с бронхоспазмолитиками — бета2-адреномиметиками и/или м-холиноблокаторами — в возрастной дозировке – Вентолин, Беротек, Беродуал, Серетид, Атровент;
— ингаляция с глюкокортикостероидами при низкой эффективности бронхоспазмолитиков – Пульмикорт, Беклазон;
Диагностика
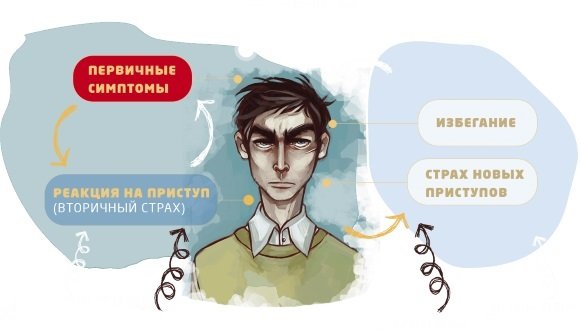
Процесс обследования соответствует таковому при диагностике других видов астмы:
- сдаются общеклинические анализы, и проводится исследование мокроты;
- назначаются инструментальные исследования: спирометрия, пикфлоуметрия, ЭКГ, рентгенография.
Диагностика заключается в необходимости точно удостовериться, что причиной патологии является именно ответ на стресс, а не что-то иное. Для этого оцениваются особенности реагирования на стрессовые ситуации. Врач учитывает сведения, полученные от больного, о том, когда возник первый приступ, чем сопровождается обострение приступа.